Hvad er Sårdehiscens?
Når et kirurgisk sår heles ordentligt, forbliver suturerne omkring dets kanter intakte, mens nyt væv, kendt som “granulationsvæv”, begynder at dannes. En af de mest almindelige komplikationer ved kirurgiske sår er, når det kirurgiske snit bryder langs suturen. Med andre ord splitter såret åbent, en tilstand kendt som sårdehiscens.
hvorfor forekommer sårdehiscens?,
sår dehiscence er forårsaget af mange ting som alder, diabetes, infektion, fedme, rygning og utilstrækkelig ernæring. Aktiviteter som anstrengelse, løft, griner, hoste og nysen kan skabe øget pres på sår, hvilket får dem til at splitte. Kronisk brug af binyrebarkhormon (steroid hormoner lavet i binyrebarken eller syntetisk), tidligere ardannelse, tilstedeværelsen af stråling ved de incisionssted, forkert sy skik, uegnet sutur type, væske-koagulant balance, kræft og kirurgiske fejl kan også bidrage til sår aabning.,
Dehiscence kan også forekomme på grund af dårlig sårundergravning under hele operationen. Sårundergravning betyder, at beskadiget væv strækker sig under huden og ikke kan ses på overfladen.
sårets placering kan også forårsage dehiscens. For eksempel har sår placeret på ben, skuldre eller ryg eller i mobile områder eller områder, der er tilbøjelige til høj spænding, øget risiko for brud.
patienter, der er diagnosticeret med Ehlers-Danlos syndrom, er mere tilbøjelige til at opleve dehiscens., Ehlers-Danlos syndrom er en arvelig lidelse, der påvirker bindevæv, især hud, led og blodkarvægge.
symptomer på sårdehiscens
nogle almindelige symptomer på dehiscens er:
- ødelagte suturer, der ikke heles.
- blødning fra sår og blødninger ved de kirurgiske sårindgangspunkter.
- feber.
- betændelse.
- smerter på sårstedet med høj følsomhed over for berøring.
- pludselig åbning af såret.
- hævelse.
- sår dræning-pus-fyldt og skummende.,
en hyppig virkning af sårdehiscens er arteriel blødning. Blod fra en arteriel blødning er lysere i farve og kan sprøjte eller pulsere. Arterielle blødninger forekommer oftere hos patienter, der er overvægtige eller lider af diabetes.
årsager til sårdehiscens
en af de førende årsager til sårdehiscens er infektion. Nogle karakteristiske tegn på infektion er:
- Abscess – hævet område, der indeholder pus.
- erytem-unormal rødme i huden.
- høj kropstemperatur.
- store mængder ekssudater – udsivning fra sårområdet.,
- lugt.
- alvorlig smerte.
Hvordan behandles sårdehiscens?
Dehisced sår kræver øjeblikkelig opmærksomhed. Efter at såret er sutureret lukket, bruger læger primært en af to metoder til behandling af dehiscens.
- antibiotika – brug af en antibiotisk salve over et nyligt forseglet sår kan forhindre eventuelle fremtidige infektioner.
- Debridement-fjernelse af døde eller beskadigede væv fra det kirurgiske sår. Dermed skaber en bedre tætning for en ny kirurgisk lukning. Det kan også forbedre udviklingen af sundt hudvæv.,
Hvis et sår tidligere har lidt en dehiscens, skal det overvåges nøje. Omhyggelig observation minimerer eventuelle problemer, der kan opstå under denne anden helingsproces.
13 mulige årsager til sårdehiscens
selvom der er mange grunde, der bidrager til sårdehiscens, er det følgende de mest almindelige.
-
udnyttelse af uhensigtsmæssig knude
vigtigheden af korrekt sutur knude teknikker
når det kommer til suturering, knob er meget mere end at binde enderne af materialer passeret gennem kropsvæv., Opretholdelse af passende spænding på suturen er afgørende for helingen, så Knob skal indstilles korrekt for at sikre, at stingene forbliver intakte.
kirurger bestemmer hvilken type knude der skal bruges ved lukning af sår., I nedenstående billede , fra venstre til højre, er de tre hyppigst anvendte:
- Simpel knude – ufuldstændige grundlæggende enhed
- Square knot – afsluttet common knude
- Kirurg eller friktion knude – at færdiggøre spænding

Hvordan sutur materiale og sutur erfaring påvirke knob
knuder teknik, der anvendes, afhænger hovedsageligt af karakteren af suturering materiale. For eksempel er multifilamentmaterialer dem, der er lavet ved fletning eller vridning, så friktionskoefficienten er høj., Som et resultat holder knobene godt og forbliver bundet, når de oprettes. Monofilamentmaterialer består kun af en fiberstreng, og deres friktionskoefficient er meget lavere, hvilket betyder, at de har tendens til at komme lettere løs. Også syntetiske polymere monofilament suturmaterialer har” hukommelse”, hvilket betyder, at de har tendens til at vende tilbage til deres oprindelige form i stedet for at ligge fladt, hvilket er en ønsket kvalitet i suturering.
kvaliteten af suturknob er også et produkt af færdigheden hos den person, der anvender dem., Placeringen af knuder bestemmes af suturteknikken og såret, der behandles. Disse beslutninger bestemmer, hvor sikker knuden forbliver. Brug af de forkerte knuder eller binde dem for hurtigt kompromitterer knude kvalitet.
potentielle problemer forårsaget af forkerte suturknob
korrekt suturknob er afgørende for den samlede suturproces for at sikre, at sår heles effektivt.forkert suturknytningsteknik kan få knuderne til at løsne sig eller komme helt ud. Dette lindrer igen suturens holdespænding, så såret kan åbne., Et åbent sår vil ikke helbrede korrekt, hvilket forårsager infektion eller overdreven ardannelse. Forkerte knudeteknikker kan også efterlade for meget materiale tilbage, som ikke kun bliver en snag fare, men kan producere mere betydelig irritation og ubehag for patienten.
at vide, hvilken suturknudeteknik der er passende, er afgørende, da det primære fokus for sårsuturering er at skabe lukning for såret. Når suturering udføres korrekt, reducerer det bakterieindtræden, heler ordentligt og producerer mindst mulig ardannelse.,
-
binde knuder for løst
Hvis suturknob påføres for løst, kan de tillade suturen at glide og miste spændinger. Løse Knuder hænger let under daglige aktiviteter, der kan få sømmen til at gå i stykker, hvilket øger muligheden for såråbningen. Hvis en sutur ikke holdes under sin ideelle spænding af en korrekt bundet knude, vil sårets helbredende egenskaber blive kompromitteret. Dette kan føre til forkert heling, og bakterier kan komme ind i såret skabe infektion, overdreven ardannelse, og større ubehag.,
suturer og knuder kan blive løs, selv når de er blevet anvendt korrekt. Målet er at reparere suturen, før der opstår varig skade på såret. Suturspænding skal genvindes for at holde såret lukket, give mulighed for fuld heling, modstå infektion og minimere ubehag og ardannelse.
-
anvendelse af ukorrekt suturmateriale
tungere suturmaterialer giver den bedste spændingsstyrke til at holde sår lukket og kræver færre og mere sikre knuder., Lettere materialer forårsager mindre vævsirritation og beskadigelse og glider mere effektivt gennem sår. Men de har brug for flere knuder for tilstrækkelig lukning. Tynde suturmaterialer vælges derfor til kosmetiske områder, såsom ansigtet, for at producere mindre ardannelse. Hvis der bruges et tykt suturmateriale i ansigtet, er mere mærkbare sår-og suturspor-ar resultaterne.brug af absorberbare kontra ikke-absorberbare eller flettet kontra ikke-flettet suturmaterialer kan også føre til problemer. Absorberbare materialer spredes over tid og kræver ikke fjernelse., Sådanne materialer kan være noget uforudsigelige i deres sammenbrud, som, hvis de bruges på overfladesår, kan forekomme tidligt, hvilket efterlader dem tilbøjelige til at åbne eller rive.
valget mellem at bruge flettet eller ikke-flettet suturer er lige så vigtigt. Flettede materialer væves sammen og giver bedre knuder og sårspænding, men betragtes også som årsager til mere negativ hudreaktion. Desuden kan de udgøre en højere risiko for infektion på grund af tilstedeværelsen af riller, hvor bakterier kan komme ind i såret.,
-
valg af forkert nål
en af flere typer nåle kan vælges til suturprocessen. To primære er at skære nåle og runde kropsnåle.
Skærenåle – Skærenåle har to skærpede spidskanter, der modsætter hinanden. Dette design er til brug på dermal væv, der er hårdt og vanskeligt at trænge ind, såsom tæt, tykt og uregelmæssigt bindevæv. Variationer omfatter konventionelle skærenåle og omvendt skærenåle., Traditionelle skærenåle har en trebladet, trekantet spids, der skærpes på den indre konvekse for bedre penetration og et fladt legeme, der lettere gribes af en nåleholder. Omvendt skærenåle har skærpet kanter på den ydre konvekse og bruges til at suturere ekstremt hårdt, men alligevel delikat dermal væv, såsom mundslimhinde og seneskede.
runde Kropsnåle – disse suturnåle har en konisk, skærpet spids og en rund krop designet til at gennembore i stedet for skåret hudvæv. Den gribende ende er rektangulær eller oval for bedre holder kontrol., Runde kropsnåle bruges i blødt, let gennemtrængeligt væv, såsom subkutane lag, abdominale indvolde, peritoneum, myokardievæv osv.
Cutting nåle forårsager mindre skade på hårde typer af væv, fordi det vil trænge ind i vævet med minimal kraft i modsætning rund krop nåle, hvor overdreven kraft er nødvendig for at trænge gennem væv – men det kan faktisk forårsage mere skade i blødere væv som fascia – ved at rive gennem det væv, der forårsager skader og dannelse. Når dette sker, kan det indirekte øge risikoen for infektion.,
nogle kropslige strukturer er ret tynde og sprøde, så husk altid, at en skærenål kan skære gennem vævet som en skalpel. Overvej at bruge en omvendt skærenål i visse situationer.
-
overspænding af suturer
vigtigheden af ikke at suturere sår under spænding understreges i de fleste kirurgiske færdigheder og sutureringskurser. For højt tryk kan forårsage, at suturen går i stykker og kan skære væv, der fører til såråbningen. Øvelse i at undgå for meget spænding fører til en vellykket brug af finere målematerialer.,
følgende casestudie illustrerer, hvad der sker, når suturer er overtætte.
Case study
en 56-årig kaukasisk mand præsenteret med et tilbagevendende basalcellekarcinom i hans hovedbund. Læsionen blev ufuldstændigt fjernet af en praktiserende læge seks år tidligere og derefter udskåret af en hudlæge to gange-men gentog sig igen. Selvom basalcellekarcinom kan betragtes som en meget “uskyldig type kræft”, fordi det sjældent metastaserer, er det berygtet for tilbagevendende lokalt.,
patienten blev derefter henvist til en plastisk og rekonstruktiv kirurg, der bookede patienten til en mere radikal udskæring af 10 12 12 mm læsionen.
et par dage senere blev læsionen fjernet under sedation I O. T med cirka 1 cm rene margener, hvilket gjorde defekten omkring 2.3 cm. Det tilstødende væv blev undergravet i en rimelig afstand og lukket primært med 3-0 monofilamentresorberbart suturmateriale.,
såret udseende på forskellige stadier:
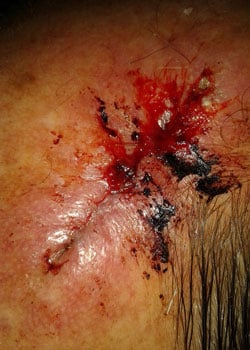
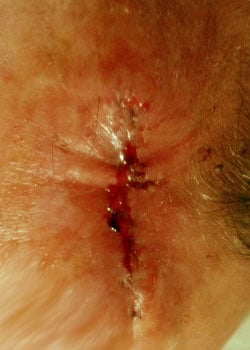
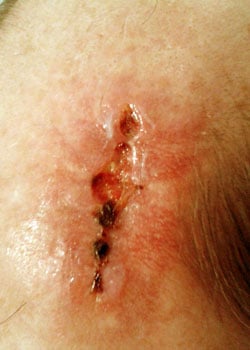
ved inspektion begyndte såret at åbne sig og dehisced ganske alvorligt. Det blev besluttet at lade såret granulere og dermed heles ved sekundær intention.,
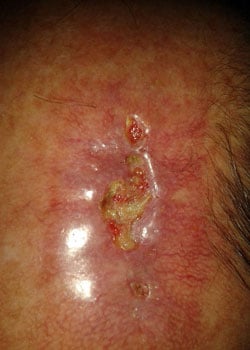
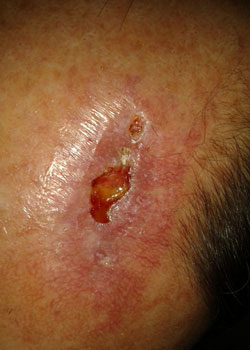
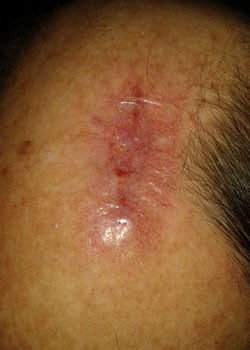
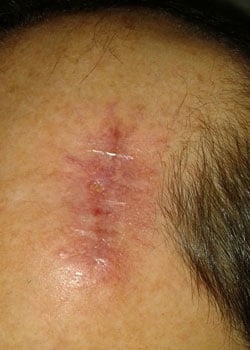
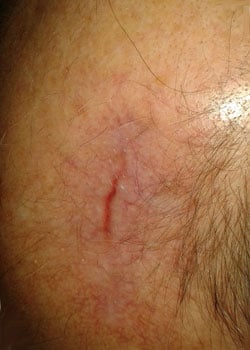
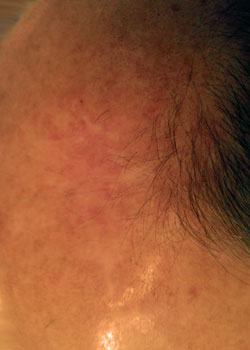
Diskussion
kirurgen valgte en primær lukning, men kan have overvejet at bruge:
- et frit hudtransplantat – efter min mening ville dette have givet et meget værre æstetisk resultat. Men hvis defekten var noget mere omfattende, kan kirurgen have været nødt til at bruge denne mulighed. Hvis denne procedure vælges, skal donorstedet huskes, da det bliver et sekundært kirurgisk sted med alle mulighederne for at udvikle komplikationer.
- en lokal pedicled hovedbundsklap – dette kan have været et bedre valg, fordi defektmargenerne kunne øges., Denne mulighed minimerer spændingen på sårmargenen, da den “spreder” sårdefekten mere jævnt over et større område.
- Alternative suturmaterialer og teknikker – kirurgen kunne have undergravet sårkanterne endnu mere og derefter brugt et dybt lag af resorberbare og ikke-resorberbare suturer på overfladen til den endelige lukning. Dette valg giver kirurgen kontrol over længden af tid til at holde suturen på plads. Lodret og / eller vandret madras sutur kan have været en bedre sutur metode til at bruge, da det ville have tilføjet en smule mere “hold” til såret lukning.,
retrospektiv visdom er værdifuld, fordi den giver mulighed for evaluering af valg – hvad der fungerede, hvad der ikke gjorde, og hvad der kunne have været gjort anderledes. Efter min mening opnåede kirurgen et acceptabelt og rimeligt funktionelt og kosmetisk resultat.
-
placering af suturer i et inficeret sår
tre mål omfatter korrekt sårhåndtering.
- sørge for et gunstigt miljø for hæmostase.
- forhindre enhver infektion.
- ankommer til et ar, der er æstetisk acceptabelt.,
infektion er en afgørende overvejelse ved behandling af sår, og alle sår anses for at være forurenet, da underliggende væv er blevet udsat for ydre forhold, der generelt trives med bakterier. Suturer bør ikke anvendes på inficerede sår. Sutureringssår handler om at lukke det døde rum mellem afskårne vævsvægge, så de kan gennemgå den naturlige proces med hæmostase. Hvis inficerede sår sutureres, eller sår sutureres uden at blive grundigt rengjort og debrided, vil en infektion vokse og sprede sig, hvilket kompromitterer helingsprocessen., Derfor skal enhver infektion behandles effektivt, inden suturerne påføres.
-
forkert placering af suturer
den mest almindelige årsag til sårdehiscens er at placere suturer meget tæt på sårkanterne. Eksperimentelle undersøgelser viser, at jo mere afstand der er mellem læberne på et sår og suturen, jo mindre er chancerne for sårdehiscens. Dette skyldes, at sårets læbe-eller kantområde viser inflammatoriske ændringer, hævelse, øget blodforsyning og reduceret kollagenstruktur., Indførelsen af kollagenfibre i helingsfasen lægger også pres på det omkringliggende område og derved øger sårspændingen. Endelig kan nekrotisk væv og aponeurotiske vævs zonesoner i området også påvirke suturhold.
-
vedtagelse af forkert suturteknik
Hvis den forkerte suturteknik bruges, kan det skabe sårkomplikationer såsom infektion, forkert heling, cirkulationsproblemer eller puffede, brede eller mørke ar. Suturbrud er et af de mest almindelige problemer, når der anvendes forkerte suturteknikker., Brud i suturer kan forekomme på grund af upassende materialer, uregelmæssige påføringsvinkler, forkert suturmateriale eller suturstørrelse og overdreven suturspænding.
der er otte grundlæggende sutureringsteknikker.
- linje af afbrudte suturer.
- kører sutur linje.
- kører låst sutur.
- lodret madras sutur.remskive, type 1.
- langt nær nær-langt modifikation af lodret madras sutur, hvilket skaber remskive effekt.
- horisontal madrassutur.
- halvt begravet vandret sutur (tipsøm, trepunkts hjørnesting).,forkerte suturteknikker kan også føre til infektion ved at lade bakterier komme ind i såret. Infektion kan kompromittere helingsprocessen og endda kræve, at såret åbnes igen til rengøring.
-
fjernelse af suturer for tidligt eller for sent
For at et sår skal heles korrekt, skal det vurderes og behandles korrekt. Dette indebærer korrekt rengøring, debridement og suturering af såret. En del af helingsprocessen inkluderer påførte suturer, der fjernes på det rigtige tidspunkt, som kan variere afhængigt af den stress, der er placeret på såret, og hvor det er placeret., Selvom den specifikke situation bestemmer, hvornår suturer fjernes, tages de sædvanligvis ud mellem 5 og 14 dage. Hvis suturer fjernes for tidligt eller får lov til at forblive for lange, kan der opstå komplikationer.
fjernelse af suturer for tidligt
suturer påføres for at lukke et sår for at holde bakterier ude og tillade vævskolligation. Hvis suturer fjernes for tidligt, før underliggende væv er bundet tilstrækkeligt, kan såret genåbne (dehisce), beskadige nyligt kolligeret væv og lade bakterier komme ind., Dybe sår er særligt sårbare over for sårruptur, hvis de ikke har tilstrækkelig absorberbare suturer begravet i det underliggende væv, der giver mere trækstyrke til at holde såret sammen.
fjernelse af suturer for sent
Der er flere problemer, der kan opstå som følge af, at suturer efterlades for længe. Først og fremmest, fordi suturer er sløjfet omkring sårkanter, kan arvæv begynde at danne sig omkring dem, hvis de efterlades for længe., Også ardannelse af sårlukning samt” jernbanespor ” fra suturerne selv kan være overdreven, hvis suturerne forbliver forbi den primære fjernelsestid. Dette kan være ret problematisk, hvis lacerationen er i et følsomt område som ansigtet – derfor fjernes ansigts suturer i de fleste tilfælde ikke længere end fem dage efter operationen.
risikoen for keloidardannelse øges også, når suturer får lov til at forblive i for lang tid., Keloid ar består af fast væv, der er meget større end det, der danner normalt arvæv og er almindelige forekomster i sår i brystet, taljen, skuldre, albuer, arme og ører.
afroamerikanere og dem, der har en historie med keloid ardannelse, skal have deres sår overvåget nøje, så suturer kan fjernes hurtigt for at reducere keloiddannelse. Risikoen for keloiddannelse er også højere, hvis såret dehisces på grund af for tidlig fjernelse af suturer., Det er vanskeligt at være præcis på timingen, hvorfor det er vigtigt at se nøje på helingsprocessen, hvis keloiddannelse skal undgås.
-
eksistensen af fremmedlegeme i såret
ethvert sår skal rengøres grundigt og om nødvendigt debrides for at fjerne alt fremmed materiale fra det. Fremmedlegemer kan omfatte træ-eller metalsplinter, glasskår, knoglefragmenter, torner, grus, hår, kludfibre osv., Hvis eksterne genstande ikke opdages under den indledende vurdering, og såret er lukket, kan de give problemer som blødning, betændelse, infektion og overdreven smerte.
det er langt bedre at fjerne alle fremmede materialer under den indledende vurdering og inden sårets lukning, fordi genstande er mere synlige. Når et sår er lukket med fremmed materiale syet inde, kan der opstå problemer som betændelse, granulering, infektion og ardannelse.,
tegn på indlejrede fremmedlegemer
ofte kan patienter føle, om et fremmedlegeme er til stede under den første behandling af sår. Hvis dette er klagen, kan det være gavnligt for patienten at give en mere grundig vurdering på det tidspunkt. Hvis fremmedlegemer imidlertid savnes og forbliver i såret, vil følgende tegn/symptomer opstå:
- lokal betændelse.
- forringelse af helbredelse.
- smerte.
- blødning
- blå mærker
- vedvarende dræning af et inflammatorisk ekssudat eller pus.,
Hvis der opstår tegn på resterende fremmedlegemer, efter at et sår er blevet syet lukket, kan klinikeren vælge at bruge specielle undersøgelser som røntgenstråler, MRI ‘ er og CT-scanninger for at vurdere tilstedeværelsen af fremmed materiale, der er tilbage i såret.
jo længere objektet forbliver i kroppen, jo mere inkorporerer det indvækst af væv. En abscess kan danne sig, og fistler kan udvikle sig mellem organer. Fremmedlegemets reaktion kan være øjeblikkelig eller kan blive forsinket i årevis. Diagnose er undertiden vanskelig og dyr, og fjernelse af objektet kræver normalt større operationer.,bevarede svampe kan fjernes gennem laparoskopisk kirurgi, hvis de opdages, før adhæsioner udvikler sig.
bestemmelse af, om fremmedlegemer skal fjernes
Når der opdages et fremmedlegeme, bestemmes det, om det overhovedet skal fjernes. Hvis der opstår mere skade ved at fjerne den, kan beslutningen være at lade den være i. Andre gange fremmedlegemer kan fjernes temmelig let. I andre tilfælde kan kroppen opløse, absorbere eller udvise dem naturligt over tid.,
Case study
en 45-årig mand præsenteret med vegetativt materiale ekstrudering fra en laceration ved den overlegne orbitalkant. Han havde opretholdt et mekanisk fald i en busk tre måneder før præsentationen. Han ankom til en udenfor ED, hvor lacerationen blev repareret. Hans eksamen afslørede en godt helet periorbital laceration og 20/20 vision på Snellen-diagrammet. En CT-scanning viste et lineært fremmedlegeme med sin proksimale ende i den mediale bane.dette objekt krydsede den mediale orbitalvæg, etmoid sinus og sphenoid sinus., En dehiscens af den bageste sphenoid sinusvæg blev noteret ved siden af den bageste kant af fremmedlegemet. En CT-a bekræftede, at der ikke var nogen åbenbar skade på halspulsåren. På grund af risikoen for vaskulær skade blev proceduren udført i IR-pakken. I betragtning af fremmedlegemets nærhed til halspulsåren blev et angiogram og ballon okklusionstest afsluttet, før forsøget blev fjernet, og en kappe blev holdt på plads.
en kombineret endoskopisk og åben tilgang blev udført af afdelingen for oftalmologi og otolaryngologi., En septoplasti med posterior septektomi, venstre total etmoidektomi og bilateral sphenoidotomi var påkrævet for at udsætte objektet. Efter dette, holdet var i stand til at se en pind ind i ethmoid sinus ved lamina paprycea og strækker sig til højre lateral sphenoid sinus. Derefter blev der foretaget et periorbital snit, og dissektion blev udført langs den mediale orbitalvæg, indtil pinden blev stødt på.
objektet kunne derefter fjernes ved at gribe sin proksimale ende i bane og trække den ud., Patienten havde ingen neurologiske underskud postoperativt og blev udskrevet den følgende dag.
-
dannelse af en stor blodprop (hæmatom)
Ikke almindelige arvelige koagulationsforstyrrelser kan føre til sårdehiscens. I den første måned efter transplantation, de fleste infektioner er forårsaget af de samme hospital-erhvervede bakterier og svampe, der inficerer andre kirurgiske patienter (f., Pseudomonas sp forårsager lungebetændelse, gram-positive bakterier forårsager sårinfektioner).,
den væsentligste bekymring med tidlig infektion er, at organismer kan inficere et transplantat eller dets vaskulære forsyning på sutursteder, hvilket forårsager mykotiske aneurismer eller dehiscens.
-
tilstedeværelse af arterielle blødninger
når arterielle blødninger udøver enormt tryk inde i såret, åbnes det. Bleeders styres enten ved ligering (typing blødende fartøjer off), eller diatermi (brænde dem lukket med en elektrisk strøm).
-
indsættelse af suturer i en malign tumor
en af egenskaberne ved en kræftvækst er tabet af cellulær adhæsion., Suturer placeret i en malign tumor forhindrer helbredelse.
forebyggelse
sårdehiscens kan forhindres ved at træffe følgende foranstaltninger:
- undgå unødig stress eller belastning på sårområdet som tung løft, motion, opkastning, hoste eller forstoppelse.
- bøj kroppen med en hånd eller en pude på sårstedet for at lindre stress på såret, når du udfører en aktivitet.
- Overhold lægens postoperative instruktioner og ordineret medicin.
- ansæt sårpleje, dressing, rengøring og hygiejne som foreskrevet af lægen.,
- opretholde god hydrering og en sund kost, som kan føre til hurtigere helbredelse og forebyggelse af forstoppelse.
ved, hvordan sår normalt heler
en normal helingsproces efter operationen kan opdeles i tre faser.
trin et:
- varer en til seks dage.
- der kan være rødme og hævelse.
- såret kan føles varmt og lidt smertefuldt at røre ved.trin to:
- varer fire dage til en måned.
- et ar begynder at danne sig.
- kanter vil trække sig sammen, og der kan være nogle fortykkelse., Der kan også være nogle røde buler inde i sårstedet.trin tre:
- varer seks måneder til to år afhængigt af typen af operation.
- sår fyldes ind, og en ny overflade er til stede.ardannelse bliver tyndere, fladere og hvidere.eventuelle afvigelser fra denne helingsproces, især mellem fem og ti dage postoperativt, kan indikere mulig dehiscens. De fleste dehiscenser forekommer fire til fjorten dage efter operationen. Kontakt din læge, hvis der er nogen bekymringer om den helbredende progression.,
Vær proaktiv og forberedt
venstre ubehandlet, sår dehiscens kan føre til mere alvorlige eller livstruende tilstande. Ved at forstå helingsprocessen og være opmærksom på den, genkender du, om den falder uden for typiske parametre. Derefter kan du komme i kontakt med din sundhedsudbyder for tidlig indgriben. Gennem denne enkle, proaktive foranstaltning kan du undgå dehiscens og bidrage til et optimalt helbredelsesresultat.
Dehisced sår, https://www.woundcarecenters.org/article/wound-types/dehisced-wounds
sådan ved du, at dit kirurgiske snit heler rigtigt, 2016, https://www.webmd.com/healthy-aging/surgical-incision-healing
-