 dans notre chronique de septembre, « Double Trouble”, nous avons décrit un patient qui était pris en charge pour un glaucome primaire à angle ouvert (POAG) et qui a ensuite développé une vision double à partir d’une paralysie coïncidente du nerf crânien (CN) VI. Ce mois-ci, nous discutons encore un autre patient atteint de glaucome qui a développé une double vision à partir d’une cause plus sinistre.
dans notre chronique de septembre, « Double Trouble”, nous avons décrit un patient qui était pris en charge pour un glaucome primaire à angle ouvert (POAG) et qui a ensuite développé une vision double à partir d’une paralysie coïncidente du nerf crânien (CN) VI. Ce mois-ci, nous discutons encore un autre patient atteint de glaucome qui a développé une double vision à partir d’une cause plus sinistre.
le patient est un homme noir de 61 ans pris en charge pour le POAG qui a développé un mal de tête sévère un vendredi, qu’il a décrit comme « du côté droit” et un « neuf sur 10” en termes de douleur et de gravité de l’inconfort.,
presque en même temps que le début de son mal de tête, sa paupière droite a commencé à s’affaisser et il a développé une double vision. Il a pris des analgésiques en vente libre tout au long du week-end et, lorsque la douleur débilitante ne s’est pas apaisée, il est entré d’urgence au bureau lundi matin.
L’évaluation a révélé un homme bien nourri en détresse aiguë avec une ptose presque complète du côté droit. En soulevant manuellement le couvercle, l’œil droit avait pris une position « vers le bas et vers l’extérieur”. Il avait une ophtalmoplégie importante avec un déficit d’adduction, d’élévation et de dépression., L’Abduction était normale dans l’œil droit et la motilité était normale dans l’œil gauche. Fait révélateur, sa pupille droite était mi-dilatée et peu réactive à la lumière, tandis que la pupille gauche était plus petite et normalement réactive.
de toute évidence, le patient souffrait D’une paralysie CN III droite. La pupille droite dilatée et une douleur hémicrânienne sévère ont indiqué que la cause probable était un anévrisme intracrânien, qui comprimait les fibres nerveuses et pupillomotrices. Dans la chronique de ce mois-ci, nous discutons de l’une des seules véritables urgences ophtalmiques: la paralysie anévrismale CN III.
QU’est-ce que la paralysie CN III?,
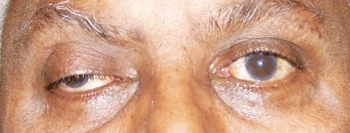
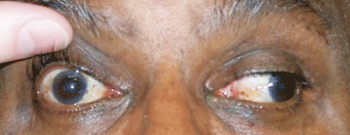
Notre patient dans le primaire regard avec le bouton droit de la ptose et un œil qui apparaît en bas et à l’extérieur (en haut). Dans le regard gauche, il montre une incapacité à l’adduction; l’anisocorie est également évidente.
Un patient atteint de paralysie aiguë CN III présente généralement un début soudain de ptose unilatérale et d’ophtalmoplégie, qui s’accompagne fréquemment de douleurs oculaires ou à la tête importantes depending selon la cause sous-jacente.1-4 ces patients se plaignent souvent d’une double vision., Mais, dans certains cas, la diplopie peut être masquée par le ptosis, qui obscurcit la vision dans l’œil affecté; cependant, lorsque le couvercle est manuellement élevé, le patient fera l’expérience de la diplopie. L’acuité n’est généralement pas affectée à moins que la lésion provoquant ne se produise dans la fissure orbitale supérieure, provoquant une atteinte simultanée du CN II.
la paralysie CN III produit une position oculaire exotrope et hypotrope non comitante (vers le bas et vers l’extérieur). Il existe une limitation de l’élévation, de la dépression et de l’adduction ainsi qu’une sous-action des muscles droits supérieurs, inférieurs et médiaux et du muscle oblique inférieur.,1-3 la sous-action de ces muscles peut être complète ou incomplète.5-7 dans tous les cas de paralysie CN III, la pupille peut être dilatée et peu réactive à la lumière (atteinte pupillaire), totalement réactive et normale (non atteinte pupillaire) ou lentement réactive (atteinte pupillaire partielle).3,4,7 – 10
divers signes neurologiques—tels qu’un tremblement d’intention controlatéral, une ataxie cérébelleuse ou une hémiplégie controlatérale—peuvent être associés au développement de la paralysie CN III, selon la cause et l’emplacement des dommages au CN III dans le tronc cérébral.,3
les Patients qui développent une paralysie aiguë CN III ont tendance à être plus âgés (> 55 ans). La paralysie CN III est rare chez les enfants, bien qu’elle puisse survenir.7 souvent, il existe un diabète et/ou une hypertension concomitants chez les personnes âgées.3,6,7,11 parfois, un traumatisme crânien est associé au développement de la paralysie CN III.,12
la paralysie du troisième Nerf résulte d’une lésion du nerf oculomoteur n’importe où le long de son trajet depuis le noyau dans le mésencéphale dorsal, ses fascicules dans le parenchyme du tronc cérébral, la racine nerveuse dans l’espace sous-arachnoïdien, le sinus caverneux ou l’orbite postérieure.3,13
la principale préoccupation dans une paralysie CN III isolée survenant dans l’espace sous-arachnoïdien est la compression nerveuse causée par un anévrisme en expansion de l’artère communicante postérieure (la plus fréquente) ou des artères carotides, basilaires, communicantes antérieures ou temporales internes (moins fréquente).,8,9,14 – 16
environ 15% des paralysies CN III isolées survenant à l’intérieur de la zone sous-arachnoïdienne sont dues à des anévrismes.11 l’infarctus Vasculopathique, souvent associé à un diabète ou à une hypertension concomitants, représente 35% des cas isolés de paralysie CN III.11
la compression Aneursymale est marquée par une douleur à la tête ou rétro-orbitale et une anisocorie avec dilatation de la pupille ipsilatérale, car l’anévrisme en expansion comprime les fibres pupillomotrices voyageant avec CN III ainsi que la dure-mère sensible à la douleur et d’autres structures de ce type., Les Patients qui développent une paralysie CN III à partir d’une compression anévrismale peuvent ne pas présenter initialement d’anisocorie ou d’atteinte de la pupille.5,8-10 au lieu de cela, ces patients présentent généralement une paralysie incomplète qui évolue et développe une dilatation de la pupille sur plusieurs jours.3,7, 11
gestion de la paralysie CN III
La gestion de la paralysie CN III chez l’adulte dépend des résultats et de l’étiologie associés. En cas de paralysie CN III compliquée where où d’autres structures neurales sont impliquées the le patient doit subir une IRM afin de déterminer l’étiologie.,3
dans les cas de paralysie complète et isolée de CN III Sans atteinte pupillaire chez les patients de plus de 50 ans, la cause principale est généralement un infarctus vasculaire ischémique. L’artérite à cellules géantes est également une étiologie potentielle. L’imagerie par résonance magnétique (IRM) et l’Angiographie par résonance magnétique (ARM), la vitesse de sédimentation des érythrocytes, la protéine C-réactive, la mesure de la pression artérielle, la numération formule sanguine complète avec différentiel et le test de glycémie sont indiqués. La tomodensitométrie et l’angiographie CT (CTA) sont souvent utilisées pour identifier les saignements intracrâniens ainsi que pour identifier l’emplacement de l’anévrisme.,
Une observation étroite est nécessaire, car la participation des élèves peut être retardée de cinq à sept jours. Cela est particulièrement vrai pour les patients atteints de paralysie CN III incomplète avec pupille épargnée, car ils sont plus susceptibles de développer un anévrisme naissant.5
dans la paralysie vasculaire ischémique CN III, la pupille n’évoluera pas, la régénération aberrante ne se produira pas et la paralysie s’améliorera ou se résoudra spontanément au cours de trois à six mois.,3,11 si la paralysie ne montre aucune amélioration sur six à huit semaines ou si une régénération aberrante se développe, une IRM/IRM ou un scanner/CTA est nécessaire pour exclure la présence d’une masse occulte dans l’espace sous-arachnoïdien.3
Si le patient est âgé de moins de 50 ans et présente une paralysie CN III isolée, NON pupillaire, une imagerie ou une angiographie intracrânienne est indiquée. Dans ce groupe d’âge, la vasculopathie ischémique est moins susceptible de se produire qu’un anévrisme.,
Si un patient adulte de tout âge présente une paralysie CN III isolée, complète ou incomplète avec atteinte pupillaire, cela devrait être considéré comme une urgence médicale. Le patient doit subir immédiatement une IRM / IRM ou une angiographie intracrânienne. Dans ces cas, la cause est probablement un anévrisme situé à la jonction de la carotide interne et des artères communicantes postérieures, ou à la pointe de l’artère basilaire. Ces patients doivent être envoyés immédiatement à une salle d’urgence de l’hôpital avec le diagnostic et les recommandations pour consultation.,
Si l’anévrisme se rompt, il existe un risque de décès par hémorragie sous-arachnoïdienne et hernie du tronc cérébral à travers le foramen magnum. En cas de paralysie CN III causée par un anévrisme sous-arachnoïdien, une intervention neurochirurgicale immédiate est nécessaire. Le traitement endovasculaire commun implique un écrêtage direct de l’anévrisme ou une embolisation avec des bobines détachables.16,17
la paralysie CN III chez les adultes est l’une des rares véritables urgences médicales observées dans les soins oculaires. Ces patients doivent être envoyés immédiatement à l’hôpital pour une consultation neurochirurgicale.,
dans le cas de ce patient, nous avons immédiatement suspecté un anévrisme intracrânien. Le patient et sa femme ont été bien informés du risque potentiel de mortalité et ont rapidement accepté de se rendre aux urgences de l’hôpital, où une infirmière de triage avait déjà été alertée et attendait. La femme du patient a rappelé 45 minutes plus tard pour signaler que son mari subissait une neuroimagerie et une consultation neurochirurgicale.
en fin de compte, il a été diagnostiqué avec un anévrisme de l’artère carotide interne et a subi une embolisation avec des bobines détachables., Le patient a passé 22 jours dans l’Unité de soins intensifs et plus d’un an plus tard, il continue de récupérer, ce qui souligne la gravité de cette maladie.
1. Satyarthee GD, Mahapatra AK. Présentation neuro-ophtalmique inhabituelle de l’anévrisme de l’artère communicante antérieure avec parésie du troisième Nerf. J Clin Neurosci. 2004 Sep;11 (7): 776-8.
2. Bahmani Kashkouli M, Khalatbari m, Yahyavi ST, et coll. Apoplexie hypophysaire se présentant comme une paralysie unilatérale aiguë douloureuse isolée du troisième nerf crânien. Arch Iran Med. 2008 juil; 11 (4): 466-8.
3. Yanovitch T, Buckley E., Diagnostic et prise en charge de la paralysie du troisième Nerf. Curr Opin Ophthalmol. 2007;18(5):373-8.
4. Delengocky T, Bui CM. Ophtalmoplégie complète avec atteinte pupillaire comme présentation clinique initiale de l’herpès zoster ophthalmicus. J Am Ostéopathe Assoc. 2008 Oct;108 (10): 615-21.
5. Takahashi M, Kase M, Suzuki Y, et coll. Paralysie oculomotrice incomplète avec pupille épargnée causée par la compression du nerf oculomoteur par un anévrisme cérébral postérieur communiquant postérieur. Jpn J Ophthalmol. 2007;51(6):470-3.
6. Capó H, Warren F, KUPERSMITH MJ. Évolution des paralysies du nerf oculomoteur., J Clin Neuroophtalmol. 1992 mars; 12 (1): 21-5.
7. Richards BW, Jones FR Jr, Younge BR, et coll. Causes et pronostic dans 4 278 cas de paralysie des nerfs crâniens oculomoteurs, trochléaires et abducens. Am J Ophthalmol. 1992;113(5):489-96.
8. Kasoff I, Kelly DL Jr. épargne pupillaire dans la paralysie oculomotrice de l’anévrisme carotidien interne. Rapport de cas. J Neurosurg. 1975 Jun; 42 (6): 713-7.
9. Kissel JT, Burde RM, Klingele TG, et coll. Paralysie oculomotrice épargnant la pupille avec anévrismes de l’artère communicante carotide-postérieure interne. Ann Neurol. 1983 fév; 13 (2): 149-54.
10., Saito R, Sugawara T, Mikawa s, et coll. Parésie du nerf oculomoteur épargnant la pupille comme symptôme précoce d’anévrismes de l’artère communicante carotide-postérieure Non rompus: trois cas rapportés. Neurol Med Chir (Tokyo). 2008 juil; 48 (7): 304-6.
11. Akagi T, Miyamoto K, Kashii S, et coll. Cause et pronostic de troisième, quatrième ou sixième dysfonctionnement du nerf crânien isolé neurologiquement dans les cas de paralysie oculomotrice. Jpn J Ophthalmol. 2008 Jan-Fév;52 (1): 32-5.
12. Adams ME, Linn J, Yousry I. pathologie des nerfs moteurs oculaires III, IV et VI. neuroimagerie Clin n Am. 2008 mai; 18 (2): 261-82.
13., Blanc JB, Layton KF, Cloft HJ. Troisième paralysie nerveuse isolée associée à une rupture d’anévrisme de l’artère communicante antérieure. Soins Neurocrit. 2007;7(3):260-2.
14. Aiba t, Fukuda M. parésie unilatérale du nerf oculomoteur associée à une rupture d’anévrisme de l’artère communicante antérieure two deux cas rapportés. Neurol Med Chir (Tokyo). 2003 Oct;43 (10): 484-7.
15. Asakura K, Tasaki T, Okada K. Un cas d’anévrisme de l’artère temporale antérieure non rompue montrant une paralysie oculomotrice épargnant la pupille. Pas De Shinkei Geka. 1986 mai; 14 (6): 777-82.
16. Inamasu J, Nakamura Y, Saito R, et coll., Résolution précoce de la paralysie du troisième Nerf suite au traitement endovasculaire d’un anévrisme de l’artère communicante postérieure. J Neuroophtalmol. 2002 Mars;22 (1): 12-4.
17. Ahn JY, Han IB, Yoon PH, et coll. Écrêtage vs enroulement des anévrismes postérieurs de l’artère communicante avec paralysie du troisième Nerf. Neurologie. 2006 Jan;66 (1): 121-3.