El daño cutáneo asociado a la humedad (MASD) es el término general para la inflamación o erosión de la piel causada por la exposición prolongada a una fuente de humedad como la orina, las heces, el sudor, el drenaje de heridas, la saliva o el moco. Se propone que para que ocurra la MASD, se requiere otro factor de complicación además de la mera exposición a la humedad. Las posibilidades incluyen factores mecánicos (fricción), factores químicos (irritantes contenidos en la fuente de humedad) o factores microbianos (microorganismos)., La barrera de humedad de la piel juega un papel crítico en el mantenimiento de la homeostasis dentro del cuerpo, principalmente al ralentizar al mismo tiempo el movimiento del agua fuera del cuerpo (pérdida de agua transepidérmica, o TEWL) y regular la absorción de agua y solutos desde fuera del cuerpo. Cuando se expone a cantidades excesivas de humedad, la piel se ablanda, se hincha y se arruga, todo lo cual hace que la piel sea más susceptible al daño de uno de los factores de complicación mencionados anteriormente.,
Los cuatro tipos específicos de daño cutáneo asociado a la humedad que se discutirán aquí son la dermatitis asociada a la humedad periwound, la dermatitis asociada a la humedad peristomal, la dermatitis asociada a la incontinencia y la dermatitis intertriginosa.
Dermatitis asociada a humedad Periwound
etiología
la producción de exudado es un resultado normal de la etapa inflamatoria de la cicatrización de heridas. Sin embargo, el advenimiento de la cicatrización húmeda de heridas ha traído consigo la comprensión de que el equilibrio de humedad es la clave para obtener resultados óptimos., Las cantidades excesivas de exudado de la herida pueden hacer que la piel bígara (dentro de los 4 cm del borde de la herida) se macere e incluso se descomponga. Este tipo de daño en la piel se llama dermatitis asociada a la humedad periwound.
la composición química del exudado de la herida afecta en gran medida el daño potencial que puede ser forjado. La presencia de bacterias, proteínas específicas o enzimas proteolíticas, así como el volumen de exudado de la herida reducen en gran medida la función de barrera de la piel y pueden conducir a la maceración., Específicamente, se ha encontrado que el exudado de heridas crónicas contiene una mayor concentración de enzimas proteolíticas en comparación con el exudado de heridas agudas. Otro factor que afecta la aparición de la maceración periwound es el daño a la piel por la eliminación agresiva de apósitos adhesivos para heridas, que afectan la integridad de la barrera de la piel al quitar partes de la epidermis.,
síntomas
la dermatitis asociada a la humedad Periwound está marcada por eritema (que puede ser más difícil de discernir en personas con piel pigmentada oscura), maceración (piel blanca, pálida o gris que está suavizada y / o arrugada) y bordes irregulares o difusos (a diferencia de las úlceras por presión que típicamente tienen bordes distintos). Las heridas con exudado más viscoso son más propensas a la maceración periwound, ya que es menos probable que la humedad se pierda al evaporarse a través del apósito. El individuo puede reportar experimentar dolor, ardor o picazón como resultado del daño en la piel., El daño puede centrarse en el área dependiente de la herida en las extremidades, debido a la acumulación de exudado de la herida.
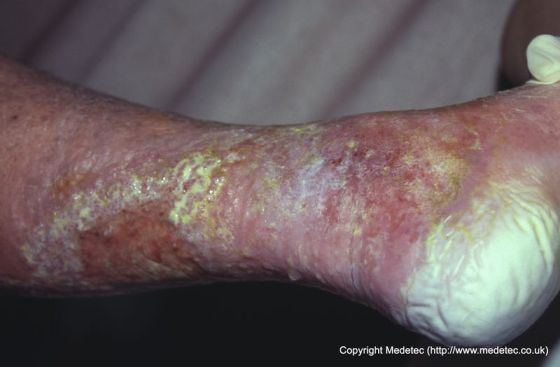
Figura 1: Ejemplo de maceración periwound
factores de riesgo
las siguientes heridas son más propensas a desarrollar dermatitis asociada a humedad periwound:
- úlceras de pie diabético
- úlceras venosas de pierna
- úlceras por presión
- tumores Fungantes
- Las quemaduras de espesor (tercer grado)
la infección de la herida también aumentará en gran medida el riesgo de maceración periwound, ya que aumenta la producción de exudado.,
Treatment& Interventions
las siguientes precauciones pueden ayudar a minimizar el riesgo de desarrollar dermatitis asociada a la humedad periwound en pacientes en riesgo y para minimizar las complicaciones en pacientes que ya exhiben síntomas:
- monitoree el área de la herida de forma rutinaria para detectar cambios en la condición de la piel.
- maneje el exudado de la herida con apósitos elegidos para una absorción adecuada.
- aplique una película barrera o protector de la piel a la piel periwound cuando sea apropiado.,
el primer paso en el tratamiento de la dermatitis asociada a la humedad periwound es controlar el exudado excesivo. Esto puede significar cualquier cosa, desde apósitos de absorción o ventanas hasta dispositivos de recolección externos o terapia de heridas de presión negativa en casos extremos. Los protectores de la piel a base de líquido, pomada o crema ofrecen una gama de protección para la piel periwound de la maceración. Después de que el exudado se ha manejado, se debe permitir que la piel progrese a la curación.,
Dermatitis Peristomal asociada a la humedad
etiología
Hay varios tipos de humedad que pueden causar dermatitis peristomal asociada a la humedad, incluida la exposición a la orina o las heces, el sudor, el drenaje de heridas u otras fuentes de agua, como mientras se baña o nada. Como parte del proceso de bolsas, se colocan barreras sólidas de la piel alrededor del estoma para proteger la piel subyacente de los componentes perjudiciales de la salida del estoma (orina o heces). Estas barreras trabajan para mantener la piel seca al absorber tanto el efluente del estoma como la humedad de la piel subyacente., Si se absorbe demasiada humedad del estoma, la barrera dejará de ser efectiva, permitiendo que el efluente entre en contacto con la piel peristomal. Demasiada humedad debajo de la barrera (sudor o exudado de una herida peristomal existente) puede ocluir la piel subyacente y llevar a la maceración. Además, la exposición prolongada del adhesivo de la bolsa al agua, por lo general mientras se duchaba o nadaba, puede causar fallas en el adhesivo, lo que requiere cambios más frecuentes en la bolsa y aumenta el potencial de daño mecánico al retirar repetidamente el adhesivo.,
síntomas
La Fuga de efluente estomal en la piel peristomal causará inflamación e incluso erosión de la piel dependiendo de la ubicación del estoma (el contenido de líquido y enzimas varía a lo largo del intestino). La maceración, que se caracteriza por una piel peristomal blanqueada y suavizada, también es común en los casos en que la humedad queda atrapada bajo la barrera cutánea y la piel se ocluye. El área afectada puede picar o estar adolorida al tacto.,
factores de riesgo
Los siguientes factores aumentan el riesgo de desarrollar dermatitis peristomal asociada a la humedad:
- pliegue de la piel debajo de la barrera cutánea al cambiar de posición (de pie, sentado, en decúbito supino)
- Grado de protrusión estomal
- técnica inadecuada de bolsas y tiempo de desgaste
- Aumento de la transpiración o exposición a la humedad externa (P.,
Treatment & Interventions
las siguientes precauciones pueden ayudar a minimizar el riesgo de desarrollar dermatitis asociada a la humedad peristomal en pacientes en riesgo y para minimizar las complicaciones en pacientes que ya exhiben síntomas:
- maneje las fuentes de humedad peristomal, como la transpiración, el exudado de la herida y las fuentes externas para garantizar la adhesión adecuada de la bolsa.
- asegúrese de que la bolsa no se deje en su lugar durante un período demasiado largo o demasiado corto., Los tiempos de desgaste más largos pueden llevar a la adhesión de la bolsa comprometida y la oclusión de la piel subyacente, y los tiempos de desgaste más cortos pueden resultar en la extracción mecánica de la piel
- al cortar o moldear la barrera de la piel para adaptarse al estoma, se recomienda realizar mediciones frecuentes del estoma durante las primeras 6 semanas para ajustarse a la forma cambiante del estoma.
El tratamiento de la dermatitis asociada a la humedad peristomal estará orientado a prevenir una mayor irritación y curar la piel irritada., El sistema de bolsas debe ser reevaluado para garantizar un ajuste y drenaje adecuados, con la barrera de la piel adecuada al tipo de salida. Las terapias tópicas tales como polvos, pastas o anillos de la barrera de la piel se pueden utilizar para absorber la humedad debajo de la barrera de la piel, para proporcionar una barrera física adicional, para reducir la irritación existente, y para permitir la adherencia apropiada de la barrera sólida de la piel. Si el exudado de una herida subyacente es la fuente de humedad, se debe abordar la etiología de la herida y tratar el exudado con un apósito absorbente adecuado.,
Dermatitis asociada a la incontinencia
etiología
la dermatitis asociada a la incontinencia (Dai) es predominantemente una irritación química resultante del contacto de la orina o las heces con la piel. El amoníaco de la orina y las enzimas de las heces pueden alterar el manto ácido de la piel y eventualmente hacer que la piel se descomponga. Al igual que con las otras formas de MASD discutidas anteriormente, la maceración también juega un papel clave en la formación de DAI, y puede hacer que la piel sea más susceptible al daño por fricción., Si bien la incontinencia urinaria puede llevar a la DIA, es mucho más común en individuos con incontinencia fecal o incontinencia urinaria y fecal mixta.
el área afectada presentará eritema, así como maceración. El área puede progresar a erosiones dolorosas de espesor parcial con exudado seroso lloroso. Si no se trata, la presión y la fricción pueden aumentar el estrés en el área afectada, lo que lleva a la descomposición de la piel. Dependiendo de las áreas expuestas a la orina y las heces, la DIA no se limita necesariamente al área perineal, y puede extenderse hacia arriba en la parte inferior de la espalda o hacia abajo en la parte interna de los muslos.,
factores de riesgo
- Uso de productos de contención o absorbentes, que pueden conducir a una oclusión y maceración excesivas
- incontinencia Fecal o mixta urinaria/fecal
- Capacidad de aseo
tratamiento & intervenciones
las siguientes precauciones pueden ayudar a minimizar el riesgo de desarrollar dermatitis en pacientes de riesgo y para minimizar las complicaciones en pacientes que ya presentan síntomas:
- minimizar la exposición de la piel a la orina y las heces.,
- Desarrollar un régimen consistente de cuidado de la piel para proteger la integridad de la barrera de la piel, incluyendo la limpieza, la hidratación y el uso de un protector de la piel.
si se pueden tomar medidas para abordar la incontinencia correspondiente, se deben considerar mientras se toman medidas para implementar un régimen de cuidado de la piel para proteger la piel de la irritación continua. Después de que la piel se haya limpiado e hidratado adecuadamente, se debe aplicar una barrera cutánea para proteger la piel afectada de una mayor exposición. Cualquier infección secundaria de la zona afectada debe tratarse tópicamente., En algunos casos, se puede indicar un dispositivo de contención o desviación.
Dermatitis intertriginosa
etiología
la dermatitis intertriginosa (DTI), también conocida como intertrigo, es el resultado de que el sudor queda atrapado en los pliegues de la piel con una circulación de aire mínima. Cuando el sudor no es capaz de evaporarse, el estrato córneo se hidrata y macera excesivamente, facilitando el daño por fricción que a menudo se refleja en ambos lados del pliegue. Esto a su vez conduce a la inflamación y denudación de la piel, haciendo que el área sea más propensa a la infección., Por lo general, la DTI afecta a los bebés debido a sus pliegues exagerados de la piel y la postura encorvada, a las personas obesas y, en el caso de la DTI que afecta a las correas entre los dedos de los pies, a las personas activas que usan dedos cerrados o zapatos ajustados.
además de tener más pliegues cutáneos, los individuos obesos también presentan varios factores fisiológicos que pueden aumentar el riesgo de desarrollar DTI., Estos incluyen un aumento en la transpiración para regular la temperatura corporal, una mayor pérdida de agua transepidérmica (TEWL) y un mayor pH de la superficie de la piel (lo que hace que el manto ácido sea menos efectivo como barrera natural contra la infección).
síntomas
ITD típicamente se presenta con eritema leve que puede progresar a inflamación más severa, erosión, supuración, exudación, maceración y costras de la piel intertriginosa reflejada en ambos lados del pliegue. El individuo puede reportar dolor, picazón o sensaciones de ardor alrededor del área afectada., Con la DTI de la banda del dedo del pie, las correas pueden presentar maceración, eritema, descamación e incluso erosión de la piel afectada, perjudicando la deambulación en casos severos.,>Las siguientes precauciones pueden ayudar a minimizar el riesgo de desarrollar dermatitis intertriginosa en pacientes en riesgo y para minimizar las complicaciones en pacientes que ya exhiben síntomas:
- Reducir el calor y la humedad dentro del pliegue de la piel
- Mantener las áreas en riesgo limpias y secas
- ducharse después del ejercicio, luego secar bien la piel dentro del pliegue
- Use un limpiador de piel con pH equilibrado
- Promover una higiene general adecuada de la piel
el tratamiento para la dermatitis intertriginosa es minimizar la humedad y la fricción en el pliegue de la piel y tratar cualquier infección., Se deben utilizar tratamientos tópicos u orales para cualquier infección fúngica o bacteriana secundaria. Si la pérdida de peso es posible, esto reducirá las complicaciones futuras. Aunque a menudo no se recomienda específicamente como tratamiento para la DTI, la extirpación quirúrgica de la piel redundante también servirá para reducir el riesgo de desarrollar DTI. La ropa ligera, no constrictora y absorbente hecha de fibras naturales se recomienda para promover la circulación de aire y la transmisión de vapor de humedad. Los textiles absorbentes de plata o los apósitos absorbentes se pueden colocar en el pliegue de la piel para inhibir el crecimiento microbiano y absorber la humedad., Para toe web ITD, se recomiendan zapatos de punta abierta para promover la circulación de aire.
crédito de la imagen: Medetec (http://medetec.co.uk/). Usado con permiso.Alvey B, Beck de. Dermatología Peristomal. Clin Colon Rectal Surg. 2008; 21(1): 41-44. doi: 10.1055/s-2008-1055320
Colwell JC, Ratliff CR, Goldberg M, Baharestani MM, Bliss DZ, Gray M, Kennedy-Evans KL, Logan s, Black JM. MASD Parte 3: Dermatitis asociada a la humedad Peristomal y Dermatitis asociada a la humedad Periwound. J Cuidado De La Continencia De La Ostomía De La Herida. 2011;38(5):541-553. doi: 10.1097 / WON.0b013e31822acd95
Gris M., Daño Cutáneo Relacionado Con La Incontinencia: Conocimiento Esencial. La Herida De Ostomía Se Maneja. 2007;53(12):28-32.