trabajo de parto
en un estudio prospectivo y ciego, Sassoon y sus colegas monitorearon a 95 pacientes (todos embarazos individuales a las 36-42 semanas) con ppb durante todo el trabajo de parto.81 la PPB inicial se realizó al ingreso, antes de la anestesia epidural o de la ruptura de las membranas. Puntuado según los criterios de Manning (10 puntos posibles), el 75% de los pacientes tenían una puntuación inicial normal (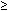 8), pero solo el 55% tenía un BPP normal en la prueba final. La frecuencia de FB y FM disminuyó durante el trabajo de parto., La disminución de la FB fue la que más contribuyó a la disminución de la puntuación BPP. Tal vez el estado del SNC se cambia en el trabajo de parto, posiblemente como resultado de los niveles cambiantes de prostaglandina, y FB se altera por lo tanto. El AFV se mantuvo constante durante el trabajo de parto, incluso cuando se produjo la ruptura de las membranas, medida ya sea como la bolsa más grande o como un índice de líquido amniótico. Ninguno de los fetos tenía tono ausente, y la incidencia de FHR-R no cambió durante el parto.,
8), pero solo el 55% tenía un BPP normal en la prueba final. La frecuencia de FB y FM disminuyó durante el trabajo de parto., La disminución de la FB fue la que más contribuyó a la disminución de la puntuación BPP. Tal vez el estado del SNC se cambia en el trabajo de parto, posiblemente como resultado de los niveles cambiantes de prostaglandina, y FB se altera por lo tanto. El AFV se mantuvo constante durante el trabajo de parto, incluso cuando se produjo la ruptura de las membranas, medida ya sea como la bolsa más grande o como un índice de líquido amniótico. Ninguno de los fetos tenía tono ausente, y la incidencia de FHR-R no cambió durante el parto.,
además, a diferencia de los datos de Vintzileos y colegas en pacientes no laborantes10,Sassoon y compañeros de trabajo no encontraron correlación entre el último PPB y el pH del cordón umbilical en pacientes laborantes. Los ppb normales (![]() 8) no se asociaron significativamente con un pH superior a 7,20, y los resultados anormales de las pruebas (
8) no se asociaron significativamente con un pH superior a 7,20, y los resultados anormales de las pruebas (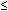 6) no se asociaron significativamente con un pH arterial inferior a 7,20, con un pH inferior a 7,15 o con acidemia metabólica. La mitad de los fetos con un pH de 7,20 o menos tenían un último PPB normal., Además, no hubo diferencia significativa en las puntuaciones de la PPB entre los fetos acidémicos y no acidémicos. El tiempo medio entre el último PPB y el parto fue de 1,8 horas (Rango 0,5–5,6) para el grupo acidémico y de 3,9 horas (Rango 0,5–13,5) para el grupo no acidémico. El trazado de la FCF asociado al último PPB fue similar a los otros trazados intraparto. No se produjo ningún trauma de nacimiento. El único parámetro de la PPB que se correlacionó de manera significativa con la acidemia neonatal fue el nr-NST. Ninguno de los otros parámetros de la PPB aumentó su capacidad predictiva de acidemia fetal., Curiosamente, y en contraste con los resultados de Vintzileos», la presencia de FB en el último BPP se asoció significativamente con acidemia metabólica fetal.
6) no se asociaron significativamente con un pH arterial inferior a 7,20, con un pH inferior a 7,15 o con acidemia metabólica. La mitad de los fetos con un pH de 7,20 o menos tenían un último PPB normal., Además, no hubo diferencia significativa en las puntuaciones de la PPB entre los fetos acidémicos y no acidémicos. El tiempo medio entre el último PPB y el parto fue de 1,8 horas (Rango 0,5–5,6) para el grupo acidémico y de 3,9 horas (Rango 0,5–13,5) para el grupo no acidémico. El trazado de la FCF asociado al último PPB fue similar a los otros trazados intraparto. No se produjo ningún trauma de nacimiento. El único parámetro de la PPB que se correlacionó de manera significativa con la acidemia neonatal fue el nr-NST. Ninguno de los otros parámetros de la PPB aumentó su capacidad predictiva de acidemia fetal., Curiosamente, y en contraste con los resultados de Vintzileos», la presencia de FB en el último BPP se asoció significativamente con acidemia metabólica fetal.
Amon et al estudiaron la PPB durante la maduración cervical con prostaglandina E2, antes de la inducción del parto. Encontraron que FB está virtualmente ausente y que FM disminuye, aunque FHR-R no cambia.82
En resumen, hay pocos estudios que correlacionen la PPB intraparto con el estado ácido–base arterial umbilical (o venoso) resultante., En contraste con el estado anteparto, el BPP no es una prueba predictiva confiable para el estado ácido–base durante el estado intraparto, ni durante la maduración cervical con prostaglandina E2 inmediatamente antes de la inducción de oxitocina del parto.82
un embarazo prolongado embarazo
Johnson y asociados evaluados dos veces por semana BPPs en 293 embarazo prolongado embarazos (definido como >294 días desde el último período menstrual).83 No se produjeron muertes perinatales si el BPP y la AFV eran normales. Además, el sufrimiento fetal (3,3%) y las puntuaciones de Apgar de 5 minutos inferiores a 7 (1,9%) fueron infrecuentes., Sin embargo, si el PPB era anormal u oligohidramnios (definido como la bolsa más grande de líquido <1 cm) estaba presente (n = 32), Se produjo un aumento significativo de la incidencia de cesárea por sufrimiento fetal (22%), puntuaciones bajas de Apgar a 5 minutos (12,5%) y morbilidad neonatal (19%). La morbilidad Neonatal se definió como la aspiración de meconio que resultó en el ingreso en la unidad de cuidados intensivos neonatales (UCIN)., La tasa de cesáreas en embarazos «profilácticos» para una edad gestacional de 294 días o más (sin otra indicación) fue del 42% (n = 50), en comparación con una tasa del 15% en las 180 pacientes a las que se permitió iniciar el parto espontáneo. Este porcentaje fue similar a la tasa de cesáreas del 16,5% de la población obstétrica hospitalaria. Johnson y sus colegas postularon que el BPP podría ayudar a diferenciar un feto normal de un feto comprometido, ayudar a las decisiones de parto en un embarazo posterior y prevenir la morbilidad materna indebida como resultado de un parto por cesárea innecesario.,
curiosamente, cuando se comparó con 6536 pruebas en fetos a término con resultados normales, Baskett encontró que 1587 pruebas en fetos postdatos (42-44 semanas de gestación), que también tuvieron buenos resultados, fueron significativamente más propensos a tener un NR-NST, FB y FT anormales, y AFV disminuido.18
en un estudio de 583 pacientes postdatos (>42 semanas), Eden y asociados encontraron menos mortalidad y una disminución significativa de la morbilidad cuando se evaluó a un feto con NSTs dos veces por semana con pb modificados y evaluaciones semanales de AFV., El parto se realizó para desaceleraciones de la FCF, disminución de la AFV o puntuaciones anormales de la PPB.76 los resultados perinatales fueron similares a los registrados con CST semanales en pacientes post-nacidos, pero en ambos esquemas de pruebas, las tasas de intervención superaron el 25%.
En resumen, el manejo de un embarazo posterior a la fecha en presencia de un cuello uterino desfavorable sigue siendo controvertido. Una vez más, no hay respuestas definitivas de los estudios disponibles de BPP, pero los datos apoyan la entrega de un BPP anormal u oligohidramnios.,
predecir la infección en pacientes con ruptura prematura de membranas
la vigilancia fetal prenatal en pacientes con PROM ha sido problemática. Las pruebas de esfuerzo por contracción están contraindicadas, y los cultivos de líquido amniótico, incluso cuando se pueden obtener, no son suficientemente predictivos de sepsis fetal.84, 85 varios investigadores han estudiado a pacientes con PROM para ver si los ppb son predictivos de infección. Vintzileos y asociados estudiaron a 73 pacientes con PROM.,40 cincuenta y tres pacientes recibieron pruebas de perfil de PPB dentro de las 24 horas posteriores al parto, 15 dentro de las 24-48 horas posteriores al parto y los otros cinco al menos 48 horas antes del parto (pero el tiempo no se especificó). En estos 73 pacientes, una PPB normal (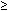 8) se asoció con una incidencia de infección del 2,7%, mientras que una puntuación anormal (
8) se asoció con una incidencia de infección del 2,7%, mientras que una puntuación anormal (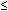 7) se asoció con una incidencia de infección del 93,7%. Los datos no se analizaron por separado para los diferentes intervalos de tiempo entre la prueba y la entrega., El aumento de la demanda de oxígeno fetal debido a la infección se postuló para causar alteraciones adaptativas (protectoras) del SNC en la actividad Biofísica fetal, para disminuir la utilización de oxígeno. Curiosamente, no hubo diferencia significativa entre los valores de pH del cordón umbilical de los pacientes infectados y no infectados con PROM.
7) se asoció con una incidencia de infección del 93,7%. Los datos no se analizaron por separado para los diferentes intervalos de tiempo entre la prueba y la entrega., El aumento de la demanda de oxígeno fetal debido a la infección se postuló para causar alteraciones adaptativas (protectoras) del SNC en la actividad Biofísica fetal, para disminuir la utilización de oxígeno. Curiosamente, no hubo diferencia significativa entre los valores de pH del cordón umbilical de los pacientes infectados y no infectados con PROM.
Vintzileos y compañeros de trabajo utilizaron el BPP para manejar a 73 pacientes consecutivos con PROM.,86 luego compararon los resultados (del grupo «estudio») con los de dos grupos de control históricos: 73 pacientes tratados de manera conservadora (el grupo» control») y 73 pacientes tratados con resultados de amniocentesis (el grupo» amniocentesis»). Los fetos fueron entregados para un PB persistentemente bajo (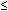 7 en dos exámenes, con 2 horas de diferencia, sin FB y un NR-NST). No se administraron antibióticos a la madre hasta que se sujetó el cordón umbilical. En el grupo del» estudio», 21 pacientes tenían un PPB de 7 o menos. Solo uno de estos embarazos tuvo sepsis neonatal comprobada mediante Cultivo., En el grupo «control», 18 tenían un BPP de 7 o menos. Siete de ellos tenían sepsis neonatal comprobada mediante Cultivo. No se proporcionaron datos de PPB para el grupo de» amniocentesis». Las incidencias de infección materna y neonatal y las puntuaciones bajas de Apgar a los 5 minutos fueron significativamente menos frecuentes en los pacientes tratados con BPP que en los Tratados de forma conservadora. Asimismo, la incidencia de sepsis neonatal fue significativamente menor en el grupo tratado con PPB que en el tratado con amniocentesis. Desafortunadamente, como Ohlsson y Wang observaron, los VPP para corioamnionitis clínica (30.8-60%) y para sepsis neonatal (30.8–47.,0%) fueron demasiado bajas para guiar la toma de decisiones clínicas.
7 en dos exámenes, con 2 horas de diferencia, sin FB y un NR-NST). No se administraron antibióticos a la madre hasta que se sujetó el cordón umbilical. En el grupo del» estudio», 21 pacientes tenían un PPB de 7 o menos. Solo uno de estos embarazos tuvo sepsis neonatal comprobada mediante Cultivo., En el grupo «control», 18 tenían un BPP de 7 o menos. Siete de ellos tenían sepsis neonatal comprobada mediante Cultivo. No se proporcionaron datos de PPB para el grupo de» amniocentesis». Las incidencias de infección materna y neonatal y las puntuaciones bajas de Apgar a los 5 minutos fueron significativamente menos frecuentes en los pacientes tratados con BPP que en los Tratados de forma conservadora. Asimismo, la incidencia de sepsis neonatal fue significativamente menor en el grupo tratado con PPB que en el tratado con amniocentesis. Desafortunadamente, como Ohlsson y Wang observaron, los VPP para corioamnionitis clínica (30.8-60%) y para sepsis neonatal (30.8–47.,0%) fueron demasiado bajas para guiar la toma de decisiones clínicas.
Kivikoski y compañeros de trabajo estudiaron el efecto de la PROM en 44 embarazos, 13 de los cuales se complicaron finalmente por amnionitis (n = 11), infección neonatal (n = 1) o sufrimiento fetal (n = 1) con desaceleraciones variables espontáneas.36 las edades gestacionales variaron de 28 a 41 semanas. Los 31 casos «no complicados» restantes de PROM fueron emparejados con 31 pacientes normales de edad gestacional similar. Los criterios de exclusión incluyeron trabajo de parto, fetos anómalos y evidencia inicial de infección o sufrimiento fetal., La presencia de FB requirió al menos un episodio de al menos 60 segundos durante un período de observación de 30 minutos. Todos los pacientes con PROM recibieron una infusión intravenosa que contenía dextrosa al 5%, mientras que ninguno de los pacientes control recibió infusión alguna. Debido a que la glucosa intravenosa Puede aumentar la FB28,29, la incidencia de FB en los pacientes con PROM habría sido quizás aún menor sin la infusión intravenosa. La incidencia de FB fue del 90% en los 31 pacientes control normales y del 65% en los 31 pacientes con PROM sin complicaciones, diferencia estadísticamente significativa (p <0,05)., En los 13 pacientes con PROM complicada, la FB ocurrió en el 38% de los casos, lo que no fue significativamente diferente (debido a números pequeños) de la incidencia del 65% en los 31 pacientes con PROM no complicada. Los investigadores plantearon la hipótesis de que la ausencia de FB podría deberse solo al baile de graduación. Además, aunque la presencia de FHR-R y FB puede ser predictiva de la ausencia de infección en pacientes con PROM, la ausencia de FB no es necesariamente predictiva de la presencia de infección en pacientes con PROM.
Goldstein y sus colegas estudiaron FB y FM en 41 casos de PROM.,88 encontraron que el 83% de las gestaciones sin actividad fetal (sin FM y sin FB de >30 segundos de duración durante 30 min de observación) tuvieron un cultivo positivo de líquido amniótico. Por el contrario, ninguna de las 17 gestaciones con un episodio de actividad fetal (definido de la misma manera) tuvo un cultivo positivo de líquido amniótico. Cuando la actividad fetal estaba presente, el 90% (±3%) de los fetos tuvieron cultivos negativos de líquido amniótico durante al menos 48 horas., Por lo tanto, los investigadores creen que tales embarazos complicados pueden ser monitoreados con pruebas biofísicas cada 48 horas cuando tal actividad fetal está presente.
Por el contrario, Miller y compañeros de trabajo no pudieron encontrar ninguna diferencia entre el PPB compuesto o cualquiera de sus componentes en 47 pacientes con PROM en la predicción de corioamnionitis clínica.89 ninguna de las madres recibió antibióticos ni corticosteroides. Ninguno de los neonatos desarrolló sepsis, impidiendo la comparación con Vintzileos » hallazgos previamente publicados de menor correlación de la puntuación BPP con la sepsis neonatal.,86 los trabajadores reconocen que un error de tipo 2 (por la baja incidencia de corioamnionitis) podría haber impedido la detección de una asociación entre el BPP y la corioamnionitis.
Lewis et al realizaron un ensayo aleatorizado de NSTs diarios vs BPPs en el manejo de PPROM y encontraron que ninguna de las pruebas era altamente sensible en la predicción de complicaciones infecciosas. Los BPPs diarios aumentaron el costo sin beneficio aparente.90
En resumen, en pacientes con PROM, la presencia de actividades biofísicas fetales normales y un TSN reactivo está fuertemente asociada con la ausencia de infección fetal., Sin embargo, no se sabe si lo contrario es cierto, porque no se ha publicado ningún estudio grande y bien diseñado para responder a esta pregunta. De hecho, la ausencia de FB durante el examen BPP puede deberse simplemente a PROM sin complicaciones.36
retraso del crecimiento intrauterino
Ribbert y sus colegas encontraron una estrecha correlación del ppb con el pH venoso umbilical de muestras de cordocentesis en un grupo muy pequeño de fetos con RCIU grave.11 de los 14 fetos, siete tenían un BPP anormal (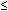 7)., Al igual que Vintzileos,9 El grupo de Ribbert encontró que FHR-R y FB fueron las primeras actividades biofísicas en volverse anormales con acidemia, y FM Y FT fueron las últimas actividades en desaparecer. El PPB se correlacionó solamente con el pH venoso umbilical, sin embargo, y no con la tensión de oxígeno, la tensión de dióxido de carbono o la saturación de oxígeno.
7)., Al igual que Vintzileos,9 El grupo de Ribbert encontró que FHR-R y FB fueron las primeras actividades biofísicas en volverse anormales con acidemia, y FM Y FT fueron las últimas actividades en desaparecer. El PPB se correlacionó solamente con el pH venoso umbilical, sin embargo, y no con la tensión de oxígeno, la tensión de dióxido de carbono o la saturación de oxígeno.
Manning y Hohler revisaron la utilidad de la prueba de ppb en 960 casos de RCIU.91 La tasa de mortalidad perinatal (excluyendo fetos anómalos) fue de solo 12.,5 por 1000, bastante disminuido de la tasa esperada de 60-80 muertes por 1000 en la población que no recibe pruebas biofísicas.
desde un punto de vista práctico, cuando uno se enfrenta a un feto con RCIU, es necesario un estudio etiológico y una estrecha vigilancia fetal con ecografía. Debido a que la vigilancia ecográfica continua para malformación fetal, oligohidramnios, crecimiento del intervalo fetal y posible amniocentesis es importante, se puede justificar el uso primario de la PPB., El uso de la velocimetría Doppler de la arteria umbilical ha disminuido la tasa de mortalidad fetal y la tasa de mortalidad perinatal general en gestaciones y embarazos de RCIU complicados por hipertensión materna. La tasa de mortalidad perinatal ha disminuido en un 38%.92 en comparación con los hallazgos anormales del Doppler de la arteria umbilical, las anomalías de la frecuencia cardíaca fetal y la PPB ocurren más tarde en casos de compromiso fetal en gestaciones de RCIU.93
gestaciones gemelas
utilizando el PPB de Vintzileos y compañeros de trabajo, Lodeiro y asociados monitorearon 49 embarazos gemelos consecutivos con ppb.,94 La mayoría de los pacientes recibieron pruebas semanales, y el resto se sometió a pruebas dos veces por semana. La última prueba ocurrió dentro de 1 semana de la entrega. Sesenta y cuatro de los 98 NST (65%) fueron reactivos y el 34,7% no reactivos. En todos los fetos con NST reactivos se produjo una puntuación normal de 8 o más en la última PPN. Sesenta y dos de estos 64 fetos tuvieron un buen resultado. Los dos fetos restantes (mismo embarazo) desarrollaron croioamnionitis y parto prematuro a las 26 semanas de gestación, 3 días después de un St reactivo y PPB normal. Ambos fallecieron en el período neonatal temprano como resultado de una prematuridad extrema., En 28 de los 34 casos con Nr-NSTs, el BPP fue 8 o mayor. Todos ellos tuvieron un buen resultado. El sufrimiento Fetal se desarrolló en los otros seis, pero ninguno murió. En cuatro embarazos gemelos, los ocho fetos tuvieron NR-NSTs, pero solo uno de cada par tuvo un BPP anormal y solo ese feto desarrolló sufrimiento fetal. Los investigadores recomiendan el uso del BPP como una evaluación secundaria de respaldo de NR-NSTs. Sin embargo, los fetos gemelos con STN reactivos aún requieren evaluación ecográfica para el crecimiento del intervalo y la AFV durante todo el período prenatal.,
Diabetes mellitus
Johnson y sus colegas utilizaron el protocolo BPP modificado de Manning (evaluación ecográfica en tiempo real de los cuatro componentes ecográficos con un NST solo si uno de los cuatro parámetros era anormal) para monitorear a 238 pacientes diabéticos bien controlados.95 cincuenta mujeres diabéticas insulino-dependientes y 188 mujeres diabéticas gestacionales fueron seguidas con dos pruebas semanales y semanales, respectivamente. Para el manejo de los pacientes también se utilizaron factores distintos del ppb (no descritos en el artículo)., Todos los pacientes diabéticos insulino-dependientes fueron entregados a las 40 semanas, y todos los pacientes diabéticos gestacionales a las 42 semanas. De los 230 pacientes con ppb normales, 200 (87%) dieron a luz a término con poca morbilidad materna o fetal. Cuarenta y cinco por ciento de todas las pacientes del estudio tuvieron un parto vaginal después del parto espontáneo. La tasa de inducción para los 230 pacientes fue del 32%, y la tasa global de cesáreas fue del 23,9% (11,7% electivo + 12,1% en trabajo de parto). El PPB presentó baja sensibilidad (22%) y VPP (37,5%), pero alto VPN (96,5%) para morbilidad neonatal., La morbilidad Neonatal se definió como una puntuación de Apgar de 5 minutos inferior a 7 o ingreso en la UCIN por una puntuación de Apgar baja de 5 minutos, dificultad respiratoria, anomalía congénita o hipoglucemia. Siete de los 200 neonatos presentaron morbilidad a pesar de puntajes BPP normales (tasa de falsos negativos del 3,5%). No se produjeron muertes perinatales en lactantes estructuralmente normales. Los investigadores recomiendan el uso del BPP semanal para ayudar a las decisiones de parto en mujeres embarazadas con diabetes insulino-dependiente y gestacional «normalizada y sin complicaciones».,
Dicker y colaboradores monitorearon a 98 mujeres diabéticas embarazadas insulino-dependientes con BPPs semanales después de 28 semanas de gestación.96 resultados de solo 28 (2,9%) de las 978 pruebas fueron anormales (puntuación menor de 8). Cuando el último PPB se realizó dentro de los 2 días posteriores al parto, el VPN (94,8%) y la especificidad (90,2%) fueron relativamente altos, pero el VPP (<20%) Fue bajo para predecir el sufrimiento fetal intraparto. Se encontraron hallazgos similares para predecir una baja puntuación de Apgar de 5 minutos, con un VPN de 98,7%, especificidad de 87,3% y VPP de 7,4%., Para los ppb realizados dentro de 1 semana después del parto, los VPN para el sufrimiento fetal intraparto y para una puntuación baja de Apgar de 5 minutos fueron similares a los obtenidos con pruebas dos veces por semana. Las especificidades fueron de aproximadamente el 80% para cada resultado, y se produjeron Vpp muy bajos del 17% para cada resultado. No se produjeron muertes perinatales, y los investigadores atribuyeron parcialmente este resultado a la intervención inmediata para las puntuaciones anormales.
En resumen, hay datos adecuados para apoyar el uso del BPP en el manejo del embarazo en mujeres diabéticas., Sin embargo, no se ha demostrado la superioridad del ppb versus el TSN como principal medio de vigilancia fetal. La vigilancia ecográfica del feto de una madre diabética es necesaria para evaluar las malformaciones, el crecimiento fetal a intervalos, la macrosomía y las anomalías de la AFV. En mujeres embarazadas bien controladas y compatibles con diabetes sin complicaciones, las pruebas de bienestar fetal se pueden realizar semanalmente.
los fetos de madres sin enfermedad vascular están en riesgo de acidosis láctica. Los NSTs y los BPPs pueden no ser predictivos de la condición fetal., La hiperglucemia materna puede aumentar el volumen de FB, FM y líquido amniótico. En su estudio de cordocentesis de embarazos diabéticos pregestacionales insulinodependientes, Salvesen et al encontraron que el 84% de los fetos tenían acidemia láctica.97 solo el 25% de los fetos tenían ppb anormales y solo el 50% tenían variabilidad anormal de la FCF cincuenta y seis por ciento de las madres eran hiperglucémicas en ese momento. Encontraron una relación inversa entre los niveles de azúcar en la sangre materna y el pH fetal.,
los fetos de madres con vasculopatía diabética tienen un mayor riesgo de acidemia hipóxica y las pruebas prenatales predicen la condición fetal.98 El BPP no tomar el hidramnios en cuenta. Hydramnios puede estar asociado con un control deficiente de la glucosa materna que puede estar asociado con acidosis fetal. La mejor manera de lograr el bienestar fetal en los embarazos diabéticos puede ser mediante el logro de un excelente control de azúcar en la sangre materna y no mediante el uso de técnicas de prueba de preparto actualmente disponibles.,98
tocólisis de sulfato de magnesio
en un estudio de 16 pacientes (seis embarazos gemelos y diez embarazos individuales) que recibieron tocólisis de sulfato de magnesio, Peaceman y sus colegas encontraron una disminución significativa en FB y FHR-R causando una disminución significativa en la puntuación BPP.39 sugirieron que estos cambios se debían a la terapia con sulfato de magnesio. No se encontraron efectos significativos en FT, FM o AFV., La disminución de la FB no se pensó para reflejar los cambios asociados con el trabajo de parto, porque todos menos un feto en el parto prematuro exhibió FB en el ingreso inicial BPP, antes de que se inició la tocólisis de sulfato de magnesio. Sin embargo, se dio información insuficiente sobre el curso de cada paciente (es decir, la tasa y la cantidad de dilatación cervical, la dosis de sulfato de magnesio requerida, etc.) para negar definitivamente el efecto del trabajo de parto en la incidencia de FB.
detectar anomalías congénitas
la detección de anomalías es un beneficio potencial de la vigilancia prenatal con el BPP., Sin embargo, la capacidad de detectar tales anomalías depende de la habilidad del ecógrafo. La detección de anomalías no tuvo éxito en la serie de 289 fetos de Platt y asociados, porque solo uno de los cinco fetos anómalos se detectó antes del parto con la prueba de BPP.99 sin embargo, algunas de estas anomalías pueden haber sido difíciles de detectar incluso con ecografía especializada.
parálisis Cerebral
Manning et al encontraron una correlación inversa, exponencial y altamente significativa entre la última puntuación de la PPB y la incidencia de parálisis cerebral (PC).,100 un puntaje de 6 o menos tuvo una sensibilidad del 49%, y cuanto más anormal es el puntaje de PPB, mayor es el riesgo de PC. Una puntuación normal de PPB se asoció con PC en 0,7 por 1.000 nacidos vivos. Una puntuación de 6 se asoció con una incidencia de 13.1 por 1000, y una puntuación de 0 se asoció con 333 por 1000. No encontraron asociación entre la edad gestacional, el peso al nacer o el momento de la lesión con la incidencia de PC.
corticosteroides
Los corticosteroides se usan a menudo en fetos de menos de 34 semanas de gestación con riesgo de parto prematuro para mejorar la madurez pulmonar fetal., Kelly et al encontraron una disminución de los puntajes de ppb en más de un tercio de los fetos dentro de las 48 horas de tratamiento con corticosteroides.101 sin embargo, dentro de las 24-48 horas de estos resultados, los puntajes de la PPB se normalizaron en los fetos cuyos puntajes habían disminuido en 4 puntos. La respiración Fetal y la FHR-R fueron los parámetros más frecuentemente afectados. Deren et Al102 y Rotmensch et Al103 encontraron efectos transitorios similares en el BPP después del uso de esteroides con la restauración de los valores normales dentro de 48-96 horas después de la administración de esteroides., Esta importante información debe ser considerada en las instituciones que utilizan ECN o ppb diarios para evaluar fetos con trabajo de parto pretérmino o PPROM.
antecedentes de muerte fetal en embarazos anteriores
se estima que el riesgo de muerte fetal recurrente aumenta hasta 3 veces. Por lo tanto, una historia de un mortinato previo es una indicación para el monitoreo fetal prenatal. Ningún estudio adecuado ha determinado el mejor momento para comenzar las pruebas fetales. Un estudio retrospectivo de cohortes sugirió comenzar tales pruebas a las 32 semanas de gestación., No encontraron correlación con la edad gestacional de la muerte fetal previa.104