Introducción
A pesar de los cambios en el manejo quirúrgico de la diverticulitis aguda complicada (EAC) 1,el procedimiento de Hartmann sigue siendo el tratamiento más utilizado.2,3 sin embargo, aparte de la controversia sobre la elección de la técnica y su impacto en los resultados iniciales, estos pacientes requerirán una segunda cirugía para restaurar la continuidad intestinal, que a su vez tiene dificultades técnicas y riesgos inherentes., Además, hasta el 20% -50% de los pacientes que se someten a un procedimiento de Hartmann para cualquier indicación nunca serán reconstruidos.4
aunque existen series de casos que tratan de la reconstrucción5-7,la evidente diferencia entre la EAC y otras indicaciones, como la cirugía para el cáncer colorrectal complicado, la isquemia o el trauma, por nombrar solo algunas, hace interesante un análisis específico.,
el objetivo de este estudio es evaluar la tasa de reconstrucción del estoma, particularmente para la reversión de la colostomía final (TEC), después de la cirugía urgente de EAC, su demora, viabilidad y complicaciones, así como los factores de riesgo para el mantenimiento del estoma.
métodos
se realizó un estudio retrospectivo multicéntrico dentro de la Sociedad Valenciana de Cirugía., Los criterios de inclusión incluyeron pacientes que habían sido sometidos a cirugía de emergencia o diferida relacionada con el fracaso de un tratamiento conservador después de la hospitalización urgente, un diagnóstico de EAC y la creación de un estoma durante la cirugía inicial o después de una reoperación debido a complicaciones postoperatorias. El período de estudio fue de enero de 2004 a diciembre de 2009 y los datos fueron recolectados a finales de 2012. Los resultados de esta cirugía inicial para EAC fueron publicados recientemente.8 en cada hospital involucrado, un cirujano a cargo recibió el protocolo del estudio y un archivo informático para la recolección de datos., El estudio fue aprobado por el Comité Ético de Investigación Clínica del Hospital General Universitario de Valencia.
las 81 variables analizadas incluyeron 40 relacionadas con la cirugía inicial de EAC, incluyendo datos demográficos, comorbilidad, indicación quirúrgica, hallazgos y tipo de intervención que condujo al estoma., Las otras 41 variables se relacionaron con la reversión del estoma, particularmente cuando era terminal, el retraso y los resultados en términos de estancias hospitalarias y morbilidad y mortalidad dentro de los 30 días posteriores a la cirugía utilizando la clasificación clavien-Dindo9 modificada,así como factores relacionados tanto con el cierre como con sus complicaciones.
análisis estadístico
los datos se analizaron con el programa estadístico SPSS (versión 20) Para Windows (SPSS Inc, Chicago IL, USA)., Para los datos independientes se utilizaron las pruebas U de Mann-Whitney o Kruskal-Wallis, y las variables categóricas se analizaron con las pruebas Chi-cuadrado y Fisher. Se utilizó la regresión logística binaria para predecir la influencia de las variables con una significación de PP
los Resultados del valor de
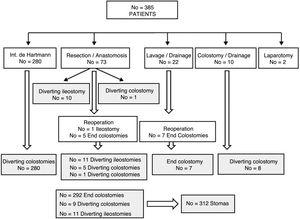
pacientes con estomas después de la cirugía por diverticulitis aguda complicada.
min.
La tasa global de morbilidad para la TEC fue de 35.,5%, y la tasa de mortalidad operatoria fue del 2%. La complicación más frecuente fue la infección de la herida quirúrgica en 28 casos (18,4%), con complicaciones de grado III o superiores en el 14,5% (Tabla 2). Hubo 13 (8,4%) reoperaciones, la mayoría de ellas por dehiscencia de sutura (No.= 7) -6 de los cuales requirieron una nueva colostomía final—o evisceración (No.=4). Otras razones fueron necrosis del colon y sangrado rectal severo. Las 3 muertes se debieron a insuficiencia orgánica múltiple después de un infarto agudo de miocardio, necrosis del colon y aplasia medular., El tipo de cirugía inicial y la inmunosupresión se relacionaron con la mortalidad postoperatoria en el análisis univariado (Tabla 3) y la dehiscencia anastomótica no se correlacionó con ningún factor. En total, 12 (7,9%) pacientes volvieron a presentar estoma después de la cirugía (4 ileostomías derivadas y 8 colostomías finales).
complicaciones en el cierre de estomas terminales.
| Clavien-Dindo Classification9 | No., (%) |
|---|---|
| No. de complicaciones | 98 (64.5) |
| I. Desviación del curso postoperatorio sin necesidad de acción; incluye SSI | 22 (14.5) |
| II. Requiere de tratamiento médico, la transfusión de sangre o productos de nutrición parenteral | 10 (6.6) |
| III. Requiere quirúrgica, endoscópica o radiológica de intervención | 17 (11.2) |
| IIIa. Sin necesidad de anestesia general | 8 (5.,3) |
| IIIb. Under general anaesthesia | 9 (5.9) |
| IV. Life-threatening dysfunction of one or more organs | 2 (1.3) |
| IVa. One organ | 1 (0.6) |
| IVb. Multiple organs | 1 (0.6) |
| V. Death of the patient | 3 (2) |
The data are numbers, with percentages in parentheses.
SSI: surgical site infection.,
si dividimos a todos los pacientes con estomas en función de si el tracto fue reconstruido o no y analizando los factores de riesgo de no hacerlo, la edad, la puntuación de gravedad de la Peritonitis (PSS)10 y el número de complicaciones en la primera cirugía fueron menores en el grupo con reconstrucción del tracto. Hubo una gran variabilidad entre los hospitales, que osciló entre el 25% y el 69%, aunque esto no se observó cuando comparamos globalmente los hospitales terciarios/universitarios con los hospitales de Distrito., Los pacientes menores de 50 años y aquellos sin inmunosupresión tuvieron una tasa de reconstrucción más alta: odds ratio (IC del 95%) 2,3 (1,99–2,77) y 2,3 (1,276–4,418), respectivamente. Lo mismo ocurrió con hombres versus mujeres: OR (IC 95%) 1,97 (1,53–2,55); y en aquellos que no presentaron inestabilidad hemodinámica en la primera cirugía: OR (IC 95%) 3,47 (1,84–6,55). Por su parte, la peritonitis fecal y la morbilidad de la primera cirugía fueron factores adversos (Tabla 4). En el estudio multivariado, solo la edad fue predictiva del cierre del estoma (P=.006).
Fig., 2 Muestra gráficos del mantenimiento actuarial del estoma en relación a variables estadísticamente significativas. Hubo diferencias debidas al riesgo quirúrgico de AAS, inmunosupresión o inestabilidad hemodinámica intraoperatoria.
discusión
un siglo después de su descripción, el procedimiento de Hartmann continúa siendo utilizado con frecuencia.11 Esto significa que los pacientes generalmente requieren una cirugía compleja para restaurar la continuidad intestinal con riesgo de complicaciones, y un 20-50% nunca se reconstruyen.,4-7
Nuestra tasa de Tec ha sido similar a la de otras publicaciones centradas en diverticulitis, variando del 45% al 68,5%.12-16 una revisión multicéntrica británica de 3950 intervenciones Hartmann por cualquier razón (2853 de ellas urgentes) mostró una tasa de reconstrucción de solo 22.3% (4%-34%),5 y en dos series españolas, los pacientes con patología benigna tenían una tasa casi el doble que los que tenían un proceso maligno.6,7
las causas más frecuentes de no realización de la intervención en nuestra serie fueron la comorbilidad y la muerte del paciente, un 33% cada una., La TEC ocurrió significativamente más en los hombres, que posiblemente fue influenciada por la edad más avanzada de las mujeres. De hecho, la edad más joven se asoció a una mayor tasa de TEC, así como a un menor riesgo quirúrgico previo a la cirugía inicial, factores que también son significativos en otras series.6 La reconstrucción también se asoció a varias variables, aunque el análisis multivariado mostró solo una edad más joven como factor predictivo., Lo mismo ocurrió al comparar en el análisis actuarial la relación temporal del mantenimiento del estoma con diversas variables, siendo las más adversas la edad mayor de 50 años, Sexo Femenino, hospital, AAS, inmunosupresión, hipotensión intraoperatoria, peritonitis fecal o intervención de Hartmann. En este contexto, Riansuwan et al. se definió una puntuación de riesgo / beneficio para el cierre del estoma en pacientes tratados quirúrgicamente por EAC.,17
otro punto de discusión sería el tiempo mínimo para reconstruir el estoma, a fin de esperar la reducción de las adherencias peritoneales mientras el paciente se recupera de la cirugía inicial, que generalmente es de unos 3 meses.18 Sin embargo, este período tiende a aumentar en la práctica, y las listas de espera en nuestro entorno pueden significar un tiempo adicional importante; de hecho, esta fue la causa más común en nuestra serie.
se observó una tasa muy baja de cirugía laparoscópica para reversión de colostomía., Sin embargo,se han publicado buenos resultados con su utilización19,20, aunque no existen estudios prospectivos aleatorizados que estratifiquen a los pacientes debido a dificultades y riesgos operatorios. En un estudio multicéntrico escocés con 252 pacientes, el abordaje de reconstrucción fue laparoscópico en solo el 15%, con una tasa de conversión del 64%.21
la preparación mecánica del colon fue la norma en nuestra serie, aunque su uso disminuyó a medida que avanzaba el estudio debido a la evidencia de sus problemas.,22 la mayoría de las anastomosis se realizaron con grapadora circular generalmente a nivel del promontorio Sacro, aunque en 7 casos se realizó en el colon sigmoide, lo que aumenta la tasa de recurrencia de la enfermedad diverticular.8,23 sólo en un paciente fue posible la TEC.
Nuestra tasa de complicaciones postoperatorias es similar a la de otros estudios5–7,12,21 y, aunque los factores de riesgo son similares a los de otras anastomosis digestivas7,23,24,solo hemos identificado la inmunosupresión y la causa del estoma siendo una reoperación después del lavado peritoneal como factores relacionados., Es importante señalar que el 7,9% de los pacientes continuaron con un estoma después de la cirugía para revertirlo o por sus complicaciones. La revisión de Aquina et al.15 incluyendo 10487 pacientes encontraron que los cirujanos con el mayor volumen de resecciones se asociaron con mejores resultados después de la reconstrucción. En nuestro estudio, hubo diferencias significativas entre hospitales, pero no necesariamente relacionadas con su nivel o volumen.,
se ha demostrado que una anastomosis primaria puede ser segura en presencia de obstrucción intestinal o incluso peritonitis difusa25,aunque también es cierto que se requiere experiencia para construir anastomosis en condiciones adversas. Por lo tanto, los cirujanos de guardia a menudo evaden las anastomosis, lo que no evita las posibles complicaciones asociadas con la creación de un estoma. Se requiere una segunda operación para la reversión del estoma, lo que pone al paciente en riesgo de más complicaciones, genera otra estancia hospitalaria, más costos y repercusiones socioeconómicas.,7,26
dado el bajo porcentaje de reconstrucciones, su retraso y morbilidad, las indicaciones de un procedimiento de Hartmann para EAC deben ser cuestionadas ya que significa dos cirugías que juntas deben ser comparadas con una resección y anastomosis primaria, al menos cuando se enfrentan a peritonitis purulenta localizada o difusa en pacientes con condiciones generales aceptables.8,27 – 29 tampoco debemos olvidar que otra opción es realizar una anastomosis protegida por un estoma, que posteriormente se reconstruye con mayor frecuencia.,13
muchas publicaciones apoyan la idea de que la resección primaria y la anastomosis no conducen a más morbimortalidad, sino que lo contrario es cierto.3,27,30-35 en un estudio aleatorizado de Oberkofler et al.36 en pacientes con peritonitis difusa por EAC, que incluyó la reconstrucción del estoma si se realizaba, las diferencias a favor de la anastomosis primaria fueron significativas en términos de tasa de reconstrucción, morbilidad, estancia hospitalaria y costos., Algo similar se observa en el reciente estudio aleatorizado multivariado DIVERTI, con una tasa significativamente mayor de reconstrucción de estoma después de la anastomosis primaria protegida.37 en la práctica, esto debe ser sopesado contra el riesgo quirúrgico y los factores de riesgo para el fracaso anastomótico, particularmente hipotensión e hipoxia.
la práctica diaria de nuestros servicios de emergencia no siempre es ideal., Muchas veces los pacientes son operados por cirujanos dedicados a otras áreas de Cirugía general, que solo ocasionalmente realizan resecciones de colon y, cuando se enfrentan a un contexto verdaderamente difícil, tienden a realizar más colostomías finales. Esta tendencia podría mejorarse proporcionando información actualizada sobre el manejo de estos problemas altamente prevalentes en los departamentos quirúrgicos.
nuestro estudio tiene las limitaciones de la recolección retrospectiva de datos de un grupo multicéntrico, involucrando a muchos cirujanos que no necesariamente están especializados en cirugía colorrectal., Otras debilidades son el bajo número de pacientes con estomas desviantes y la definición de comorbilidades, que pueden haber sido interpretadas de manera diferente en los hospitales participantes. Esto implica posibles errores a pesar de haber proporcionado instrucciones detalladas a los coordinadores de cada centro médico. Sin embargo, el valor de nuestro estudio es que demuestra lo que sucede en una gran muestra de pacientes tratados quirúrgicamente por un proceso prevalente y benigno y cómo su manejo puede afectar un largo período de sus vidas.,
En conclusión, la posibilidad de mantener un estoma permanente después de la cirugía de EAC es alta en nuestro medio, y la intención de revertir el estoma se retrasa e involucra una morbilidad significativa. Por lo tanto, aunque el procedimiento de Hartmann salva vidas, sus indicaciones deben considerarse cuidadosamente.
conflicto de intereses
los autores no tienen ningún conflicto de intereses que declarar.