travail
dans une étude prospective en aveugle, Sassoon et ses collègues ont surveillé 95 patients (toutes les grossesses singleton à 36-42 semaines) avec BPPs tout au long du travail.81 la BPP initiale a été réalisée à l’admission, avant l’anesthésie péridurale ou la rupture des membranes. Noté selon les critères de Manning (10 points possibles), 75% des patients avaient un score initial normal (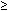 8) mais seulement 55% avaient un BPP normal au test final. La fréquence de FB et FM a diminué pendant le travail., La diminution de FB a le plus contribué à la diminution du score BPP. Peut-être que l’état du SNC est modifié dans le travail, peut-être à la suite de l’évolution des niveaux de prostaglandine, et FB est ainsi modifié. L’AFV est resté constant pendant le travail, même lorsque la rupture des membranes s’est produite, mesurée soit comme la plus grande poche, soit comme un indice de liquide amniotique. Aucun des fœtus n’avait de tonus absent et l’incidence de FHR-R n’a pas changé pendant le travail.,
8) mais seulement 55% avaient un BPP normal au test final. La fréquence de FB et FM a diminué pendant le travail., La diminution de FB a le plus contribué à la diminution du score BPP. Peut-être que l’état du SNC est modifié dans le travail, peut-être à la suite de l’évolution des niveaux de prostaglandine, et FB est ainsi modifié. L’AFV est resté constant pendant le travail, même lorsque la rupture des membranes s’est produite, mesurée soit comme la plus grande poche, soit comme un indice de liquide amniotique. Aucun des fœtus n’avait de tonus absent et l’incidence de FHR-R n’a pas changé pendant le travail.,
En outre, contrairement aux données de Vintzileos et de ses collègues chez les patients non labourants,10 Sassoon et ses collègues n’ont trouvé aucune corrélation entre le dernier BPP et le pH du cordon ombilical chez les patients en travail. Les BPP normaux (![]() 8) n’étaient pas significativement associés à un pH supérieur à 7,20, et les résultats anormaux des tests (
8) n’étaient pas significativement associés à un pH supérieur à 7,20, et les résultats anormaux des tests (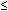 6) n’étaient pas significativement associés à un pH artériel inférieur à 7,20, à un pH inférieur à 7,15 ou à une acidémie métabolique. La moitié des fœtus avec un pH de 7,20 ou moins avaient un dernier BPP normal., En outre, il n’y avait pas de différence significative dans les scores BPP entre les fœtus acidémiques et non acidémiques. Le temps moyen entre la dernière ppb et l’accouchement était de 1,8 heure (plage de 0,5 à 5,6) pour le groupe acidémique et de 3,9 heures (plage de 0,5 à 13,5) pour le groupe non acidémique. Le suivi des RHF associé à la dernière PPP était similaire aux autres tracés intrapartum. Aucun traumatisme à la naissance ne s’est produit. Un NR-NST était le seul paramètre BPP qui était significativement corrélé avec l’acidémie néonatale. Aucun des autres paramètres BPP n’a augmenté sa capacité prédictive pour l’acidémie fœtale., Fait intéressant, et contrairement aux résultats de Vintzileos, la présence de FB sur le dernier BPP était significativement associée à une acidémie métabolique fœtale.
6) n’étaient pas significativement associés à un pH artériel inférieur à 7,20, à un pH inférieur à 7,15 ou à une acidémie métabolique. La moitié des fœtus avec un pH de 7,20 ou moins avaient un dernier BPP normal., En outre, il n’y avait pas de différence significative dans les scores BPP entre les fœtus acidémiques et non acidémiques. Le temps moyen entre la dernière ppb et l’accouchement était de 1,8 heure (plage de 0,5 à 5,6) pour le groupe acidémique et de 3,9 heures (plage de 0,5 à 13,5) pour le groupe non acidémique. Le suivi des RHF associé à la dernière PPP était similaire aux autres tracés intrapartum. Aucun traumatisme à la naissance ne s’est produit. Un NR-NST était le seul paramètre BPP qui était significativement corrélé avec l’acidémie néonatale. Aucun des autres paramètres BPP n’a augmenté sa capacité prédictive pour l’acidémie fœtale., Fait intéressant, et contrairement aux résultats de Vintzileos, la présence de FB sur le dernier BPP était significativement associée à une acidémie métabolique fœtale.
Amon et al ont étudié le BPP pendant la maturation cervicale avec la prostaglandine E2, avant l’induction du travail. Ils ont constaté que FB est pratiquement absent et que FM diminue, bien que FHR-R ne change pas.82
En résumé, il existe peu d’études corrélant la PPB intrapartum avec le statut acido–basique artériel (ou veineux) ombilical qui en résulte., Contrairement à l’état antépartum, le BPP n’est pas un test prédictif fiable pour l’état acide–base pendant l’état intrapartum, ni pendant la maturation cervicale avec la prostaglandine E2 immédiatement avant l’induction de l’ocytocine du travail.82
grossesse Postdate
Johnson and associates a évalué les PPB deux fois par semaine dans 293 grossesses postdate (définies comme>294 jours à compter de la dernière période menstruelle).83 aucun décès périnatal n’est survenu si le ppb et le VAF étaient normaux. De plus, la détresse fœtale (3,3%) et les scores Apgar de 5 minutes inférieurs à 7 (1,9%) étaient peu fréquents., Cependant, si le BPP était anormal ou oligohydramnios (défini comme la plus grande poche de liquide <1 cm) était présent (n = 32), une incidence significativement accrue de césarienne pour la détresse fœtale (22%), de faibles scores Apgar de 5 minutes (12,5%) et la morbidité néonatale (19%) est survenue. La morbidité néonatale était définie comme l’aspiration de méconium entraînant l’admission à l’Unité de soins intensifs néonatals (USIN)., Le taux de césarienne dans les grossesses” prophylactiques » livrées pour un âge gestationnel de 294 jours ou plus (sans autre indication) était de 42% (n = 50), par rapport à un taux de 15% chez les 180 patientes autorisées à commencer un travail spontané. Ce pourcentage était similaire au taux de césarienne de 16,5% de la population obstétricale hospitalière. Johnson et ses collègues ont postulé que le BPP pourrait aider à différencier une normale d’un fœtus compromis, aider les décisions d’accouchement dans une grossesse postdate, et prévenir la morbidité maternelle excessive à la suite d’un accouchement par césarienne inutile.,
fait intéressant, comparé aux tests 6536 sur des fœtus à terme avec des résultats normaux, Baskett a constaté que les tests 1587 sur des fœtus postdatés (gestation de 42 à 44 semaines), qui avaient également de bons résultats, étaient significativement plus susceptibles d’avoir un NR-NST, un FB et un FT anormaux et une diminution de L’AFV.18
dans une étude portant sur 583 patients postdatés (>42 semaines), Eden et ses associés ont constaté moins de mortalité et une diminution significative de la morbidité lorsqu’un fœtus était évalué avec des NSTs deux fois par semaine avec des évaluations BPP modifiées et AFV hebdomadaires., La livraison a été effectuée pour des décélérations de FHR, une diminution de AFV, ou des scores anormaux de BPP.76 les résultats périnataux étaient similaires à ceux enregistrés à l’aide de CSTs hebdomadaires chez les patients postdatés, mais dans les deux schémas de test, les taux d’intervention dépassaient 25%.
En résumé, la prise en charge d’une grossesse postdate en présence d’un col défavorable reste controversée. Encore une fois, aucune réponse définitive n’est à venir des études BPP disponibles, mais les données soutiennent la livraison pour un BPP anormal ou oligohydramnios.,
prédire l’infection chez les patients présentant une rupture prématurée des membranes
la surveillance fœtale prénatale chez les patients atteints de PROM a été problématique. Les tests de stress de Contraction sont contre-indiqués, et les cultures de liquide amniotique, même lorsqu’elles sont disponibles, ne sont pas suffisamment prédictives de la septicémie fœtale.84, 85 plusieurs chercheurs ont étudié des patients atteints de PROM pour voir si les BPP sont prédictifs de l’infection. Vintzileos et associés ont étudié 73 patients avec PROM.,40 cinquante-trois patients ont reçu un test de profil BPP dans les 24 heures suivant l’accouchement, 15 dans les 24 à 48 heures suivant l’accouchement et les cinq autres au moins 48 heures avant l’accouchement (mais l’heure n’a pas été précisée). Chez ces 73 patients, une PPB normale (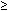 8) était associée à une incidence d’infection de 2,7%, tandis qu’un score anormal (
8) était associée à une incidence d’infection de 2,7%, tandis qu’un score anormal (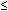 7) était associé à une incidence d’infection de 93,7%. Les données n’ont pas été analysées séparément pour les différents intervalles de temps entre le test et la livraison., L’augmentation de la demande fœtale en oxygène due à l’infection a été postulée pour provoquer des altérations adaptatives (protectrices) du SNC dans l’activité biophysique fœtale, afin de diminuer l’utilisation de l’oxygène. Fait intéressant, il n’y avait pas de différence significative entre les valeurs de pH du cordon ombilical des patients infectés et non infectés avec PROM.
7) était associé à une incidence d’infection de 93,7%. Les données n’ont pas été analysées séparément pour les différents intervalles de temps entre le test et la livraison., L’augmentation de la demande fœtale en oxygène due à l’infection a été postulée pour provoquer des altérations adaptatives (protectrices) du SNC dans l’activité biophysique fœtale, afin de diminuer l’utilisation de l’oxygène. Fait intéressant, il n’y avait pas de différence significative entre les valeurs de pH du cordon ombilical des patients infectés et non infectés avec PROM.
Vintzileos et ses collègues ont ensuite utilisé le BPP pour gérer 73 patients consécutifs atteints de PROM.,86 ils ont ensuite comparé les résultats (du groupe « étude ») avec ceux de deux groupes témoins historiques: 73 patients traités de manière conservatrice (le groupe” contrôle ») et 73 patients traités avec des résultats d’amniocentèse (le groupe” amniocentèse »). Les fœtus ont été livrés pour un BPP persistant faible (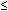 7 sur deux examens, à 2 heures d’intervalle, sans FB et NR-NST). Les antibiotiques n’ont pas été donnés à la mère jusqu’à ce que le cordon ombilical soit serré. Dans le groupe” étude », 21 patients avaient un BPP de 7 ou moins. Une seule de ces grossesses avait une septicémie néonatale prouvée par la culture., Dans le groupe contrôle, 18 avaient un PIXEL de 7 ou moins. Sept d’entre eux avaient une septicémie néonatale prouvée par la culture. Aucune donnée BPP n’a été fournie pour le groupe « amniocentèse ». L’incidence de l’infection maternelle et néonatale et de faibles scores Apgar de 5 minutes étaient significativement moins fréquents chez les patients pris en charge par BPP que chez ceux pris en charge de manière conservatrice. De même, l’incidence de septicémie néonatale était significativement moindre dans le groupe géré par BPP que dans le groupe géré par amniocentèse. Malheureusement, comme Ohlsson et Wang ont observé, les PPV pour la chorioamnionite clinique (30,8–60%) et pour la septicémie néonatale (30,8–47.,0%) étaient trop faibles pour guider la prise de décision clinique.87
7 sur deux examens, à 2 heures d’intervalle, sans FB et NR-NST). Les antibiotiques n’ont pas été donnés à la mère jusqu’à ce que le cordon ombilical soit serré. Dans le groupe” étude », 21 patients avaient un BPP de 7 ou moins. Une seule de ces grossesses avait une septicémie néonatale prouvée par la culture., Dans le groupe contrôle, 18 avaient un PIXEL de 7 ou moins. Sept d’entre eux avaient une septicémie néonatale prouvée par la culture. Aucune donnée BPP n’a été fournie pour le groupe « amniocentèse ». L’incidence de l’infection maternelle et néonatale et de faibles scores Apgar de 5 minutes étaient significativement moins fréquents chez les patients pris en charge par BPP que chez ceux pris en charge de manière conservatrice. De même, l’incidence de septicémie néonatale était significativement moindre dans le groupe géré par BPP que dans le groupe géré par amniocentèse. Malheureusement, comme Ohlsson et Wang ont observé, les PPV pour la chorioamnionite clinique (30,8–60%) et pour la septicémie néonatale (30,8–47.,0%) étaient trop faibles pour guider la prise de décision clinique.87
Kivikoski et ses collègues ont étudié l’effet du PROM dans 44 grossesses, dont 13 ont finalement été compliquées par une amnionite (n = 11), une infection néonatale (n = 1) ou une détresse fœtale (n = 1) avec des décélérations variables spontanées.36 l’âge gestationnel variait de 28 à 41 semaines. Les 31 autres cas « non compliqués » de PROM ont été appariés avec 31 patients antépartum normaux d’âge gestationnel similaire. Les critères d’Exclusion comprenaient le travail, les fœtus anormaux et les preuves initiales d’infection ou de détresse fœtale., La présence de FB nécessitait au moins un épisode d’au moins 60 secondes au cours d’une période d’observation de 30 minutes. Tous les patients atteints de PROM ont reçu une perfusion intraveineuse contenant 5% de dextrose, alors qu’aucun des patients témoins n’a reçu de perfusion. Étant donné que le glucose par voie intraveineuse peut augmenter la FB28,29, l’incidence de la FB chez les patients atteints de PROM aurait peut-être été encore plus faible sans la perfusion intraveineuse. L’incidence de FB était de 90% chez les 31 patients témoins normaux et de 65% chez les 31 patients présentant un PROM non compliqué, une différence statistiquement significative (p <0,05)., Chez les 13 patients présentant une PROM compliquée, la FB s’est produite dans 38% des cas, ce qui n’était pas significativement différent (en raison du faible nombre) de l’incidence de 65% chez les 31 patients présentant une PROM non compliquée. Les chercheurs ont émis l’hypothèse que L’absence de FB pourrait être due au seul PROM. En outre, bien que la présence de FHR-R et de FB puisse être prédictive de l’absence d’infection chez les patients atteints de PROM, l’absence de FB n’est pas nécessairement prédictive de la présence d’infection chez les patients atteints de PROM.
Goldstein et ses collègues ont étudié FB et FM dans 41 cas de PROM.,88 ils ont constaté que 83% des gestations sans activité fœtale (pas de FM et pas de FB de >d’une durée de 30 secondes pendant 30 min d’observation) avaient une culture de liquide amniotique positive. Inversement, aucune des 17 gestations avec un épisode d’activité fœtale (définie de la même manière) n’a eu de culture de liquide amniotique positive. Lorsque l’activité fœtale était présente, 90% (±3%) des fœtus avaient des cultures de liquide amniotique négatives pendant au moins 48 heures., Par conséquent, les chercheurs pensent que de telles grossesses compliquées peuvent être surveillées par des tests biophysiques toutes les 48 heures lorsque cette activité fœtale est présente.
à l’inverse, Miller et ses collègues ont été incapables de trouver une différence entre le BPP composite ou l’un de ses composants chez 47 patients atteints de PROM dans la prédiction de la chorioamnionite clinique.89 aucune des mères n’a reçu d’antibiotiques ou de corticostéroïdes. Aucun des nouveau-nés n’a développé de septicémie, empêchant la comparaison avec les résultats précédemment publiés de Vintzileos » de corrélation de score BPP plus faible avec la septicémie néonatale.,86 les travailleurs reconnaissent qu’une erreur de type 2 (due à la faible incidence de la chorioamnionite) aurait pu empêcher la détection d’une association entre le BPP et la chorioamnionite.
Lewis et al ont effectué un essai randomisé de NSTs quotidiens vs BPPs dans la gestion du PPROM et ont constaté qu’aucun des tests n’était très sensible à la prédiction des complications infectieuses. Les BPP quotidiens ont augmenté les coûts sans avantage apparent.90
En résumé, chez les patients atteints de PROM, la présence d’activités biophysiques fœtales normales et d’un NST réactif est fortement associée à l’absence d’infection fœtale., Cependant, on ne sait pas si l’inverse est vrai, car aucune grande étude bien conçue n’a été publiée pour répondre à cette question. En fait, l’absence de FB lors de l’examen BPP peut simplement être due à un bal de promo simple.36
retard de croissance intra-utérin
Ribbert et ses collègues ont trouvé une corrélation étroite du BPP avec le pH veineux ombilical à partir d’échantillons de cordocentèse chez un très petit groupe de fœtus atteints de RCIU sévère.11 des 14 foetus, sept présentaient un BPP anormal (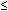 7)., Comme Vintzileos, 9 le groupe de Ribbert a constaté que FHR-R et FB étaient les premières activités biophysiques à devenir anormales avec l » acidémie, et FM et FT étaient les dernières activités à disparaître. Cependant, le BPP n’est corrélé qu’au pH veineux ombilical, et non à la tension d’oxygène, à la tension de dioxyde de carbone ou à la saturation en oxygène.
7)., Comme Vintzileos, 9 le groupe de Ribbert a constaté que FHR-R et FB étaient les premières activités biophysiques à devenir anormales avec l » acidémie, et FM et FT étaient les dernières activités à disparaître. Cependant, le BPP n’est corrélé qu’au pH veineux ombilical, et non à la tension d’oxygène, à la tension de dioxyde de carbone ou à la saturation en oxygène.
Manning et Hohler ont examiné l’utilité des tests BPP dans 960 cas de RCIU.91 le taux de mortalité périnatale (à l’exclusion des fœtus anormaux) n’était que de 12.,5 pour 1000, tout à fait diminué par rapport au taux prévu de 60-80 décès par 1000 dans la population ne recevant pas de tests biophysiques.
d’un point de vue pratique, lorsque l’on est confronté à un fœtus atteint de RCIU, un bilan étiologique est en ordre et une surveillance fœtale étroite avec échographie est nécessaire. Étant donné que la surveillance échographique continue de la malformation fœtale, de l’oligohydramnios, de la croissance de l’intervalle fœtal et de l’amniocentèse possible est importante, on peut justifier l’utilisation principale du BPP., L’utilisation de la vélocimétrie Doppler de l’artère ombilicale a diminué le taux de mortalité fœtale et le taux global de mortalité périnatale dans les gestations du RCIU et les grossesses compliquées par l’hypertension maternelle. Le taux de mortalité périnatale a diminué de 38%.92 par rapport aux résultats anormaux du Doppler de l’artère ombilicale, les anomalies de la fréquence cardiaque fœtale et de la BPP surviennent plus tard dans les cas de compromission fœtale dans les gestations du RCIU.93
gestations jumelles
En utilisant le BPP de Vintzileos et de ses collègues, Lodeiro et ses associés ont surveillé 49 grossesses jumelles consécutives avec BPP.,94 La plupart des patients ont subi des tests hebdomadaires et les autres ont subi des tests deux fois par semaine. Le dernier test a eu lieu dans la semaine 1 de la livraison. Soixante-quatre des 98 TSN (65%) étaient réactifs et 34,7% n’étaient pas réactifs. Un dernier score BPP normal de 8 ou plus s’est produit chez tous les fœtus avec NSTs réactifs. Soixante-deux de ces 64 fœtus ont eu un bon résultat. Les deux foetus restants (même grossesse) ont développé une chroioamnionite et un travail prématuré à 26 semaines de gestation, 3 jours après un NST réactif et un BPP normal. Tous deux sont morts au début de la période néonatale à la suite d’une extrême prématurité., Dans 28 des 34 cas de Nr-NSTs, le BPP était de 8 ou plus. L’ensemble de ces a eu un bon résultat. La détresse fœtale s’est développée dans les six autres, mais aucun n’est mort. Dans quatre grossesses gémellaires, les huit foetus avaient des Nr-NSTs, mais un seul de chaque couple avait un BPP anormal et seul ce foetus a développé une détresse fœtale. Les chercheurs recommandent d’utiliser le BPP comme évaluation secondaire de sauvegarde des Nr-NSTs. Néanmoins, les fœtus jumeaux avec NSTs réactifs nécessitent toujours une évaluation échographique pour la croissance par intervalles et L’AFV tout au long de la période prénatale.,
diabète sucré
Johnson et ses collègues ont utilisé le protocole BPP modifié de Manning (évaluation échographique en temps réel des quatre composants échographiques avec un NST uniquement si l’un des quatre paramètres était anormal) pour surveiller 238 patients diabétiques bien contrôlés.95 cinquante femmes diabétiques insulino-dépendantes et 188 femmes diabétiques gestationnelles ont été suivies par des tests deux fois par semaine et une fois par semaine, respectivement. Des facteurs autres que le BPP (non décrits dans l’article) ont également été utilisés pour gérer les patients., Tous les patients diabétiques insulino-dépendants ont été livrés à 40 semaines et tous les patients diabétiques gestationnels à 42 semaines. Sur les 230 patients atteints de ppb normaux, 200 (87%) ont accouché à terme avec peu de morbidité maternelle ou fœtale. Quarante-cinq pour cent de tous les patients de l’étude ont eu un accouchement vaginal après un travail spontané. Le taux d’induction pour les 230 patients était de 32% et le taux global de césarienne était de 23,9% (11,7% au choix + 12,1% en travail). La PPB avait une faible sensibilité (22%) et une VPP (37,5%), mais une Van élevée (96,5%) pour la morbidité néonatale., La morbidité néonatale a été définie comme un score D’Apgar de 5 minutes inférieur à 7 ou une admission à l’USIN pour un score d’Apgar de 5 minutes faible, une détresse respiratoire, une anomalie congénitale ou une hypoglycémie. Sept des 200 nouveau-nés présentaient une morbidité malgré des scores normaux de PPB (taux faussement négatif de 3,5%). Aucun décès périnatal n’est survenu chez les nourrissons structurellement normaux. Les chercheurs recommandent l’utilisation du BPP hebdomadaire pour faciliter les décisions d’accouchement chez les femmes enceintes atteintes de diabète insulino-dépendant et gestationnel « normalisé et non compliqué”.,
Dicker et ses collaborateurs ont surveillé 98 femmes diabétiques enceintes insulinodépendantes présentant des PPB hebdomadaires après 28 semaines de gestation.96 les résultats de seulement 28 (2,9%) des 978 tests étaient anormaux (score inférieur à 8). Lorsque la dernière PPB a été réalisée dans les 2 jours suivant l’accouchement, la Van (94,8%) et la spécificité (90,2%) étaient relativement élevées, mais la PPV (<20%) était faible pour prédire la détresse fœtale intrapartum. Des résultats similaires pour prédire un faible score Apgar de 5 minutes ont été trouvés, avec une van de 98,7%, une spécificité de 87,3% et un PPV de 7,4%., Pour les PPB réalisées dans la semaine suivant l’accouchement, les Van pour la détresse fœtale intrapartum et pour un faible score Apgar de 5 minutes étaient similaires à celles obtenues avec des tests deux fois par semaine. Les spécificités étaient d’environ 80% pour chaque résultat, et des Vpp très faibles de 17% se sont produites pour chaque résultat. Aucun décès périnatal n’est survenu, et les chercheurs ont partiellement attribué ce résultat à une intervention immédiate pour des scores anormaux.
En résumé, il existe des données suffisantes pour étayer l’utilisation du BPP dans la prise en charge de la grossesse chez les femmes diabétiques., Cependant, la supériorité du BPP par rapport au NST comme principal moyen de surveillance fœtale n’a pas été démontrée. La surveillance échographique du fœtus d’une mère diabétique est nécessaire pour évaluer les malformations, la croissance fœtale à intervalles, la macrosomie et les anomalies de L’AFV. Chez les femmes enceintes bien contrôlées et conformes atteintes de diabète non compliqué, des tests de bien-être fœtal peuvent être effectués chaque semaine.
les Fœtus de mères sans maladie vasculaire sont à risque d’acidose lactique. Les NSTs et les BPP peuvent ne pas être prédictifs de l’état fœtal., L’hyperglycémie maternelle peut augmenter le volume de FB, FM et de liquide amniotique. Dans leur étude de cordocentèse sur les grossesses diabétiques insulino-dépendantes prégestationnelles, Salvesen et al ont constaté que 84% des fœtus présentaient une acidémie lactique.97 seulement 25% des foetus présentaient un ppb anormal et seulement 50% présentaient une variabilité FHR anormale cinquante-six pour cent des mères étaient hyperglycémiques à l’époque. Ils ont trouvé une relation inverse entre les niveaux de sucre dans le sang maternel et le pH fœtal.,
Les fœtus de mères atteintes de vasculopathie diabétique présentent un risque accru d’acidémie hypoxique et les tests antépartum sont prédictifs de l’état fœtal.98 le BPP ne tient pas compte des hydramnios. Hydramnios peut être associé à un mauvais contrôle de la glycémie maternelle qui peut être associé à une acidose fœtale. La meilleure façon d’atteindre le bien-être fœtal dans les grossesses diabétiques peut être en obtenant un excellent contrôle de la glycémie maternelle et non par l’utilisation de techniques de test antépartum actuellement disponibles.,98
tocolyse du sulfate de magnésium
dans une étude portant sur 16 patientes (six grossesses jumelles et dix grossesses singleton) recevant une tocolyse du sulfate de magnésium, Peaceman et ses collègues ont constaté une diminution significative de la FB et de la FHR-R entraînant une diminution significative du score BPP.39 ils ont suggéré que ces changements étaient dus à la thérapie au sulfate de magnésium. Aucun effet significatif sur FT, FM ou AFV n’a été constaté., La diminution de la FB n’a pas été considérée comme reflétant les changements associés au travail, car tous les fœtus en travail prématuré sauf un présentaient une FB lors de l’admission initiale BPP, avant le début de la tocolyse du sulfate de magnésium. Cependant, des informations insuffisantes sur l »évolution de chaque patient (c.-à-d., le taux et la quantité de dilatation cervicale, le dosage de sulfate de magnésium requis, etc.) ont été données pour annuler définitivement l » effet du travail sur l » incidence de la FB.
Détection des anomalies congénitales
la détection des anomalies est un avantage potentiel de la surveillance prénatale avec le BPP., Cependant, la capacité à détecter ces anomalies dépend de la compétence de l’échographiste. La détection des anomalies n » a pas réussi dans la série de 289 foetus de Platt and associates, parce qu « un seul des cinq foetus anormaux a été détecté avant l » accouchement avec un test BPP.99 certaines de ces anomalies peuvent toutefois avoir été difficiles à détecter, même avec une échographie spécialisée.
paralysie cérébrale
Manning et al ont trouvé une corrélation inverse, exponentielle et très significative entre le dernier score BPP et l’incidence de la paralysie cérébrale (CP).,100 un score de 6 ou moins avait une sensibilité de 49%, et plus le score BPP est anormal, plus le risque de CP est élevé. Un score BPP normal était associé à CP dans 0,7 pour 1000 naissances vivantes. Un score de 6 était associé à une incidence de 13,1 pour 1000, et un score de 0 était associé à 333 pour 1000. Ils n’ont trouvé aucun lien entre l’âge gestationnel, le poids à la naissance ou le moment supposé de la blessure et l’incidence de la PC.
Corticostéroïdes
les Corticostéroïdes sont souvent utilisés chez les fœtus de moins de 34 semaines de gestation à risque d’accouchement prématuré pour améliorer la maturité pulmonaire fœtale., Kelly et al ont constaté une diminution des scores BPP chez plus d’un tiers des fœtus dans les 48 heures suivant le traitement aux corticostéroïdes.101 cependant, dans les 24 à 48 heures suivant ces résultats, les scores BPP se sont normalisés chez les fœtus dont les scores avaient diminué de 4 points. La respiration fœtale et la FHR-R étaient les paramètres les plus souvent affectés. Deren et al102 et Rotmensch et al103 ont trouvé des effets transitoires similaires sur le BPP après l’utilisation de stéroïdes avec restauration des valeurs normales dans les 48-96 heures après l’administration de stéroïdes., Cette information importante doit être prise en compte dans les établissements utilisant des NSTs quotidiens ou des BPP pour évaluer les fœtus avec un travail prématuré ou un PPROM.
antécédents de mortinaissance au cours d’une grossesse antérieure
on estime que le risque de mortinaissance récurrente est augmenté jusqu’à 3 fois. Par conséquent, une histoire d’une mortinaissance antérieure est une indication pour la surveillance fœtale antépartum. Aucune étude adéquate n’a déterminé le meilleur moment pour commencer les tests fœtaux. Une étude de cohorte rétrospective a suggéré de commencer ces tests à 32 semaines de gestation., Ils n’ont trouvé aucune corrélation avec l’âge gestationnel de la mortinaissance précédente.104