Wat is Wonddehiscentie?
wanneer een chirurgische wond goed heelt, blijven de hechtingen rond de randen intact terwijl nieuw weefsel, bekend als “granulatieweefsel”, begint te vormen. Een van de meest voorkomende complicaties van chirurgische wonden is wanneer de chirurgische incisie breekt langs de hechting. Met andere woorden, de wond splitst zich open, een aandoening die bekend staat als wonddehiscentie.
waarom treedt wonddehiscentie op?,Wonddehiscentie wordt veroorzaakt door veel zaken zoals leeftijd, diabetes, infectie, obesitas, roken en onvoldoende voeding. Activiteiten zoals persen, tillen, lachen, hoesten en niezen kunnen leiden tot verhoogde druk op wonden, waardoor ze te splitsen. Chronisch gebruik van corticosteroïden (steroïde hormonen gemaakt in de bijnierschors of synthetisch), vorige littekens, de aanwezigheid van straling op de plaats van de incisie, onjuiste steek gebruik, ongeschikte hechting type, vloeistof-coagulant evenwicht, kanker, en chirurgische fouten kan ook bijdragen tot wond dehiscentie.,
dehiscentie kan ook optreden als gevolg van slechte wondonderbreking tijdens de operatie. Wondonderbreking betekent dat beschadigd weefsel zich onder de huid uitstrekt en niet aan het oppervlak te zien is.
de plaats van de wond kan ook dehiscentie veroorzaken. Bijvoorbeeld, wonden op de benen, schouders of rug, of in mobiele gebieden of gebieden gevoelig voor hoge spanning, zijn op verhoogd risico van scheuren.
patiënten met het syndroom van Ehlers-Danlos hebben een grotere kans op dehiscentie., Het syndroom van Ehlers-Danlos is een erfelijke aandoening die het bindweefsel aantast, met name huid, gewrichten en bloedvatwanden.
symptomen van wonddehiscentie
enkele veel voorkomende symptomen van dehiscentie zijn:
- gebroken hechtingen die niet genezen.
- bloeding uit de wond en bloedingen bij de ingangspunten van de chirurgische wond.
- koorts.
- ontsteking.
- pijn op de plaats van de wond met hoge gevoeligheid voor aanraking.
- plotselinge opening van de wond.
- zwelling.
- wonddrainage-met pus gevuld en schuimig.,
een frequent effect van wonddehiscentie is arteriële bloeding. Bloed van een slagaderlijke bloeding is helderder van kleur en kan spurt, of pulseren. Arteriële bloedingen komen vaker voor bij patiënten met overgewicht of diabetes.
oorzaken van wonddehiscentie
een van de belangrijkste oorzaken van wonddehiscentie is infectie. Enkele kenmerkende tekenen van infectie zijn:
- abces – gezwollen gebied dat pus bevat.
- erytheem-abnormale roodheid van de huid.
- hoge lichaamstemperatuur.
- grote hoeveelheden exsudaten-sijpelen uit het wondgebied.,
- geur.
- ernstige pijn.
Hoe wordt wonddehiscentie behandeld?
ontdooide wonden vereisen onmiddellijke aandacht. Nadat de wond gesloten is gehecht, gebruiken artsen in de eerste plaats een van de twee methoden om dehiscentie te behandelen.
- antibiotica-het gebruik van een antibiotische zalf over een nieuw afgesloten wond kan mogelijke toekomstige infecties voorkomen.
- Debridement – verwijdering van dood of beschadigd weefsel uit de operatiewond. Hierdoor ontstaat een betere afdichting voor een nieuwe chirurgische sluiting. Het kan ook de ontwikkeling van gezond huidweefsel verbeteren.,
als een wond eerder een dehiscentie heeft gehad, moet deze nauwkeurig worden gecontroleerd. Zorgvuldige observatie minimaliseert eventuele problemen die kunnen optreden tijdens dit tweede genezingsproces.
13 mogelijke redenen voor wonddehiscentie
hoewel er vele redenen zijn die bijdragen aan wonddehiscentie, zijn de volgende de meest voorkomende.
-
gebruik van ongepaste knoop
het belang van goede hechtknooptechnieken
bij hechtingen zijn knopen veel meer dan het afbinden van de uiteinden van materiaal dat door lichaamsweefsels wordt gevoerd., Het handhaven van de juiste spanning op de hechtdraad is van vitaal belang voor genezing, dus knopen moeten goed worden ingesteld om ervoor te zorgen steken intact blijven.
chirurgen bepalen welk type knoop te gebruiken bij het sluiten van wonden., In de onderstaande afbeelding, van links naar rechts, worden drie vaak gebruikt:
- eenvoudige knoop-onvolledige basiseenheid
- vierkante knoop-voltooide gewone knoop
- chirurg of wrijvingsknoop-voltooide spanning

hoe hechtmateriaal en hechtervaring knopen beïnvloeden
de gebruikte knooptechniek hangt voornamelijk af van de aard van hechtmateriaal. Bijvoorbeeld, multifilament materialen zijn die welke zijn gemaakt door vlechten of draaien, zodat de coëfficiënt van wrijving hoog is., Als gevolg hiervan houden knopen goed vast en blijven ze gebonden als ze worden gemaakt. Monofilament materialen bestaan uit slechts één streng van vezels, en hun coëfficiënt van wrijvingssnelheden zijn veel lager, wat betekent dat ze de neiging om los te komen gemakkelijker. Ook hebben synthetische polymere monofilament hechtmaterialen “geheugen”, wat betekent dat ze de neiging hebben om terug te keren naar hun oorspronkelijke vorm in plaats van plat te liggen, wat een gewenste kwaliteit is in hechtingen.
de kwaliteit van hechtknopen is ook een product van de vaardigheid van de persoon die ze toepast., De positionering van knopen wordt bepaald door de hechttechniek en de wond die wordt behandeld. Deze beslissingen bepalen hoe veilig de knoop blijft. Het gebruik van de verkeerde knopen of het binden van hen te haastig compromissen knoopkwaliteit.
mogelijke problemen veroorzaakt door onjuiste hechtnopen
goede hechtnopen zijn van vitaal belang voor het hechtingsproces om ervoor te zorgen dat wonden effectief genezen.
onjuiste hechtingsknooptechnieken kunnen ervoor zorgen dat de knopen loskomen of helemaal loskomen. Dit verlicht op zijn beurt de houdspanning van de hechting, waardoor de wond kan openen., Een open wond zal niet correct genezen, wat infectie of overmatige littekenvorming veroorzaakt. Onjuiste knooptechnieken kunnen ook te veel materiaal achterlaten dat niet alleen een addertje onder het gras wordt, maar ook meer significante irritatie en ongemak voor de patiënt kan veroorzaken.
weten welke hechtknooptechniek geschikt is, is essentieel omdat het primaire doel van wondhechting het creëren van sluiting van de wond is. Wanneer hechtingen correct wordt gedaan, vermindert het bacteriële ingang, geneest goed, en produceert de minste littekenvorming mogelijk.,
-
knopen te losjes knopen
als knopen te losjes worden aangebracht, kunnen ze de hechting laten glijden en spanning verliezen. Losse knopen haken gemakkelijk tijdens de dagelijkse activiteiten die kunnen leiden tot de steek te breken, het verhogen van de mogelijkheid van de wond opening. Als een hechting niet onder zijn ideale spanning wordt gehouden door een correct gebonden knoop, zullen de helende eigenschappen van de wond worden aangetast. Dit kan leiden tot onjuiste genezing,en bacteriën kunnen de wond te creëren infectie, overmatige littekens, en meer ongemak.,
hechtingen en knopen kunnen losraken, zelfs als ze goed zijn aangebracht. Het doel is om de hechting te herstellen voordat er blijvende schade aan de wond optreedt. Hechtspanning moet worden herwonnen om de wond gesloten te houden, volledige genezing mogelijk te maken, infectie te weerstaan en ongemak en littekens te minimaliseren.
-
gebruik van onjuist hechtmateriaal
zwaardere hechtmaterialen bieden de beste treksterkte voor het dichthouden van wonden en vereisen minder en veiligere knopen., Lichtere materialen veroorzaken minder weefselirritatie en schade en glijden efficiënter door wonden. Maar ze hebben meerdere knopen nodig voor een goede afsluiting. Dunne hechtmaterialen worden daarom geselecteerd voor cosmetische gebieden, zoals het gezicht, om minder littekens te produceren. Als een dikke hechting materiaal wordt gebruikt op het gezicht, meer opvallende wond en hechting track littekens zijn de resultaten.
ook kan het verkeerd gebruiken van absorbeerbare versus niet-absorbeerbare of gevlochten versus niet-gevlochten hechtmaterialen tot problemen leiden. Absorbeerbare materialen verdwijnen na verloop van tijd en hoeven niet te worden verwijderd., Dergelijke materialen kunnen enigszins onvoorspelbaar in hun afbraak, die, indien gebruikt op het oppervlak wonden, kan vroeg optreden waardoor ze gevoelig zijn voor het openen of scheuren.
de keuze tussen het gebruik van gevlochten of niet-gevlochten hechtingen is net zo belangrijk. Gevlochten materialen worden samen geweven en zorgen voor betere knopen en wondspanning, maar worden ook beschouwd als oorzaken van meer ongunstige huidreactie. Daarnaast kunnen ze een hoger risico op infectie opleveren door de aanwezigheid van groeven waar ziektekiemen de wond kunnen binnendringen.,
-
selectie van de verkeerde naald
een van de verschillende soorten naalden kan worden geselecteerd voor het hechtproces. Twee primaire zijn snijden naalden en ronde lichaam naalden.
Snijnaalden-Snijnaalden hebben twee scherpe puntranden die elkaar tegenwerken. Dit ontwerp is voor gebruik op huidweefsel dat taai en moeilijk door te dringen is, zoals dicht, dik en onregelmatig bindweefsel. Variaties omvatten conventionele snijnaalden en omgekeerde snijnaalden., Traditionele snijnaalden hebben een drie-blad, driehoekige-vormige tip die is geslepen op de binnenste convex voor een betere penetratie en een afgeplat lichaam dat gemakkelijker wordt gegrepen door een naaldhouder. Omgekeerde snijnaalden hebben scherpe randen aan de buitenste convexe en worden gebruikt om extreem taai maar delicaat huidweefsel zoals mondslijmvlies en peesschede te hechten.
ronde Lichaamsnaalden – deze hechtnaalden hebben een taps toelopende, geslepen punt en een rond lichaam dat ontworpen is om huidweefsel te doorboren in plaats van te snijden. Het grijpuiteinde is rechthoekig of ovaal voor een betere controle van de houder., De ronde lichaamsnaalden worden gebruikt in zacht, gemakkelijk doordringbaar weefsel, zoals onderhuidse lagen, abdominale ingewanden, buikvlies, myocardweefsel, enz.
Snijnaalden veroorzaken minder letsel aan taaie weefselsoorten omdat ze met minimale kracht in het weefsel zullen doordringen, in tegenstelling tot ronde lichaamsnaalden waar overmatige kracht nodig is om het weefsel te penetreren – maar het kan in feite meer schade veroorzaken in zachtere weefsels zoals fascia – door door het weefsel te scheuren, waardoor schade en littekenvorming ontstaan. Wanneer dit gebeurt, kan het indirect het risico op infectie verhogen.,
sommige lichaamsstructuren zijn vrij dun en bros, dus onthoud altijd dat een snijnaald door het weefsel kan snijden als een scalpel. Overweeg om in bepaalde situaties een omgekeerde snijnaald te gebruiken.
-
Oververstrakking van hechtingen
het belang van het niet hechten van wonden onder spanning wordt benadrukt in de meeste chirurgische vaardigheden en hechtingscursussen. Overmatige druk kan leiden tot de hechting te breken en kan weefsel dat leidt tot de wondopening snijden. De praktijk in het vermijden van te veel spanning leidt tot het succesvolle gebruik van fijnere gauge materialen.,
de volgende casestudy illustreert wat er gebeurt als hechtingen te strak zijn.
Case study
een blanke man van 56 jaar had een recidiverend basaalcelcarcinoom van zijn hoofdhuid. De laesie werd zes jaar eerder onvolledig verwijderd door een huisarts, en vervolgens tweemaal door een dermatoloog verwijderd – maar kwam opnieuw voor. Hoewel basaalcelcarcinoom kan worden beschouwd als een zeer “onschuldige vorm van kanker” omdat het zelden uitzaait, is het berucht voor terugkerende lokaal.,
de patiënt werd vervolgens doorverwezen naar een plastische en reconstructieve chirurg die de patiënt boekte voor een radicalere excisie van de 10 x 12 mm laesie.
een paar dagen later werd de laesie verwijderd onder sedatie in O. T met ongeveer 1 cm schone marges waardoor het defect ongeveer 2 x 3 cm werd. Het aangrenzende weefsel werd over een redelijke afstand ondermijnd en voornamelijk afgesloten met 3-0 monofilament resorbeerbaar hechtmateriaal.,
De wond verschijning in de verschillende fasen:
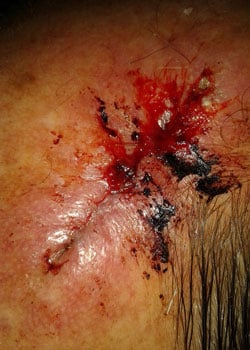
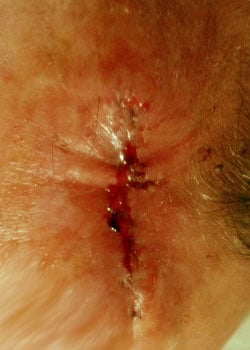
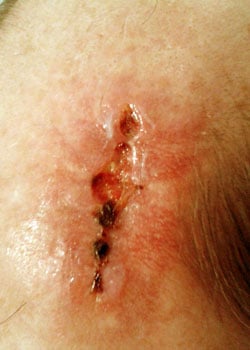
bij inspectie begon de wond zich te openen en dehised vrij ernstig. Er werd besloten om de wond te laten granuleren en zo te genezen door secundaire Intentie.,
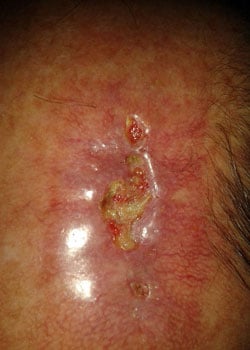
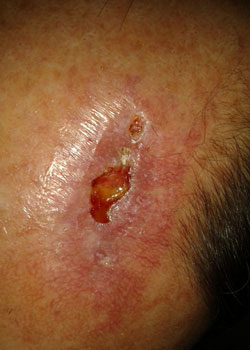
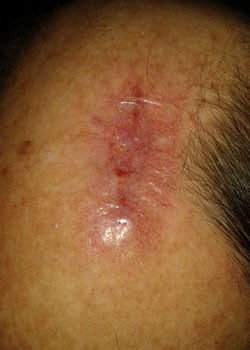
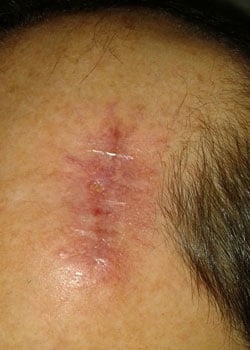
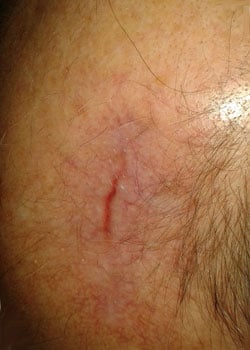
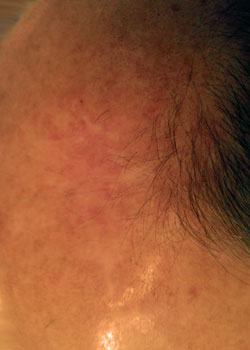
discussie
de chirurg koos voor een primaire sluiting, maar kan overwogen hebben om:
- een vrije huidtransplantaat te gebruiken – naar mijn mening zou dit een veel slechtere esthetische uitkomst hebben opgeleverd. Maar als het defect groter was, moest de chirurg deze optie gebruiken. Als deze procedure wordt gekozen, moet de donorplaats in gedachten worden gehouden, aangezien het een secundaire chirurgische plaats wordt met alle mogelijkheden van complicaties die zich kunnen ontwikkelen.
- een lokale pedicled scalp flap – dit kan een betere keuze zijn geweest omdat de defectenmarges konden worden verhoogd., Deze optie minimaliseert de spanning op de wondrand omdat het het wonddefect gelijkmatiger over een groter gebied “spreidt”.
- alternatieve hechtmaterialen en – technieken-de chirurg had de wondranden nog meer kunnen ondermijnen en vervolgens een diepe laag van resorbeerbare en niet-resorbeerbare hechtingen op het oppervlak kunnen gebruiken voor de uiteindelijke sluiting. Deze keuze geeft de chirurg controle over de lengte van de tijd om de hechting op zijn plaats te houden. Verticale en / of horizontale matrashechting kan een betere hechtmethode zijn geweest om te gebruiken, omdat het een beetje meer “hold” zou hebben toegevoegd aan de wondsluiting.,retrospectieve wijsheid is waardevol omdat het een evaluatie mogelijk maakt van gemaakte keuzes – wat werkte, wat niet, en wat anders had kunnen worden gedaan. Naar mijn mening bereikte de chirurg een aanvaardbaar en redelijk functioneel en cosmetisch resultaat.
-
het plaatsen van hechtingen in een geïnfecteerde wond
drie doelen zijn een goed wondbeheer.
- zorgen voor een gunstige omgeving voor hemostase.
- infectie voorkomen.
- komen tot een litteken dat esthetisch aanvaardbaar is.,infectie is een cruciale overweging bij de behandeling van wonden, en alle wonden worden als besmet beschouwd omdat onderliggende weefsels zijn blootgesteld aan omstandigheden van buitenaf die over het algemeen gedijen met bacteriën. Hechtingen mogen niet worden aangebracht op geïnfecteerde wonden. Hechtwonden gaan over het sluiten van de dode ruimte tussen afgehakte weefselwanden zodat ze het natuurlijke proces van hemostase kunnen ondergaan. Als geïnfecteerde wonden worden gehecht, of wonden worden gehecht zonder grondig te worden gereinigd en debriefed, zal een infectie groeien en verspreiden, waardoor het genezingsproces in gevaar komt., Daarom moet elke infectie effectief worden behandeld voordat de hechtingen worden aangebracht.
-
verkeerd plaatsen van hechtingen
de meest voorkomende oorzaak van wonddehiscentie is het plaatsen van hechtingen zeer dicht bij de wondranden. Experimentele studies tonen aan dat hoe meer afstand Er is tussen de lippen van een wond en de hechting, hoe kleiner de kans op wonddehiscentie. Dit komt omdat de lip of randgebied van de wond inflammatoire veranderingen, zwelling, verhoogde bloedtoevoer en verminderde collageenstructuur vertoont., De introductie van collageenvezels tijdens de genezingsfase zet ook druk op het omliggende gebied, waardoor de wondspanning toeneemt. Tot slot, necrotisch weefsel en aponeurotische weefselzones binnen het gebied kunnen ook van invloed zijn hechtingsgreep.
-
het gebruik van onjuiste hechttechniek
als de verkeerde hechttechniek wordt gebruikt, kan dit leiden tot wondcomplicaties zoals infectie, onjuiste genezing, problemen met de bloedsomloop of gezwollen, brede of donkere littekens. Hechting breuk is een van de meest voorkomende problemen bij onjuiste hechting technieken worden gebruikt., Breuken in hechtingen kunnen optreden als gevolg van ongeschikte materialen, onregelmatige applicatie hoeken, onjuiste hechtmateriaal of hechtgrootte, en overmatige hechtspanning.
er zijn acht hechttechnieken.
- lijn van onderbroken hechtingen.
- lopende hechtlijn.
- vergrendelde hechting wordt uitgevoerd.
- verticale matrashechting.
- Katrolsteek, type 1.
- ver-bijna-ver modificatie van verticale matrashechting, waardoor een katroleffect ontstaat.
- horizontale matrashechting.
- half begraven horizontale hechting (tip steek, drie-punts hoeksteek).,onjuiste hechtingstechnieken kunnen ook leiden tot infectie doordat bacteriën de wond kunnen binnendringen. Infectie kan het genezingsproces in gevaar brengen en zelfs vereisen dat de wond wordt heropend voor het reinigen.
-
verwijderen van hechtingen te vroeg of te laat
om een wond goed te laten genezen, moet deze correct worden beoordeeld en behandeld. Dit omvat een goede reiniging, debridement, en hechten van de wond. Een deel van het genezingsproces omvat aangebrachte hechtingen die op het juiste moment worden verwijderd en die kunnen variëren afhankelijk van de stress die op de wond wordt geplaatst en waar deze zich bevindt., Hoewel de specifieke situatie bepaalt wanneer hechtingen worden verwijderd, worden ze gewoonlijk tussen 5 en 14 dagen verwijderd. Als hechtingen te vroeg worden verwijderd of te lang mogen blijven, kunnen complicaties optreden.
verwijderen hechtingen te vroeg
hechtingen worden aangebracht om een wond te sluiten om bacteriën buiten te houden en om weefselcolligatie mogelijk te maken. Als hechtingen vroegtijdig worden verwijderd voordat de onderliggende weefsels voldoende hebben gebonden, dan kan de wond heropenen (dehisce), beschadiging van nieuw colligated weefsel en waardoor bacteriën in te voeren., Diepe wonden zijn bijzonder kwetsbaar voor dehiscentie als ze niet voldoende absorbeerbare hechtingen begraven in de onderliggende weefsels die meer treksterkte om de wond samen te houden.
hechtingen te laat verwijderen
Er zijn verschillende problemen die kunnen ontstaan als hechtingen te lang achterblijven. Allereerst, omdat hechtingen zijn lus rond wondranden, littekenweefsel kan beginnen te vormen rond hen als ze worden achtergelaten in te lang., Ook littekenvorming van de wondsluiting en “spoorwegsporen” van de hechtingen zelf kan overdreven zijn als de hechtingen blijven voorbij de prime verwijdering tijd. Dit kan heel problematisch zijn als de scheur zich in een gevoelig gebied bevindt, zoals het gezicht – daarom worden in de meeste gevallen de hechtingen in het gezicht niet langer dan vijf dagen na de operatie verwijderd.
het risico op vorming van keloïdlittekens is ook groter wanneer hechtingen te lang mogen blijven., Keloid littekens bestaan uit stevig weefsel dat veel groter is dan dat wat normale littekenweefsel vormt en zijn gemeenschappelijke voorvallen in wonden van de borst, taille, schouders, ellebogen, armen en oren.
Afro-Amerikanen en mensen met een voorgeschiedenis van keloïde littekenvorming moeten hun wonden nauwkeurig laten controleren zodat hechtingen snel kunnen worden verwijderd om keloïdvorming te verminderen. Het risico van keloïde vorming is ook hoger als de wond ontdooit als gevolg van vroegtijdige verwijdering van hechtingen., Het is moeilijk om precies te zijn over timing, dat is waarom ijverig kijken naar het genezingsproces is van vitaal belang als keloïde vorming moet worden vermeden.
-
het bestaan van vreemd voorwerp in de wond
elke wond moet grondig worden gereinigd en, indien nodig, worden gedebrideerd om al het vreemd materiaal eruit te verwijderen. Vreemde voorwerpen kunnen hout of metaalsplinters, glasscherven, botfragmenten, doornen, Grind, haar, doek vezels, enz., Als externe items niet worden gedetecteerd tijdens de eerste beoordeling, en de wond is gesloten, kunnen ze problemen zoals bloeden, ontsteking, infectie, en overmatige pijn.
Het is veel beter om alle vreemde materialen te verwijderen tijdens de eerste beoordeling en voordat de wond wordt gesloten, omdat voorwerpen beter zichtbaar zijn. Zodra een wond is gesloten met vreemd materiaal gehecht binnen, problemen zoals ontsteking, granulatie, infectie, en littekens kunnen optreden.,
tekenen van ingebedde vreemde voorwerpen
vaak kunnen patiënten voelen of er een vreemd voorwerp aanwezig is tijdens de eerste behandeling van wonden. Als dit de klacht is, kan het verstrekken van een grondiger beoordeling op dat moment gunstig zijn voor de patiënt. Als er echter vreemde lichamen worden gemist en in de wond blijven, zullen de volgende tekenen/symptomen optreden:
- lokale ontsteking.
- verminderde genezing.
- pijn.
- bloeding
- blauwe plekken
- Persistent draineren van een inflammatoir exsudaat of pus.,
Indien na het dichtnaaien van een wond tekenen van resterende vreemde voorwerpen optreden, kan de arts ervoor kiezen om speciale onderzoeken te gebruiken, zoals röntgenfoto ‘s, MRI’ s en CT-scans om de aanwezigheid van vreemd materiaal in de wond te beoordelen.
hoe langer het object in het lichaam blijft, hoe meer het weefsel ingroeit. Een abces kan vormen, en fistels kunnen ontwikkelen tussen organen. De reactie van het vreemde lichaam kan onmiddellijk zijn of kan jaren worden uitgesteld. Diagnose is soms moeilijk en kostbaar, en verwijdering van het object vereist meestal een grote operatie.,
behouden sponzen kunnen worden verwijderd door middel van laparoscopische chirurgie als ze worden ontdekt voordat verklevingen ontwikkelen.
bepalen of vreemde voorwerpen moeten worden verwijderd
zodra een vreemd voorwerp is gedetecteerd, wordt bepaald of het al dan niet moet worden verwijderd. Als er meer schade zal optreden door het te verwijderen, kan de beslissing zijn om het te laten in. Andere keren kunnen vreemde voorwerpen vrij gemakkelijk worden verwijderd. In andere gevallen kan het lichaam ze na verloop van tijd op natuurlijke wijze oplossen, absorberen of verwijderen.,
casestudy
een 45-jarige man met vegetatief materiaal dat wordt geëxtrudeerd uit een scheur aan de bovenste orbitale rand. Hij had drie maanden voor de presentatie een mechanische val in een struik opgelopen. Hij kwam aan bij een buiten ED, waar de wond werd hersteld. Zijn onderzoek onthulde een goed genezen periorbitale scheur en 20/20 visie op de Snellen grafiek. Een CT-scan toonde een lineair vreemd lichaam met zijn proximale uiteinde in de mediale Baan.
dit object doorkruiste de mediale orbitale wand, de ethmoïde sinus en de sphenoïde sinus., Een dehiscentie van de achterste sphenoïde sinuswand werd waargenomen naast de achterste rand van het vreemde lichaam. Een CT-A bevestigde dat er geen letsel aan de halsslagader was. Vanwege het risico op vasculaire schade werd de procedure uitgevoerd in de IR suite. Gezien de nabijheid van het lichaam van de halsslagader, een angiogram en ballon occlusie test werden voltooid voordat de poging tot verwijdering en een schede werd gehouden op zijn plaats.
een gecombineerde endoscopische en open benadering werd uitgevoerd door de afdeling oogheelkunde en otolaryngologie., Een septoplasty met posterieure septectomie, linker totale ethmoïdectomie en bilaterale sphenoidotomie was nodig om het object bloot te leggen. Na dit, het team was in staat om te zien een stok in de ethmoid sinus bij de lamina paprycea en uit te breiden naar de rechter laterale sphenoïde sinus. Vervolgens werd een periorbitale incisie gemaakt, en dissectie werd uitgevoerd langs de mediale orbitale wand tot de stok werd aangetroffen.
het object kon vervolgens worden verwijderd door zijn proximale uiteinde in de baan te grijpen en het eruit te trekken., De patiënt had geen neurologische tekorten postoperatief en werd de volgende dag ontslagen.
-
vorming van een grote bloedstolsel (hematoom)
soms erfelijke stollingsstoornissen kunnen leiden tot wonddehiscentie. In de eerste maand na transplantatie worden de meeste infecties veroorzaakt door dezelfde in het ziekenhuis verworven bacteriën en schimmels die andere chirurgische patiënten infecteren (bijvoorbeeld Pseudomonas sp die longontsteking veroorzaakt, grampositieve bacteriën die wondinfecties veroorzaken).,
de belangrijkste zorg bij een vroege infectie is dat organismen een transplantaat of de vasculaire toevoer ervan op hechtingsplaatsen kunnen infecteren, waardoor mycotische aneurysma ‘ s of dehiscentie ontstaan.
-
aanwezigheid van arteriële bloedingen
wanneer arteriële bloedingen een immense druk uitoefenen in de wond, opent deze zich. Bloedingen worden gecontroleerd door ligatie (typen bloeden vaten uit), of diathermie (branden ze gesloten met een elektrische stroom).
-
inbrengen van hechtingen in een maligne tumor
een van de kenmerken van een kankergroei is het verlies van cellulaire adhesie., Hechtingen geplaatst in een kwaadaardige tumor voorkomen genezing.
preventie
Wonddehiscentie kan worden voorkomen door de volgende maatregelen te nemen:
- Vermijd onnodige stress of spanning voor het wondgebied, zoals zwaar tillen, lichaamsbeweging, braken, hoesten of constipatie.bind het lichaam vast met een hand of een kussen op de plaats van de wond om stress op de wond te verlichten bij het uitvoeren van een activiteit.
- Volg de postoperatieve instructies van de arts en de voorgeschreven medicatie.
- wondverzorging, verband, reiniging en hygiëne toepassen zoals voorgeschreven door de arts.,Houd een goede hydratatie en een gezond dieet in stand, wat kan leiden tot snellere genezing en preventie van constipatie.
weten hoe wonden normaal genezen
een normaal genezingsproces na een operatie kan in drie fasen worden verdeeld.
Fase 1:
- duurt één tot zes dagen.
- Er kunnen roodheid en zwelling optreden.
- de wond kan warm en licht pijnlijk aanvoelen.
fase twee:
- duurt vier dagen tot een maand.
- een litteken begint zich te vormen.
- randen zullen samen trekken en er kan wat verdikking zijn., Er kunnen ook enkele rode hobbels in de wond plaats.
fase drie:
- duurt zes maanden tot twee jaar, afhankelijk van het type operatie.
- Wondvullingen en een nieuw oppervlak is aanwezig.
- littekenvorming wordt dunner, platter en witter.
elke afwijking van dit genezingsproces, met name tussen vijf tot tien dagen na de operatie, kan wijzen op een mogelijke dehiscentie. De meeste dehiscenties optreden vier tot veertien dagen na de operatie. Neem contact op met uw zorgverlener als er zorgen zijn over de genezing progressie.,
Wees proactief en voorbereid
onbehandeld, kan wonddehiscentie leiden tot ernstigere of levensbedreigende aandoeningen. Door het genezingsproces te begrijpen en erop te letten, zul je herkennen of het buiten de typische parameters valt. Dan kunt u contact opnemen met uw zorgverlener voor vroegtijdige interventie. Door deze eenvoudige, proactieve maatregel kunt u dehiscentie vermijden en bijdragen aan een optimaal genezingsresultaat.
gescheurde wonden, https://www.woundcarecenters.org/article/wound-types/dehisced-wounds
Hoe weet u of uw chirurgische snede goed heelt, 2016, https://www.webmd.com/healthy-aging/surgical-incision-healing
-
-
-