Inleiding
ondanks veranderingen in de operatieve behandeling van gecompliceerde acute diverticulitis (CAD) 1 blijft de Hartmann-procedure de meest gebruikte behandeling.2,3 echter, afgezien van de controverse over de keuze van de techniek en de impact ervan op de eerste resultaten, zullen deze patiënten een tweede operatie nodig hebben om de darmcontinuïteit te herstellen, die zelf technische problemen en inherente risico ‘ s heeft., Bovendien zal tot 20% -50% van de patiënten die een Hartmann-procedure ondergaan voor enige indicatie nooit worden gereconstrueerd.5-7 het duidelijke verschil tussen CAD en andere indicaties, zoals chirurgie voor gecompliceerde colorectale kanker, ischemie of trauma, om er maar een paar te noemen, maakt een specifieke analyse interessant.,
Het doel van deze studie is het beoordelen van het percentage stoma-reconstructie, in het bijzonder voor end colostomy reversal (ect), na een dringende operatie voor CAD, de vertraging, haalbaarheid en complicaties ervan, alsmede de risicofactoren voor onderhoud van de stoma.
Methods
we hebben een multicenter retrospectieve studie uitgevoerd binnen de Valenciaanse Maatschappij voor chirurgie., Inclusiecriteria omvatten patiënten die een noodoperatie of een uitgestelde noodoperatie hadden ondergaan in verband met het falen van een conservatieve behandeling na dringende ziekenhuisopname, een diagnose van CAD en het ontstaan van een stoma tijdens de initiële operatie of na een heropening als gevolg van postoperatieve complicaties. De studieperiode liep van januari 2004 tot December 2009 en de gegevens werden eind 2012 verzameld. De resultaten van deze eerste operatie voor CAD werden onlangs gepubliceerd.8 in elk betrokken ziekenhuis kreeg een verantwoordelijke chirurg het studieprotocol en een computerbestand voor het verzamelen van gegevens., De studie werd goedgekeurd door de ethische commissie voor klinisch onderzoek van het algemeen Universitair Ziekenhuis van Valencia.
de 81 geanalyseerde variabelen omvatten 40 met betrekking tot de initiële operatie voor CAD, waaronder Demografie, comorbiditeit, chirurgische indicatie, Bevindingen en het type interventie dat leidde tot de stoma., De overige 41 variabelen hielden verband met de stoma-omkering, in het bijzonder wanneer deze terminaal was, de vertraging en resultaten in termen van ziekenhuisverblijven en morbiditeit en mortaliteit binnen 30 dagen na de operatie waarbij gebruik werd gemaakt van de gewijzigde Clavien-Dindo-classificatie 9,alsook met factoren die verband hielden met zowel de sluiting als de complicaties ervan.
statistische analyse
de gegevens werden geanalyseerd met SPSS (versie 20) statistische software voor Windows (SPSS Inc, Chicago IL, USA)., De Mann-Whitney U of Kruskal–Wallis tests werden gebruikt voor onafhankelijke gegevens, en de categorische variabelen werden geanalyseerd met de Chi-kwadraat en Fisher ‘ s tests. We gebruikten binaire logistische regressie om de invloed te voorspellen van variabelen met een significantie van pp
waarderesultaten
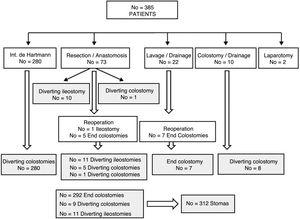
patiënten met stomata na een operatie voor gecompliceerde acute diverticulitis.
min.
het totale morbiditeitspercentage voor ECT was 35.,5%, en het operatieve sterftecijfer was 2%. De meest voorkomende complicatie was infectie van de operatiewond in 28 gevallen (18,4%), met complicaties van graad III of hoger bij 14,5% (Tabel 2). Er waren 13 (8,4%) heroperaties, de meeste van hen te wijten aan hechtingsdehiscentie (No.= 7) -6 waarvan een nieuwe end colostomie—of evisceration (No.=4). Andere redenen waren necrose van de dikke darm en ernstige rectale bloedingen. De 3 sterfgevallen waren te wijten aan meervoudig orgaanfalen na een acuut myocardinfarct, necrose van de dikke darm en medullaire aplasie., Het type initiële chirurgie en immunosuppressie waren gerelateerd aan postoperatieve mortaliteit in de univariate analyse (Tabel 3) en anastomotische dehiscentie correleerde niet met enige factor. In totaal hadden 12 (7,9%) patiënten na de operatie opnieuw een stoma (4 afgeleide ileostomieën en 8 eindcolostomieën).
complicaties bij het sluiten van Terminale Stomata.
| Clavien-Dindo Classification9 | No., ( % ) |
|---|---|
| No. van complicaties | 98 (64.5) |
| I. afwijking van het postoperatieve verloop zonder dat actie nodig is; omvat SSI | 22 (14.5) |
| II. medische behandeling, transfusie van bloedproducten of parenterale voeding | 10 (6.6) |
| III. vereist chirurgische, endoscopische of radiologische interventie | 17 (11.2) |
| IIIA. Zonder noodzaak van algehele anesthesie | 8 (5.,3) |
| IIIb. Under general anaesthesia | 9 (5.9) |
| IV. Life-threatening dysfunction of one or more organs | 2 (1.3) |
| IVa. One organ | 1 (0.6) |
| IVb. Multiple organs | 1 (0.6) |
| V. Death of the patient | 3 (2) |
The data are numbers, with percentages in parentheses.
SSI: surgical site infection.,
als we alle patiënten met stomata verdeelden op basis van de vraag of het darmkanaal al dan niet werd gereconstrueerd en de risicofactoren voor het niet doen analyseerden, waren leeftijd, peritonitis Severity Score (PSS)10 en het aantal complicaties bij de eerste operatie lager in de groep met darmreconstructie. Er was grote variabiliteit tussen ziekenhuizen, variërend van 25% tot 69%, hoewel dit niet werd waargenomen wanneer we de tertiaire/universitaire ziekenhuizen in het algemeen vergeleken met de districtsziekenhuizen., Patiënten jonger dan 50 jaar en patiënten zonder immunosuppressie hadden een hoger percentage reconstructie: odds ratio (95% BI) respectievelijk 2,3 (1,99–2,77) en 2,3 (1,276–4.418). Hetzelfde gebeurde bij mannen versus vrouwen: of (95% BI) 1,97 (1,53–2,55); en bij degenen die bij de eerste operatie geen hemodynamische instabiliteit hadden: of (95% BI) 3,47 (1,84–6,55). Ondertussen waren zowel fecale peritonitis als de morbiditeit van de eerste operatie ongunstige factoren (Tabel 4). In de multivariate studie was alleen leeftijd voorspellend voor stoma Sluiting (P=.006).
Fig., 2 toont grafieken van actuarieel onderhoud van de stoma in relatie tot statistisch significante variabelen. Er waren verschillen als gevolg van Asa chirurgisch risico, immunosuppressie of intraoperatieve hemodynamische instabiliteit.
discussie
een eeuw na de beschrijving wordt de Hartmann-procedure nog steeds vaak gebruikt.11 Dit betekent dat patiënten meestal een complexe operatie nodig hebben om de darmcontinuïteit te herstellen met risico op complicaties, en zo ‘ n 20% -50% worden nooit gereconstrueerd.,4-7
ons ECT-percentage is vergelijkbaar met dat van andere publicaties gericht op diverticulitis, variërend van 45% tot 68,5%.12-16 een Brits multicentre overzicht van 3950 Hartmann interventies om welke reden dan ook (2853 van hen dringend) toonde een reconstructie percentage van slechts 22.3% (4%-34%),5 in twee Spaanse series hadden patiënten met goedaardige pathologie een tarief dat bijna twee keer zo hoog was als degenen die een kwaadaardig proces hadden.6,7
de meest voorkomende oorzaken van het niet uitvoeren van de interventie in onze reeks waren comorbiditeit en overlijden van de patiënt, elk ongeveer 33%., ECT kwam significant meer voor bij mannen, wat mogelijk werd beïnvloed door de hogere leeftijd van de vrouwen. In feite, werd de jongere leeftijd geassocieerd met een hoger tarief van ECT, zoals een lager chirurgisch risico voorafgaand aan de aanvankelijke chirurgie was, factoren die ook significant in andere reeksen zijn.Reconstructie werd ook geassocieerd met verschillende variabelen, hoewel de multivariate analyse alleen jongere leeftijd als voorspellende factor toonde., Hetzelfde gebeurde bij het vergelijken in de actuariële analyse van de temporale relatie van onderhoud van de stoma met verschillende variabelen, de meest nadelige waren leeftijd ouder dan 50 jaar, vrouwelijk geslacht, ziekenhuis, ASA, immunosuppressie, intraoperatieve hypotensie, fecale peritonitis of Hartmann ‘ s interventie. In deze context, Riansuwan et al. definieerde een risico/baten-score voor stoma-sluiting bij patiënten die operatief behandeld werden voor CAD.,17
een ander punt van discussie is de minimale tijd om de stoma te reconstrueren, om te wachten op de vermindering van de peritoneale adhesie terwijl de patiënt herstelt van de eerste operatie, die over het algemeen ongeveer 3 maanden duurt.18 Deze periode neemt in de praktijk echter toe en de wachtlijsten in onze setting kunnen een extra belangrijke hoeveelheid tijd betekenen; in feite was dit de meest voorkomende oorzaak in onze reeks.
we hebben een zeer laag percentage laparoscopische chirurgie waargenomen voor colostomie-omkering., Echter, goede resultaten zijn gepubliceerd met het gebruik ervan, 19, 20 hoewel er geen prospectieve gerandomiseerde studies die patiënten stratificeren als gevolg van operatieve moeilijkheden en risico ‘ s. In een Schotse multicenter studie met 252 patiënten was de reconstructie-aanpak bij slechts 15% laparoscopisch, met een conversiepercentage van 64%.21
mechanische bereiding van de dikke darm was de norm in onze reeks, hoewel het gebruik ervan afnam naarmate de studie vorderde als gevolg van aanwijzingen voor de problemen.,22 de meeste anastomosen werden uitgevoerd met een cirkelnietmachine over het algemeen op het niveau van de sacrale Kaap, hoewel in 7 gevallen werd gedaan in de sigmoid colon, die de recidief snelheid van diverticulaire ziekte verhoogt.8,23 slechts bij één patiënt was ECT mogelijk.
ons aantal postoperatieve complicaties is vergelijkbaar met dat van andere studies5–7,12,21 en hoewel de risicofactoren vergelijkbaar zijn met die van andere spijsverteringsanastomoses, 7,23,24,hebben we alleen immunosuppressie en de oorzaak van een heropening van de stoma na peritoneale lavage geïdentificeerd als gerelateerde factoren., Het is belangrijk op te merken dat 7,9% van de patiënten bleef met een stoma na de operatie om het om te keren of voor de complicaties ervan. De beoordeling door Aquina et al.15 met inbegrip van 10487 patiënten vonden dat chirurgen met het hoogste volume van resecties werden geassocieerd met betere resultaten na reconstructie. In ons onderzoek waren er significante verschillen tussen ziekenhuizen, maar niet per se gerelateerd aan hun niveau of volume.,
Er is aangetoond dat een primaire anastomose veilig kan zijn in aanwezigheid van darmobstructie of zelfs diffuse peritonitis,25 hoewel het ook Waar is dat ervaring vereist is om anastomose onder ongunstige omstandigheden te construeren. Dus, on-call chirurgen ontwijken vaak anastomosen, die de mogelijke complicaties geassocieerd met de oprichting van een stoma niet voorkomt. Een tweede operatie is nodig voor stoma omkering, die de patiënt in gevaar brengt van verdere complicaties, genereert een ander ziekenhuis verblijf, meer kosten en sociaaleconomische gevolgen.,7,26
gezien het lage percentage reconstructies, hun vertraging en morbiditeit, moeten de indicaties van een Hartmann-procedure voor CAD in twijfel worden getrokken, aangezien dit twee operaties betekent die samen moeten worden vergeleken met een resectie en primaire anastomose, ten minste wanneer ze worden geconfronteerd met gelokaliseerde of diffuse purulente peritonitis bij patiënten met aanvaardbare algemene aandoeningen.8,27-29 we moeten ook niet vergeten dat een andere optie is om een anastomose uit te voeren beschermd door een stoma, die later met grotere frequentie wordt gereconstrueerd.,13
veel publicaties ondersteunen het idee dat primaire resectie en anastomose niet leiden tot meer morbiditeit en mortaliteit, maar dat het tegenovergestelde waar is.3,27,30-35 In een gerandomiseerde studie door Oberkofler et al.Bij patiënten met diffuse peritonitis als gevolg van CAD, waaronder de reconstructie van de stoma indien uitgevoerd, waren de verschillen in het voordeel van de primaire anastomose significant in termen van reconstructie tarief, morbiditeit, ziekenhuis verblijf en kosten., Iets gelijkaardig wordt gezien in de recente multivariate gerandomiseerde diverti studie, met een beduidend hoger tarief van stoma wederopbouw na beschermde primaire anastomosis.In de praktijk moet dit worden afgewogen tegen het chirurgische risico en de risicofactoren voor anastomotisch falen, in het bijzonder hypotensie en hypoxie.
de dagelijkse praktijk van onze hulpdiensten is niet altijd ideaal., Vele malen patiënten worden geopereerd door chirurgen gewijd aan andere gebieden van de algemene chirurgie, die slechts af en toe uit te voeren colon resecties en, wanneer geconfronteerd met een echt moeilijke context, de neiging om meer end colostomies uit te voeren. Deze trend kan worden verbeterd door het verstrekken van up-to-date informatie over de behandeling van deze zeer voorkomende problemen in chirurgische afdelingen.
onze studie heeft de beperkingen van retrospectieve gegevensverzameling uit een multicenter groep, waarbij veel chirurgen betrokken zijn die niet noodzakelijkerwijs gespecialiseerd zijn in colorectale chirurgie., Andere zwakke punten zijn het lage aantal patiënten met afwijkende stomata en de definitie van comorbiditeiten, die in de deelnemende ziekenhuizen mogelijk anders zijn geïnterpreteerd. Dit impliceert mogelijke fouten ondanks het feit dat de coördinatoren van elk medisch centrum gedetailleerde instructies hebben gekregen. De waarde van onze studie is echter dat het aantoont wat er gebeurt in een grote steekproef van patiënten die operatief behandeld worden voor een overwegend en goedaardig proces en hoe het beheer ervan een lange periode van hun leven kan beïnvloeden.,
concluderend, is de mogelijkheid van het handhaven van een permanente stoma na een operatie voor CAD hoog in onze setting, en de intentie om de stoma om te keren wordt vertraagd en brengt significante morbiditeit met zich mee. Daarom, hoewel de Hartmann-procedure levens redt, moeten de indicaties ervan zorgvuldig worden overwogen.
belangenconflict
De auteurs hebben geen belangenconflict aan te geven.