Introdução
a Osteoartrite (OA) do joelho é frequentemente diagnosticada condição com até 25% de pessoas com sinais de Ocorre (PF) OA e de até 40% dessas pessoas têm isolado PF OA. A OA Tibiofemoral (TF) tende a ser mais focada na pesquisa e gestão em comparação com a OA PF., No entanto, a App contribui para uma proporção significativa de sintomas e deficiências funcionais dos pacientes e deve ser tratada. Acredita-se que a síndrome da dor Patellofemoral seja um precursor da PF OA, mas estudos longitudinais ainda não o provaram conclusivamente.
o Diagnóstico
até À data, não existem critérios diagnósticos específicos para diagnosticar a PF OA formalmente. Uma combinação de sinais clínicos e sintomas, bem como informações radiográficas de raios-X e MRIs são usados para diagnosticar PF OA.,
características clínicas
- dor Anterior do joelho (especialmente nas actividades de carga, por exemplo escalada de escadas) – este é geralmente o resultado significativo na PF OA. dor na articulação Patellofemoral (PFJ) compressão da articulação do joelho depois de sentado deformidade do joelho Valgus diminuição da resistência dos Quadriceps
p> é importante notar que a dor pode não ser necessariamente proveniente da própria articulação PF., As estruturas circundantes, tais como o tecido adiposo, ligamentos, bursae, músculos, etc, também podem contribuir para os sintomas
imagem
Xray e IRM podem ser ambos utilizados para diagnosticar PF OA. É importante notar que os achados em investigações radiológicas nem sempre estão correlacionados com os sintomas clínicos. Verificou-se que, em certos indivíduos com resultados positivos no raio-X ou na IRM, não têm qualquer dor no joelho ou outros sintomas de APD.
raio-X
raio-X é mais comumente realizado no diagnóstico de PF OA., Em TF OA o sistema de classificação Kellgren e Lawrence (KL) é usado; no entanto, não existe um sistema de pontuação padrão para PF OA. Em pesquisa, o sistema de classificação KL foi usado para marcar PF OA, mas não foi validado para este propósito.
uma vista skyline é mais apropriada para melhor ver o PFJ. A presença de osteófitos, bem como o estreitamento do espaço articular, confirmam os resultados clínicos da AP. os raios-X podem ser usados para interpretar a morfologia do PFJ, como a forma do troclear onde um troclear raso tem sido associado com PF OA., podem ser utilizados resultados de RM
MRI
tais como lesões de cartilagem, osteófitos e lesões da medula óssea na PFJ no diagnóstico da OA. Não existem actualmente critérios formais de diagnóstico para diagnosticar PFJ em IRM.a osteoartrite Patellofemoral e a osteoartrite Tibiofemoral podem ser encontradas isoladamente ou em combinação. Parece haver uma relação entre o 2 e ter PF ou TF OA é um fator de risco para o desenvolvimento do outro. A PFJ é frequentemente a primeira articulação a apresentar sintomas., Ainda não sabe se a PF OA irá progredir sempre para uma OA combinada.actualmente, não existem medidas de avaliação de resultados com base em dados de doentes especificamente para a App. Os KOOS (lesões no joelho e resultados da osteoartrite) e WOMAC podem ser usados, mas eles são resultados focados na OA geral do joelho e não específico para a OA PF. Testes de desempenho, como o cronometrado e Go pode ser usado em uma população de PF OA. No entanto, este ensaio pode não ser adequado nas fases iniciais da PF OA, uma vez que pode não Pôr suficientemente em causa a junta.,
factores de risco
alinhamento anormal das articulações
Patellofemoral, bem como alinhamento tibiofemoral, tem sido implicado na OA PF. O tratamento direcionado para corrigir desequilíbrios pode ser útil para tratar os sintomas e prevenir a progressão da condição.
alinhamento Patellofemoral
os seguintes padrões de alinhamento da patela demonstraram ser um factor de risco potencial para a OA PF.,
- Lateral tradução
- inclinação Lateral
- Proximal (tradução de Patela Alta)
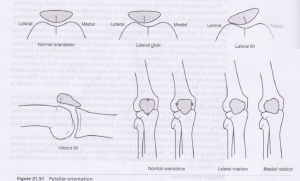
Um estudo recente realizado em 2019 por Macri et al usado ressonância magnética para confirmar que esses 3 patela posições são comumente encontrados em pacientes que se apresentam com a PF OA. estes problemas de alinhamento são frequentemente encontrados em doentes com dor na PFJ. Coloca-se a hipótese de que, corrigindo estas questões de alinhamento, a progressão para a App poderia possivelmente ser evitada., Isto ainda é uma teoria e ainda não foi provada. as Patelas posicionadas mais elevadas (aumento da tradução proximal) têm sido associadas a piores sintomas de AP. Isso pode ser devido a uma falta de estabilidade, pois há mais tempo que a patela não está aconchegada no trochlear. Varus e ângulos de valgo no joelho podem afetar a PFJ. PF OA Lateral é mais comumente visto em joelhos com deformidades valgus e PF OA medial em deformidades varus. Parece que, em geral, as deformidades valgus visam mais o PFJ., PF OA isolado é mais comumente encontrado em joelhos com valgus. A combinação de PF e TF OA, bem como a isolada TF OA, é mais comumente encontrada em joelhos com deformidades varus.
Morfologia troclear anormal
um troclear pouco profundo é um factor de risco para o desenvolvimento de PF OA. Vários estudos demonstraram que os doentes com OA mais graves apresentam troclear pouco profundo. Eles muitas vezes têm aumentado os osteófitos, maior estreitamento do espaço articular e mais perda de cartilagem em comparação com pessoas com troclear mais profundo., a diminuição da resistência dos quadriceps demonstrou ser um factor de risco significativo nos sintomas da PFJ e no desenvolvimento da OA. Fraqueza ou disfunção nos músculos proximais da anca têm sido implicadas em PF OA tais como gluteus medius, minimus e raptores inferiores da anca.
Teng et al (2015) descobriu que a progressão de PF OA está relacionada com o aumento da flexão máxima do joelho na postura terminal da marcha., Os doentes com flexores apertados da anca ou aqueles que não têm Extensão da anca devido à rigidez das articulações podem precisar de aumentar a flexão do joelho para traduzir o pé para a frente, bem como aqueles com dorsiflexão reduzida devido a músculos apertados da perna ou rigidez do tornozelo. Tratamentos destinados a corrigir estas falhas biomecânicas podem retardar a progressão da PF OA.o alinhamento articular alterado, como discutido acima, muitas vezes não é um problema estrutural e é causado por desequilíbrios musculares. Por exemplo, músculos quadricep fracos podem influenciar a tradução lateral ou inclinação da patela., Um ligamento patela longo pode causar um aumento da tradução proximal da patela. Raptores fracos da anca também podem levar ao aumento da rotação interna femoral e abdução levando a um alinhamento patellofemoral alterado.
Índice de Massa Corporal
adultos que sofrem de dor PF tendem a ter um IMC mais elevado . E aqueles com PF OA têm um índice de Massa Corporal (IMC) muito maior do que os controles.
Há um debate sobre a associação entre BMI e PF OA. Esta constatação deve-se ao facto de a dor PF conduzir a uma diminuição da actividade e, como tal, ao aumento do IMC?, Ou será que o tecido adiposo produz adipocinas e cria um ambiente inflamatório que contribui para a degeneração das articulações? o aumento da carga de um IMC aumentado também foi proposto como um mecanismo de dor e causa de AP. No entanto, OA é mais comumente encontrado em articulações que não suportam peso de pessoas obesas, bem como, e estas articulações não têm um aumento da carga devido ao IMC. Indivíduos obesos com OA do joelho tiveram uma interleucina-6 elevada, o que pode contribuir para o perfil inflamatório que acelera a degeneração da cartilagem., Ainda não foi pesquisado se uma redução no IMC pode, em última análise, alterar os sintomas e resultados radiológicos em PF OA.
tratamento
gestão em PF OA não pode ser uma abordagem de “tamanho único para todos”. Os pacientes precisam ser subgrupos e planos de tratamento sob medida criados para lidar com seus fatores de risco específicos e falhas biomecânicas.
tapar e Contraventar
o objetivo da gravação e contraventamento patelar é afetar o alinhamento das articulações., Callaghan et al (2015) determinou em seu RCT que o uso de um Q-brace por 6 semanas altera o volume de lesões da medula óssea, bem como dor para pessoas com PF OA. O q brace altera a posição da patela, bem como melhora o contato da patela com a trochlea. A gravação da patela também mostrou ser eficaz, mas o seu mecanismo de acção é incerto e não foi estudado até à data.Exercício
exercícioexercício continua a ser o tratamento recomendado na osteoartrose em geral., Nos exercícios orientados para a OA baseados na avaliação individual dos doentes, seria a melhor prática para gerir os sintomas e prevenir uma maior degeneração. Há evidências limitadas em exercício na PF OA especificamente no entanto, tem sido sugerido que a melhoria da função vasto medial oblíquo (VMO) muscular ocorre em pacientes com transtornos reduz a pressão aplicada sobre a lateral da cartilagem ocorre dentro do conjunto, assim, ajuda a reduzir os sintomas .o ressurgimento da patela tem sido sugerido como uma opção cirúrgica no tratamento da PF OA., Houve 1 estudo para a data e isto não mostram qualquer diferença entre a intervenção e o grupo de controlo
- 1.0 1.1 1.2 Lankhorst NE, Damen J, Oei EH, Verhaar JA, Kloppenburg M, Bierma-Zeinstra SM, van Middelkoop M. Incidência, prevalência, natural de curso e prognóstico da osteoartrite ocorre: a Coorte de Quadril e de Coorte Joelho estudo. Osteoartrite e cartilagem. 2017 May 1; 25 (5): 647-53. indicações para o tratamento da artrite Patellofemoral pelo Dr. S. Hayasaka., Disponível em:https://www.youtube.com/watch?v=zKrzvjfkkpg&ab_channel=OrthofracsAOA
- 3.0 3.1 3.2 3.3 3.4 3.5 3.6 3.7 3.8 3.9 van Middelkoop M, Bennell KL, Callaghan MJ, Collins NJ, Conaghan PG, Crossley KM, Eijkenboom JJ, van der Heijden RA, Hinman RS, DJ Hunter, Meuffels DE janeiro. International patellofemoral osteoartrite consortium: consensus statement on the diagnosis, burden, outcome measures, prognosis, risk factors and treatment. In Seminars in arthrites and reumatism 2018 abr 1 (Vol. 47, No. 5, pp. 666-675). WB Saunders. 4.0 4. 1. Robertson C. Patellofemoral Fisioplus., 2019
- Crossley KM, Macri em, Cowan SM, Collins NJ, Roos EM. The patellofemoral pain and osteoarthritis subchale of the KOOS (KOOS-PF): development and validation using the COSMIN checklist. British journal of sports medicine. 2018 Sep 1; 52 (17):1130-6. 6.1 6.2 Macri EM, d ” Entremont AG, Crossley KM, Hart HF, Forster BB, Wilson DR, Ratzlaff CR, Goldsmith CH, Khan KM. O alinhamento difere entre os casos de osteoartrite patellofemoral e os controlos correspondentes: um estudo de IRM 3D Vertical. Journal of Orthopaedic Research®. 2019 Mar; 37 (3):640-8. 7, 0 7, 1 7, 2 7.,3 Macri EM, Stefanik JJ, Khan KK, Crossley KM. O alinhamento tibiofemoral ou patellofemoral ou a morfologia troclear estão associados à osteoartrite patellofemoral? Uma revisão sistemática. Arthritis care & research. 2016 Out; 68 (10):1453-70. Teng HL, MacLeod TD, Link TM, Majumdar S, Souza RB. O maior momento de flexão do joelho durante a segunda metade da fase de postura da marcha está associado com a progressão da osteoartrite da articulação patellofemoral em imagiologia por ressonância magnética. journal of orthopaedic & sports physical therapy., 2015 Set; 45 (9):656-64.
- 9.0 9.1 9.2 Hart HF, Barton CJ, Khan KM, Riel H, Crossley KM. O índice de massa corporal está associado à dor patellofemoral e à osteoartrite patellofemoral? Uma revisão sistemática e meta-regressão e análise. Br J Sports Med. 2017 May 1; 51 (10): 781-90. Callaghan MJ, Parkes MJ, Hutchinson CE, Gait AD, Forsythe LM, Marjanovic EJ, Lunt M, Felson DT. Um ensaio aleatorizado de um aparelho para a osteoartrite patellofemoral visando a dor no joelho e lesões na medula óssea. Anais das doenças reumáticas. 2015 Jun 1; 74 (6):1164-70., Adel J, Koura G, Hamada HA, El Borady AA, El-Habashy H, Balbaa AE, Saab IM. Squatting versus squatting with hip adduction in management of patellofemoral osteoartrite: A randomized controlled trial. Revista de reabilitação das costas e músculo-esqueléticas. 2019 Jan 1; 32 (3):463-70.