Práce
V prospektivní, zaslepená studie, Sassoon a kolegy sledováno 95 pacientů (všechny jednočetných těhotenství v 36-42 týdnů) s BPPs celé práce.81 počáteční BPP byla provedena při přijetí, před epidurální anestezií nebo prasknutím membrán. Vstřelil Manning“s kritérií (10 možných bodů), 75% pacientů, kteří měli počáteční normální skóre (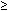 8), ale pouze 55% mělo normální BPP na závěrečný test. Frekvence FB i FM SE během práce snížila., K poklesu skóre BPP nejvíce přispěl pokles FB. Možná se stav CNS mění v práci, možná v důsledku měnících se hladin prostaglandinu a FB se tím mění. AFV zůstala konstantní během porodu, i když došlo k prasknutí membrán, měřeno buď jako největší kapsa, nebo jako index plodové vody. Žádný z plodů neměl chybějící tón a výskyt FHR-R se během porodu nezměnil.,
8), ale pouze 55% mělo normální BPP na závěrečný test. Frekvence FB i FM SE během práce snížila., K poklesu skóre BPP nejvíce přispěl pokles FB. Možná se stav CNS mění v práci, možná v důsledku měnících se hladin prostaglandinu a FB se tím mění. AFV zůstala konstantní během porodu, i když došlo k prasknutí membrán, měřeno buď jako největší kapsa, nebo jako index plodové vody. Žádný z plodů neměl chybějící tón a výskyt FHR-R se během porodu nezměnil.,
Navíc, oproti Vintzileos a kolegy“ data v nonlaboring pacientů,10 Sassoon a spolupracovníky nalezeny žádné korelace mezi poslední BPP a pupečníkové pH v rodící pacientů. Normální BPPs (![]() 8) nebyly významně spojeny s pH větší než 7.20, a abnormální výsledky testů (
8) nebyly významně spojeny s pH větší než 7.20, a abnormální výsledky testů (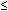 6) nebyly významně spojeny s arteriální pH menší než 7.20, s pH méně než 7.15, nebo s metabolickými acidemie. Polovina plodů s pH 7,20 nebo méně měla normální Poslední BPP., Také nebyl žádný významný rozdíl ve skóre BPP mezi acidemickými a nonacidemickými plody. Střední doba mezi poslední BPP a dodání bylo o 1,8 hodiny (rozmezí 0,5–5.6) pro acidemic skupiny a 3,9 hodin (rozmezí 0,5–13.5) pro nonacidemic skupiny. Sledování FHR spojené s posledním BPP bylo podobné ostatním intrapartálním sledováním. Žádné porodní trauma nenastalo. Nr-NST byl jediným parametrem BPP, který významně koreloval s novorozeneckou acidemií. Žádný z dalších parametrů BPP nezvýšil svou prediktivní schopnost fetální acidémie., Zajímavé je, že na rozdíl od výsledků Vintzileos byla přítomnost FB na posledním BPP významně spojena s fetální metabolickou acidemií.
6) nebyly významně spojeny s arteriální pH menší než 7.20, s pH méně než 7.15, nebo s metabolickými acidemie. Polovina plodů s pH 7,20 nebo méně měla normální Poslední BPP., Také nebyl žádný významný rozdíl ve skóre BPP mezi acidemickými a nonacidemickými plody. Střední doba mezi poslední BPP a dodání bylo o 1,8 hodiny (rozmezí 0,5–5.6) pro acidemic skupiny a 3,9 hodin (rozmezí 0,5–13.5) pro nonacidemic skupiny. Sledování FHR spojené s posledním BPP bylo podobné ostatním intrapartálním sledováním. Žádné porodní trauma nenastalo. Nr-NST byl jediným parametrem BPP, který významně koreloval s novorozeneckou acidemií. Žádný z dalších parametrů BPP nezvýšil svou prediktivní schopnost fetální acidémie., Zajímavé je, že na rozdíl od výsledků Vintzileos byla přítomnost FB na posledním BPP významně spojena s fetální metabolickou acidemií.
Amon et al studoval BPP během dozrávání děložního hrdla prostaglandinem E2 před indukcí porodu. Zjistili, že FB prakticky chybí a že FM klesá, i když FHR-R se nemění.82
v souhrnu existuje jen málo studií korelujících intrapartální BPP s výsledným stavem pupeční arteriální (nebo žilní) acidobazické báze., V kontrastu k předporodní stav, BPP není spolehlivý prediktivní test pro kyselinu–základní stav během intrapartum státu, ani během zrání děložního hrdla s prostaglandinu E2 bezprostředně před oxytocin indukci porodu.82
Tyto těhotenství
Johnson a spol hodnoceny dvakrát-týdenní BPPs v 293 tyto těhotenství (definován jako >294 dnů od poslední menstruace).83 nedošlo k žádným perinatálním úmrtím, pokud byly BPP a AFV normální. Navíc fetální úzkost (3, 3%) a 5minutové skóre Apgar méně než 7 (1, 9%) byly vzácné., Nicméně, pokud BPP byl abnormální nebo oligohydramnion (definována jako největší kapsa tekutiny <1 cm) byla přítomna (n = 32), výrazně zvýšený výskyt císařským řezem pro fetální tíseň (22%), nízké 5 minut Apgar skóre (12,5%) a neonatální morbiditu (19%) došlo. Novorozenecká morbidita byla definována jako aspirace mekonia, což vedlo k přijetí novorozenecké jednotky intenzivní péče (NICU)., Císařský řez sazba v těhotenství „preventivně“ dodává na gestačním věkem 294 dní a více (bez dalších označení) byla 42% (n = 50), ve srovnání s 15% sazbou ve 180 pacientů mohou začít spontánního porodu. Toto procento bylo podobné 16,5% císařskému řezu nemocniční porodnické populace. Johnson a jeho kolegové předpokládali, že BPP může pomoci odlišit normální z ohrožení plodu, poskytování pomoci rozhodnutí v tyto těhotenství, a zabránit nepřiměřenému mateřské morbidity v důsledku zbytečné císařským řezem.,
je Zajímavé, že když ve srovnání s 6536 testy na termín plodů s normální výsledky, Baskett zjistil, že 1587 testy na tyto plodů (42-44 týdnů“ těhotenství), který také měl dobré výsledky, byly významně více pravděpodobné, že mají NR-NST, abnormální FB a FT, a snížil AFV.18
Ve studii 583 tyto pacienty (>42 týdnů), Eden a spolupracovníky zjistil nižší úmrtnost a výrazně se snížila nemocnost, když plod byl hodnocen s dvakrát-týdenní NSTs s upravenou BPPs a týdenní AFV hodnocení., Dodávka byla provedena pro zpomalení FHR, snížení AFV nebo abnormální skóre BPP.76 perinatálních výsledků bylo podobných výsledkům zaznamenaným za použití týdenních CST u pacientů po porodu, ale v obou testovacích schématech intervenční míra přesáhla 25%.
stručně řečeno, řízení těhotenství po porodu v přítomnosti nepříznivého děložního čípku zůstává kontroverzní. Z dostupných studií BPP opět neexistují žádné definitivní odpovědi,ale dodávka dat pro abnormální BPP nebo oligohydramnios.,
předpovídání infekce u pacientů s předčasným prasknutím membrán
prenatální sledování plodu u pacientů s PROM bylo problematické. Kontrakční zátěžové testy jsou kontraindikovány a plodové vody kultury, i když lze získat, nejsou dostatečně prediktivní fetální sepse.84, 85 Několika vyšetřovatelé zkoumali u pacientů s PROM, jestli BPPs jsou prediktivní infekce. Vintzileos a associates studovali 73 pacientů s PROM.,40 Padesát tři pacienti dostávali BPP profilu testování do 24 hodin od doručení, 15 do 24-48 hodin od doručení, a dalších pět nejméně 48 hodin před porodem (ale čas nebyl zadán). V těchto 73 pacientů, normální BPP (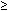 8) byla spojena s 2,7% výskyt infekce, vzhledem k tomu, abnormální skóre (
8) byla spojena s 2,7% výskyt infekce, vzhledem k tomu, abnormální skóre (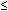 7) byla spojena s 93.7% výskyt infekce. Data nebyla analyzována samostatně pro různé časové intervaly mezi testováním a dodáním., Zvýšené požadavky na kyslík plodu v důsledku infekce byly postulovány, aby způsobily adaptivní (ochranné) změny CNS v biofyzikální aktivitě plodu, aby se snížilo využití kyslíku. Je zajímavé, že nebyl žádný významný rozdíl mezi hodnotami pH pupeční šňůry infikovaných a neinfikovaných pacientů s PROM.
7) byla spojena s 93.7% výskyt infekce. Data nebyla analyzována samostatně pro různé časové intervaly mezi testováním a dodáním., Zvýšené požadavky na kyslík plodu v důsledku infekce byly postulovány, aby způsobily adaptivní (ochranné) změny CNS v biofyzikální aktivitě plodu, aby se snížilo využití kyslíku. Je zajímavé, že nebyl žádný významný rozdíl mezi hodnotami pH pupeční šňůry infikovaných a neinfikovaných pacientů s PROM.
Vintzileos a spolupracovníci pak použili BPP ke správě 73 po sobě jdoucích pacientů s PROM.,86 Oni pak porovnali výsledky („studijní“ skupiny) s těch dvou historických kontrolních skupin: 73 pacientů řízena konzervativně („kontrolní“ skupiny) a 73 pacientů se podařilo s amniocentéza výsledky („amniocentéza“ skupiny). Plody byly dodány pro trvale nízkou BPP ( 7 při dvou vyšetřeních, 2 hodiny od sebe, bez FB a Nr-NST). Antibiotika nebyla podána matce, dokud nebyla pupeční šňůra upnuta. Ve skupině „studie“ mělo 21 pacientů BPP 7 nebo méně. Pouze jedno z těchto těhotenství mělo kultivovanou neonatální sepsi., Ve skupině „control“ mělo 18 BPP 7 nebo méně. Sedm z nich mělo kultivovanou neonatální sepsi. Pro skupinu „amniocentéza“ nebyly poskytnuty žádné údaje o BPP. Výskyt mateřské a novorozenecké infekce a nízké 5minutové skóre Apgar byly u pacientů spravovaných BPP významně méně časté než u pacientů spravovaných konzervativně. Stejně tak byl výskyt novorozenecké sepse ve skupině spravované BPP významně nižší než ve skupině spravované amniocentézou. Bohužel, jak pozorovali Ohlsson a Wang, PPV pro klinickou chorioamnionitidu (30,8–60%) a pro novorozeneckou sepsu (30,8–47.,0%) byly příliš nízké na to, aby vedly klinické rozhodování.87
7 při dvou vyšetřeních, 2 hodiny od sebe, bez FB a Nr-NST). Antibiotika nebyla podána matce, dokud nebyla pupeční šňůra upnuta. Ve skupině „studie“ mělo 21 pacientů BPP 7 nebo méně. Pouze jedno z těchto těhotenství mělo kultivovanou neonatální sepsi., Ve skupině „control“ mělo 18 BPP 7 nebo méně. Sedm z nich mělo kultivovanou neonatální sepsi. Pro skupinu „amniocentéza“ nebyly poskytnuty žádné údaje o BPP. Výskyt mateřské a novorozenecké infekce a nízké 5minutové skóre Apgar byly u pacientů spravovaných BPP významně méně časté než u pacientů spravovaných konzervativně. Stejně tak byl výskyt novorozenecké sepse ve skupině spravované BPP významně nižší než ve skupině spravované amniocentézou. Bohužel, jak pozorovali Ohlsson a Wang, PPV pro klinickou chorioamnionitidu (30,8–60%) a pro novorozeneckou sepsu (30,8–47.,0%) byly příliš nízké na to, aby vedly klinické rozhodování.87
Kivikoski a spolupracovníky studoval vliv PLES v 44 těhotenství, z nichž 13 bylo nakonec komplikovanější tím, amnionitis (n = 11), neonatální infekce (n = 1), nebo plodu (n = 1) se spontánní variabilní zpomalení.36 gestační věk se pohyboval od 28 do 41 týdnů. Zbývajících 31 „nekomplikovaných“ případů PROM bylo uzavřeno s 31 normálními pacienty s antepartumem podobného gestačního věku. Kritéria vyloučení zahrnovala práci, anomální plody a počáteční důkaz infekce nebo fetální tísně., Přítomnost FB vyžadovala alespoň jednu epizodu trvající nejméně 60 sekund během 30minutové pozorovací doby. Všichni pacienti s přípravkem PROM měli intravenózní infuzi obsahující 5% dextrózy, zatímco žádný z kontrolních pacientů neměl žádnou infuzi. Protože intravenózní glukóza může zvýšit FB, 28, 29 výskyt FB u pacientů s PROM by byl možná ještě nižší bez intravenózní infuze. Výskyt FB byla 90%, v 31 normální kontrolních pacientů a 65% u 31 pacientů s nekomplikovanou PLES, statisticky významný rozdíl (p <0.05)., V 13 pacientů s komplikovanými PLES, FB došlo v 38% případů, což bylo výrazně neliší (vzhledem k malé čísla) z 65% výskyt u 31 pacientů s nekomplikovanou PLES. Vyšetřovatelé předpokládali, že absence FB by mohla být způsobena pouze plesem. Navíc, i když přítomnost FHR-R a FB může být prediktivní nepřítomnosti infekce u pacientů s PROM, absence FB není nutně prediktivní přítomnosti infekce u pacientů s PROM.
Goldstein a jeho kolegové studovali FB a FM ve 41 případech PROM.,88 zjistili, že 83% těhotenství bez plodu činnost (bez FM a ne FB >30 sekundy během 30 minut pozorování) měl pozitivní plodové vody kultury. Naopak žádná ze 17 těhotenství s epizodou fetální aktivity (definovaná stejným způsobem) neměla pozitivní plodovou tekutinu. Když byla přítomna fetální aktivita, 90% (±3%) plodů mělo negativní plodové kultury po dobu nejméně 48 hodin., Vyšetřovatelé se proto domnívají, že taková komplikovaná těhotenství mohou být sledována biofyzikálním testováním každých 48 hodin, kdy je přítomna taková plodová aktivita.
Naopak, Miller a jeho spolupracovníci nebyli schopni najít jakýkoliv rozdíl mezi kompozitní BPP nebo některou z jeho složek u 47 pacientů s PROM v predikci klinické chorioamnionitis.89 žádná z matek nedostala antibiotika nebo kortikosteroidy. Nikdo z novorozenců vyvinula sepse, brání srovnání s Vintzileos“ dříve publikovaných zjištění nižší BPP skóre korelace s neonatální sepse.,86 pracovníci uznávají, že chyba typu 2 (z nízkého výskytu chorioamnionitidy) mohla zabránit detekci spojení mezi BPP a chorioamnionitidou.
Lewis et al provedena randomizovaná studie denního NSTs vs BPPs v managementu PPROM a zjistil, že ani jeden test byl vysoce senzitivní v predikci infekčních komplikací. Denní BPPs zvýšené náklady bez zjevného přínosu.90
stručně řečeno, u pacientů s PROM je přítomnost normálních fetálních biofyzikálních aktivit a reaktivního NST silně spojena s nepřítomností fetální infekce., Není však známo, zda je konverzace pravdivá, protože nebyla zveřejněna žádná velká, dobře navržená studie, která by odpověděla na tuto otázku. Ve skutečnosti může být absence FB během vyšetření BPP jednoduše způsobena nekomplikovaným plesem.36
Intrauterinní retardace růstu,
Ribbert a kolegové zjistili, úzké korelace BPP s pupeční žilní pH od kordocentéza vzorků ve velmi malé skupině plodů s těžkou IUGR.11 ze 14 plodů mělo sedm abnormální BPP ( 7)., Jako Vintzileos,9 Ribbert“s group zjistil, že FHR-R a FB byli první, biofyzikální aktivity, aby se stal abnormální s acidemie, a FM a FT byly poslední činnosti zmizet. BPP však korelovala pouze s pupoční žilní pH, a nikoli s napětím kyslíku, napětím oxidu uhličitého nebo saturací kyslíku.
7)., Jako Vintzileos,9 Ribbert“s group zjistil, že FHR-R a FB byli první, biofyzikální aktivity, aby se stal abnormální s acidemie, a FM a FT byly poslední činnosti zmizet. BPP však korelovala pouze s pupoční žilní pH, a nikoli s napětím kyslíku, napětím oxidu uhličitého nebo saturací kyslíku.
Manning a Hohler přezkoumali užitečnost testování BPP v 960 případech IUGR.91 perinatální úmrtnost (s výjimkou anomálních plodů) byla pouze 12.,5 na 1000, docela se snížil z očekávané míry 60-80 úmrtí na 1000 v populaci, která nedostává biofyzikální testování.
Z praktického hlediska, když je člověk konfrontován s plodu s IUGR, etiologický vyšetření je v pořádku, a blízko plodu dohled s ultrasonografie je nutné. Protože pokračující sonografické sledování malformace plodu, oligohydramnion, zpoždění plodu interval růstu, a možné amniocentéza je důležité, lze ospravedlnit primární použití BPP., Použití pupečníkové tepny Doppler velocimetry snížil fetální úmrtnosti a celkové perinatální úmrtnosti v IUGR těhotenství a těhotenství komplikováno mateřské hypertenze. Perinatální úmrtnost se snížila o 38%.92 v porovnání s abnormální pupeční tepny Doppler zjištění, srdeční frekvence plodu a BPP abnormality se vyskytují později v případech ohrožení plodu při IUGR těhotenství.93
Dvojče těhotenství
Pomocí BPP z Vintzileos a co-pracovníků, Lodeiro a spol sledovány 49 po sobě jdoucích těhotenství dvojčat s BPPs.,94 většina pacientů obdržela týdenní testy a zbytek podstoupil dvakrát týdně testování. Poslední test proběhl do 1 týdne od doručení. Šedesát čtyři z 98 NSTs (65%) bylo reaktivní a 34, 7% bylo nereaktivní. Normální Poslední BPP skóre 8 nebo vyšší se vyskytlo u všech plodů s reaktivními NSTs. Šedesát dva z těchto 64 plodů mělo dobrý výsledek. Zbývající dva plody (stejné těhotenství) vyvinutý chroioamnionitis a předčasný porod ve 26 týdnů“ těhotenství, 3 dny po reaktivní NST a normální BPP. Oba zemřeli v časném novorozeneckém období v důsledku extrémní nedonošenosti., Ve 28 z 34 případů s NR-NSTs byla BPP 8 nebo větší. To vše mělo dobrý výsledek. Fetální úzkost se vyvinula v ostatních šesti, ale žádný nezemřel. Ve čtyřech dvojčatech mělo všech osm plodů Nr-NSTs, ale pouze jeden z každého páru měl abnormální BPP a pouze ten plod vyvinul fetální úzkost. Vyšetřovatelé doporučují použití BPP jako sekundární záložní hodnocení NR-NSTs. Nicméně, dvojčata s reaktivními NSTS stále vyžadují sonografické hodnocení pro intervalový růst a AFV po celou prenatální dobu.,
Diabetes mellitus
Johnson a kolegové použili modifikovaný BPP protokolu Manning (real-time usg hodnocení ze čtyř sonografické komponenty s NST pouze tehdy, pokud jeden ze čtyř parametrů byl abnormální) sledovat 238 dobře kontrolovaných pacientů s diabetem.Bylo sledováno 95 padesáti diabetických žen závislých na inzulínu a 188 gestačních diabetických žen s dvakrát týdně a týdenním testováním. K řízení pacientů byly použity i jiné faktory než BPP (nejsou popsány v článku)., Všichni diabetičtí pacienti závislí na inzulínu byli dodáni do 40 týdnů a všichni gestační diabetičtí pacienti do 42 týdnů. Z 230 pacientů s normálními BPPs bylo 200 (87%) dodáno v termínu s malou mateřskou nebo fetální morbiditou. Čtyřicet pět procent všech studovaných pacientů mělo vaginální porod po spontánním porodu. Indukční sazba pro 230 pacientů byl 32%, a celkový císařský řez sazba byla o 23,9% (o 11,7% elektivní + 12.1% v práci). BPP měla nízkou citlivost (22%) a PPV (37, 5%), ale vysokou NPV (96, 5%) pro novorozeneckou morbiditu., Neonatální morbidity byla definována jako 5 minut Apgar skóre méně než 7 nebo NICU vstupné pro nízké 5 minut Apgar skóre, respirační tísně, vrozené anomálie, nebo hypoglykémie. Sedm z 200 novorozenců mělo morbiditu i přes normální skóre BPP (falešně negativní míra 3, 5%). U strukturálně normálních kojenců nedošlo k žádným perinatálním úmrtím. Vědci doporučují použití týdenního BPP na pomoc při rozhodování o porodu u těhotných žen s“ normalizovaným a nekomplikovaným “ inzulinem závislým a gestačním diabetem.,
Dicker a spolupracovníci monitorovali 98 těhotných diabetických žen závislých na inzulínu s týdenními BPP po 28 týdnech těhotenství.96 výsledků pouze 28 (2, 9%) z 978 testů bylo abnormálních (skóre méně než 8). Když poslední BPP byla provedena do 2 dnů od doručení, NPV (94.8%) a specifičnost (90.2%) byly relativně vysoké, ale PPV (<20%) byla nízká pro predikci intrapartální tísně plodu. Podobné zjištění pro predikci nízké 5 minut Apgar skóre bylo zjištěno, s ČSH v 98,7%, specificita o 87,3% a PPV o 7,4%., Pro BPPs provedena nejpozději do 1 týdne po dodání, Nsaid pro intrapartální tísně plodu a pro nízké 5 minut Apgar skóre byly podobné těm, získané s dvakrát-týdenní testování. Specifika byla přibližně 80% pro každý výsledek a pro každý výsledek došlo k velmi nízkým PPV ve výši 17%. Nedošlo k žádným perinatálním úmrtím a vyšetřovatelé tento výsledek částečně připsali okamžitému zásahu za abnormální skóre.
stručně řečeno, existují dostatečné údaje na podporu použití BPP při léčbě těhotenství u diabetických žen., Nadřazenost BPP oproti NST jako primární prostředek sledování plodu však nebyla prokázána. Sonografický dohled nad plodem diabetické matky je nezbytný k posouzení malformací, intervalového růstu plodu, makrosomie a abnormalit AFV. U dobře kontrolovaných, vyhovujících těhotných žen s nekomplikovaným diabetem může být testování pohody plodu prováděno týdně.
plody matek bez vaskulárního onemocnění jsou ohroženy laktátovou acidózou. NSTs a BPP nemusí být prediktivní stavu plodu., Hyperglykémie matek může zvýšit objem FB, FM a plodové vody. Salvesen et al zjistil, že 84% plodů mělo laktátovou acidémii.97 pouze 25% plodů mělo abnormální BPP a pouze 50% mělo abnormální variabilitu FHR padesát šest procent matek bylo v té době hyperglykemické. Našli inverzní vztah mezi hladinou cukru v krvi matky a pH plodu.,
plody matek s diabetickou vaskulopatií jsou vystaveny zvýšenému riziku hypoxické acidémie a testy antepartum předpovídají stav plodu.98 BPP nebere v úvahu hydramnios. Hydramnios může být spojen se špatnou kontrolou glukózy u matky, která může být spojena s fetální acidózou. Nejlepší způsob, jak dosáhnout plodové pohody u diabetických těhotenství, může být dosažení vynikající kontroly hladiny cukru v krvi matek a nikoli použitím aktuálně dostupných technik testování antepartum.,98
síran Hořečnatý tokolýzy
Ve studii u 16 pacientů (šest dvoulůžkových a deset jednočetných těhotenství) příjem hořčíku sulfát tokolýzy, Peaceman a kolegové zjistili významný pokles FB a FHR-R, což způsobuje výrazné snížení BPP skóre.39 navrhli, že tyto změny byly způsobeny terapií síranem hořečnatým. Nebyly nalezeny žádné významné účinky na FT, FM nebo AFV., Snížená FB nebyla myšlenka odrážet změny spojené s porodem, protože všechny kromě jednoho plodu v předčasném porodu vykazovaly FB na počátečním přijetí BPP, před zahájením tokolýzy síranu hořečnatého. Avšak nedostatečné informace o průběhu každého pacienta(tj. rychlost a množství cervikální dilatace, požadované dávkování síranu hořečnatého atd.)
detekce vrozených anomálií
detekce anomálií je potenciálním přínosem prenatálního dohledu u BPP., Schopnost detekovat takové anomálie však závisí na dovednosti sonografa. Detekce anomálií nebyla úspěšná v sérii 289 plodů Platt a associates, protože před podáním s testováním BPP byl detekován pouze jeden z pěti anomálních plodů.99 některé z těchto anomálií však mohlo být obtížné detekovat i při specializované ultrasonografii.
mozková obrna
Manning et al našel inverzní, exponenciální, vysoce významnou korelaci mezi posledním skóre BPP a výskytem mozkové obrny (CP).,100 skóre 6 nebo méně mělo citlivost 49% a čím více abnormální skóre BPP, tím vyšší je riziko CP. Normální skóre BPP bylo spojeno s CP u 0, 7 na 1000 živých porodů. Skóre 6 bylo spojeno s incidencí 13, 1 na 1000 a skóre 0 bylo spojeno s 333 na 1000. Nenašli žádnou asociaci gestačního věku, porodní hmotnost, nebo předpokládané načasování zranění s výskytem CP.
kortikosteroidy
kortikosteroidy se často používají u plodů mladších než 34 týdnů těhotenství s rizikem předčasného porodu, aby se zvýšila zralost plic plodu., Kelly et al zjistila snížené skóre BPP u více než jedné třetiny plodů během 48 hodin léčby kortikosteroidy.101 během 24-48 hodin od těchto výsledků se skóre BPP normalizovalo u plodů, jejichž skóre se snížilo o 4 body. Nejčastěji byly ovlivněny fetální dýchání a FHR-R. Deren et al102 a Rotmensch et al103 našel podobné přechodné účinky na BPP po použití steroid s obnovení normální hodnoty během 48-96 hodin po podání steroidů., Tyto důležité informace musí být považovány za instituce, které používají denní NSTs nebo BPPs hodnotit plodů s předčasného porodu nebo PPROM.
historie narození mrtvého dítěte v předchozím těhotenství
riziko opakovaného porodu se odhaduje na zvýšení až 3krát. Proto je historie předchozího porodu indikací pro monitorování plodu antepartum. Žádná adekvátní studie neurčila nejlepší čas na zahájení testování plodu. Retrospektivní kohortová studie navrhla zahájení takového testování ve 32. týdnu těhotenství., Nenašli žádnou korelaci s gestačním věkem předchozího porodu.104