Labor
In einer prospektiven, erblindeten Studie überwachten Sassoon und Kollegen 95 Patienten (alle Singleton-Schwangerschaften nach 36-42 Wochen) mit BPPs während der gesamten Wehen.81 Die anfängliche BPP wurde bei der Aufnahme vor der Epiduralanästhesie oder dem Bruch der Membranen durchgeführt. Nach Mannings Kriterien (10 mögliche Punkte) hatten 75% der Patienten einen anfänglichen Normalwert (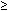 8), aber nur 55% hatten einen normalen BPP im letzten Test. Die Frequenz von FB und FM nahm während der Wehen ab., Der Rückgang der FB trug am meisten zum abnehmenden BPP-Score bei. Vielleicht wird der ZNS-Zustand in der Arbeit verändert, möglicherweise als Folge der sich ändernden Prostaglandinspiegel, und FB wird dadurch verändert. Die AFV blieb während der Wehen konstant, auch wenn ein Bruch der Membranen auftrat, entweder als größte Tasche oder als Fruchtwasserindex gemessen. Keiner der Föten hatte einen Tonus, und die Inzidenz von FHR-R änderte sich während der Wehen nicht.,
8), aber nur 55% hatten einen normalen BPP im letzten Test. Die Frequenz von FB und FM nahm während der Wehen ab., Der Rückgang der FB trug am meisten zum abnehmenden BPP-Score bei. Vielleicht wird der ZNS-Zustand in der Arbeit verändert, möglicherweise als Folge der sich ändernden Prostaglandinspiegel, und FB wird dadurch verändert. Die AFV blieb während der Wehen konstant, auch wenn ein Bruch der Membranen auftrat, entweder als größte Tasche oder als Fruchtwasserindex gemessen. Keiner der Föten hatte einen Tonus, und die Inzidenz von FHR-R änderte sich während der Wehen nicht.,
Zusätzlich fanden 10 Sassoon und Kollegen im Gegensatz zu Vintzileos und Kollegen“ Daten bei nicht laborierenden Patienten keine Korrelation zwischen dem letzten BPP und dem Nabelschnur-pH-Wert bei arbeitenden Patienten. Normale BPPs (![]() 8) waren nicht signifikant mit einem pH-Wert von mehr als 7,20 assoziiert, und abnormale Testergebnisse (
8) waren nicht signifikant mit einem pH-Wert von mehr als 7,20 assoziiert, und abnormale Testergebnisse (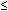 6) waren nicht signifikant mit einem arteriellen pH-Wert von weniger als 7,20, mit einem pH-Wert von weniger als 7,15 oder mit metabolischer Azidämie assoziiert. Die Hälfte der Föten mit einem pH-Wert von 7, 20 oder weniger hatte eine normale letzte BPP., Außerdem gab es keinen signifikanten Unterschied in den BPP-Werten zwischen den acidämischen und nichtacidämischen Föten. Die mittlere Zeit zwischen dem letzten BPP und der Auslieferung betrug 1,8 Stunden (Bereich 0,5–5,6) für die acidämische Gruppe und 3,9 Stunden (Bereich 0,5–13,5) für die nichtazidämische Gruppe. Die FHR-Tracing mit dem letzten BPP assoziiert war ähnlich wie die anderen intrapartalen Tracings. Es trat kein Geburtstrauma auf. Ein NR-NST war der einzige BPP-Parameter, der signifikant mit neonataler Azidämie korrelierte. Keiner der anderen BPP-Parameter erhöhte seine Vorhersagefähigkeit für fetale Azidämie., Interessanterweise und im Gegensatz zu Vintzileos“ Ergebnissen war das Vorhandensein von FB auf dem letzten BPP signifikant mit fetaler metabolischer Azidämie assoziiert.
6) waren nicht signifikant mit einem arteriellen pH-Wert von weniger als 7,20, mit einem pH-Wert von weniger als 7,15 oder mit metabolischer Azidämie assoziiert. Die Hälfte der Föten mit einem pH-Wert von 7, 20 oder weniger hatte eine normale letzte BPP., Außerdem gab es keinen signifikanten Unterschied in den BPP-Werten zwischen den acidämischen und nichtacidämischen Föten. Die mittlere Zeit zwischen dem letzten BPP und der Auslieferung betrug 1,8 Stunden (Bereich 0,5–5,6) für die acidämische Gruppe und 3,9 Stunden (Bereich 0,5–13,5) für die nichtazidämische Gruppe. Die FHR-Tracing mit dem letzten BPP assoziiert war ähnlich wie die anderen intrapartalen Tracings. Es trat kein Geburtstrauma auf. Ein NR-NST war der einzige BPP-Parameter, der signifikant mit neonataler Azidämie korrelierte. Keiner der anderen BPP-Parameter erhöhte seine Vorhersagefähigkeit für fetale Azidämie., Interessanterweise und im Gegensatz zu Vintzileos“ Ergebnissen war das Vorhandensein von FB auf dem letzten BPP signifikant mit fetaler metabolischer Azidämie assoziiert.
Amon et al untersuchten das BPP während der zervikalen Reifung mit Prostaglandin E2 vor Beginn der Wehen. Sie fanden heraus, dass FB praktisch nicht vorhanden ist und dass FM abnimmt, obwohl sich FHR-R nicht ändert.82
Zusammenfassend gibt es nur wenige Studien, die den intrapartalen BPP mit dem resultierenden nabelarteriellen (oder venösen) Säure–Basen-Status korrelieren., Im Gegensatz zum antepartalen Zustand ist das BPP weder ein zuverlässiger prädiktiver Test für den Säure–Basen-Status während des intrapartalen Zustands noch während der zervikalen Reifung mit Prostaglandin E2 unmittelbar vor Oxytocin-Induktion der Wehen.82
Postdate Schwangerschaft
Johnson und associates ausgewertet zweimal wöchentlich BPPs in 293 postdate Schwangerschaft (definiert als >294 Tage der letzten Regelblutung).83 Es traten keine perinatalen Todesfälle auf, wenn BPP und AFV normal waren. Darüber hinaus waren fetale Beschwerden (3,3%) und 5-minütige Apgar-Werte unter 7 (1,9%) selten., Wenn jedoch das BPP abnormal war oder Oligohydramnios (definiert als die größte Flüssigkeitstasche <1 cm) vorhanden war (n = 32), trat eine signifikant erhöhte Inzidenz von Kaiserschnitt bei fetaler Belastung auf (22%), niedrige 5-minütige Apgar-Werte (12,5%) und Neugeborenenmorbidität (19%). Neonatale Morbidität wurde als Mekoniumaspiration definiert, was zu einer Aufnahme auf der Intensivstation für Neugeborene (NICU) führte., Die Kaiserschnittrate bei Schwangerschaften, die „prophylaktisch“ für ein Gestationsalter von 294 Tagen oder mehr (ohne andere Indikation) abgegeben wurden, betrug 42% (n = 50), verglichen mit einer Rate von 15% bei den 180 Patienten, die spontane Wehen beginnen durften. Dieser Prozentsatz entsprach der Kaiserschnittrate von 16, 5% der geburtshilflichen Bevölkerung im Krankenhaus. Johnson und Kollegen postulierten, dass das BPP helfen könnte, einen normalen von einem kompromittierten Fötus zu unterscheiden, Lieferentscheidungen in einer Schwangerschaft nach dem Datum zu unterstützen und eine übermäßige mütterliche Morbidität als Folge einer unnötigen Kaiserschnittgeburt zu verhindern.,
Interessanterweise stellte Baskett im Vergleich zu 6536 Tests an Terminfeten mit normalen Ergebnissen fest, dass 1587 Tests an Postdate-Feten (42-44 Wochen“ Schwangerschaft), die ebenfalls gute Ergebnisse hatten, signifikant häufiger eine NR-NST, abnormale FB und FT und verringerte AFV hatten.18
In einer Studie mit 583 Postdate-Patienten (>42 Wochen) fanden Eden und Associates eine geringere Mortalität und signifikant verringerte Morbidität, wenn ein Fötus mit zweimal wöchentlichen NSTs mit modifizierten BPPs und wöchentlichen AFV-Bewertungen beurteilt wurde., Die Lieferung wurde für FHR-Verzögerungen, verringerte AFV oder abnormale BPP-Werte durchgeführt.Die perinatalen Ergebnisse ähnelten denen, die mit wöchentlichen CSTs bei Postdate-Patienten aufgezeichnet wurden, aber in beiden Testschemata überstiegen die Interventionsraten 25%.
Zusammenfassend bleibt das Management einer Postdate-Schwangerschaft in Gegenwart eines ungünstigen Gebärmutterhalses umstritten. Auch hier gibt es keine endgültigen Antworten aus den verfügbaren BPP-Studien, aber Daten unterstützen die Lieferung für ein abnormales BPP oder Oligohydramnion.,
Die Vorhersage einer Infektion bei Patienten mit vorzeitigem Membranbruch
Die vorgeburtliche fetale Überwachung bei Patienten mit PROM war problematisch. Kontraktionsstresstests sind kontraindiziert, und Fruchtwasserkulturen sind, selbst wenn sie erhältlich sind, nicht ausreichend prädiktiv für die fetale Sepsis.84, 85 Mehrere Forscher haben Patienten mit PROM untersucht, um festzustellen, ob BPPs eine Infektion vorhersagen. Vintzileos and Associates untersuchten 73 Patienten mit PROM.,40 Dreiundfünfzig Patienten erhielten BPP-Profiltests innerhalb von 24 Stunden nach der Entbindung, 15 innerhalb von 24-48 Stunden nach der Entbindung und die anderen fünf mindestens 48 Stunden vor der Entbindung (der Zeitpunkt war jedoch nicht angegeben). Bei diesen 73 Patienten war ein normaler BPP (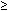 8) mit einer Inzidenz von 2,7% der Infektion assoziiert, während ein abnormaler Score (
8) mit einer Inzidenz von 2,7% der Infektion assoziiert, während ein abnormaler Score (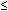 7) mit einer Inzidenz von 93,7% der Infektion assoziiert war. Die Daten wurden für die unterschiedlichen Zeitintervalle zwischen Test und Auslieferung nicht getrennt analysiert., Ein erhöhter fetaler Sauerstoffbedarf aufgrund einer Infektion wurde postuliert, um adaptive (schützende) ZNS-Veränderungen in der fetalen biophysikalischen Aktivität zu verursachen und die Sauerstoffverwertung zu verringern. Interessanterweise gab es keinen signifikanten Unterschied zwischen den Nabelschnur-pH-Werten der infizierten und nicht infizierten Patienten mit PROM.
7) mit einer Inzidenz von 93,7% der Infektion assoziiert war. Die Daten wurden für die unterschiedlichen Zeitintervalle zwischen Test und Auslieferung nicht getrennt analysiert., Ein erhöhter fetaler Sauerstoffbedarf aufgrund einer Infektion wurde postuliert, um adaptive (schützende) ZNS-Veränderungen in der fetalen biophysikalischen Aktivität zu verursachen und die Sauerstoffverwertung zu verringern. Interessanterweise gab es keinen signifikanten Unterschied zwischen den Nabelschnur-pH-Werten der infizierten und nicht infizierten Patienten mit PROM.
Vintzileos und Kollegen nutzten dann das BPP, um 73 aufeinanderfolgende Patienten mit PROM zu behandeln.,86 Sie verglichen dann die Ergebnisse (der“ Studien „- Gruppe) mit denen von zwei historischen Kontrollgruppen: 73 Patienten wurden konservativ behandelt (die“ Kontroll „- Gruppe) und 73 Patienten mit Amniozenteseergebnissen (die“ Amniozentese “ – Gruppe). Feten wurden geliefert, die für eine anhaltend niedrige BPP (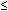 7 auf zwei Untersuchungen, 2 Stunden auseinander, ohne FB und ein NR-NST). Antibiotika wurden der Mutter nicht gegeben, bis die Nabelschnur festgeklemmt war. In der“ Studien “ – Gruppe hatten 21 Patienten ein BPP von 7 oder weniger. Nur eine dieser Schwangerschaften hatte eine kulturerprobte neonatale Sepsis., In der“ Kontrollgruppe “ hatten 18 ein BPP von 7 oder weniger. Sieben von ihnen hatten eine kulturerprobte neonatale Sepsis. Für die Gruppe „Amniozentese“ wurden keine BPP-Daten bereitgestellt. Die Inzidenz mütterlicher und neugeborener Infektionen und niedriger 5-Minuten-Apgar-Werte war bei den von BPP verwalteten Patienten signifikant seltener als bei konservativ verwalteten Patienten. Ebenso war die Inzidenz von neonataler Sepsis in der BPP-verwalteten Gruppe signifikant geringer als in der Amniozentese-verwalteten Gruppe. Leider, wie Ohlsson und Wang beobachteten, die PPVs für klinische Chorioamnionitis (30,8–60%) und für neonatale Sepsis (30,8–47.,0%) waren zu niedrig, um die klinische Entscheidungsfindung zu leiten.87
7 auf zwei Untersuchungen, 2 Stunden auseinander, ohne FB und ein NR-NST). Antibiotika wurden der Mutter nicht gegeben, bis die Nabelschnur festgeklemmt war. In der“ Studien “ – Gruppe hatten 21 Patienten ein BPP von 7 oder weniger. Nur eine dieser Schwangerschaften hatte eine kulturerprobte neonatale Sepsis., In der“ Kontrollgruppe “ hatten 18 ein BPP von 7 oder weniger. Sieben von ihnen hatten eine kulturerprobte neonatale Sepsis. Für die Gruppe „Amniozentese“ wurden keine BPP-Daten bereitgestellt. Die Inzidenz mütterlicher und neugeborener Infektionen und niedriger 5-Minuten-Apgar-Werte war bei den von BPP verwalteten Patienten signifikant seltener als bei konservativ verwalteten Patienten. Ebenso war die Inzidenz von neonataler Sepsis in der BPP-verwalteten Gruppe signifikant geringer als in der Amniozentese-verwalteten Gruppe. Leider, wie Ohlsson und Wang beobachteten, die PPVs für klinische Chorioamnionitis (30,8–60%) und für neonatale Sepsis (30,8–47.,0%) waren zu niedrig, um die klinische Entscheidungsfindung zu leiten.87
Kivikoski und Kollegen untersuchten die Wirkung von PROM in 44 Schwangerschaften, von denen 13 schließlich durch Amnionitis (n = 11), neonatale Infektion (n = 1) oder fetale Not (n = 1) kompliziert wurden 1) mit spontanen variablen Verzögerungen.36 Das Gestationsalter reichte von 28 bis 41 Wochen. Die restlichen 31 „unkomplizierten“ Fälle von PROM wurden mit 31 normalen antepartalen Patienten ähnlichen Gestationsalters verglichen. Zu den Ausschlusskriterien gehörten Wehen, anomale Föten und erste Anzeichen einer Infektion oder fötaler Not., FB-Präsenz erforderte mindestens eine Episode, die während eines 30-minütigen Beobachtungszeitraums mindestens 60 Sekunden dauerte. Alle Patienten mit PROM hatten eine intravenöse Infusion mit 5% Dextrose, während keiner der Kontrollpatienten eine Infusion hatte. Da intravenöse Glukose FB,28, 29 erhöhen kann, wäre die Inzidenz von FB bei den Patienten mit PROM ohne die intravenöse Infusion vielleicht noch niedriger gewesen. Die Inzidenz von FB betrug 90% bei den 31 normalen Kontrollpatienten und 65% bei den 31 Patienten mit unkompliziertem PROM, ein statistisch signifikanter Unterschied (p <0.05)., Bei den 13 Patienten mit kompliziertem PROM trat FB in 38% der Fälle auf, was sich (aufgrund geringer Zahlen) nicht signifikant von der 65% igen Inzidenz bei den 31 Patienten mit unkompliziertem PROM unterschied. Die Ermittler vermuteten, dass das Fehlen von FB allein auf PROM zurückzuführen sein könnte. Obwohl das Vorhandensein von FHR-R und FB bei Patienten mit PROM prädiktiv für das Fehlen einer Infektion sein kann, ist das Fehlen von FB nicht notwendigerweise prädiktiv für das Vorhandensein einer Infektion bei Patienten mit PROM.
Goldstein und Kollegen untersuchten FB und FM in 41 Fällen von PROM.,88 Sie fanden heraus, dass 83% der Schwangerschaften ohne fetale Aktivität (kein FM und kein FB von >30 Sekunden Dauer während 30 Minuten Beobachtung) eine positive Fruchtwasserkultur aufwiesen. Umgekehrt hatte keine der 17 Schwangerschaften mit einer Episode der fetalen Aktivität (auf die gleiche Weise definiert) eine positive Fruchtwasserkultur. Wenn fetale Aktivität vorhanden war, hatten 90% (±3%) der Feten mindestens 48 Stunden lang negative Fruchtwasserkulturen., Daher glauben die Forscher, dass solche komplizierten Schwangerschaften alle 48 Stunden mit biophysikalischen Tests überwacht werden können, wenn eine solche fetale Aktivität vorliegt.
Umgekehrt konnten Miller und Kollegen bei 47 Patienten mit PROM bei der Vorhersage einer klinischen Chorioamnionitis keinen Unterschied zwischen dem zusammengesetzten BPP oder einem seiner Bestandteile feststellen.89 Keine der Mütter erhielt Antibiotika oder Kortikosteroide. Keiner der Neugeborenen entwickelte eine Sepsis und verhinderte einen Vergleich mit Vintzileos “ zuvor veröffentlichte Ergebnisse einer niedrigeren BPP-Score-Korrelation mit neonataler Sepsis.,86 Die Arbeiter erkennen an, dass ein Typ-2-Fehler (aufgrund der geringen Inzidenz von Chorioamnionitis) den Nachweis eines Zusammenhangs zwischen dem BPP und der Chorioamnionitis hätte verhindern können.
Lewis et al führten eine randomisierte Studie mit täglichen NSTs gegen BPPs bei der Verwaltung von PPROM durch und stellten fest, dass keiner der Tests bei der Vorhersage infektiöser Komplikationen hochempfindlich war. Tägliche BPPs erhöhten die Kosten ohne offensichtlichen Nutzen.90
Zusammenfassend ist bei Patienten mit PROM das Vorhandensein normaler fetaler biophysikalischer Aktivitäten und einer reaktiven NST stark mit dem Fehlen einer fetalen Infektion verbunden., Es ist jedoch nicht bekannt, ob das Gegenteil der Fall ist, da keine große, gut durchdachte Studie veröffentlicht wurde, um diese Frage zu beantworten. Tatsächlich kann das Fehlen von FB während der BPP-Untersuchung einfach auf eine unkomplizierte Behandlung zurückzuführen sein.36
Intrauterine Wachstumsverzögerung
Ribbert und Kollegen fanden eine enge Korrelation des BPP mit dem nabelvenösen pH-Wert aus Cordozenteseproben in einer sehr kleinen Gruppe von Föten mit schwerer IUGR.11 Der 14 Föten, sieben hatten eine abnormale BPP (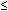 7)., Wie Vintzileos, 9 Ribbert Gruppe festgestellt, dass FHR-R und FB die ersten biophysikalischen Aktivitäten waren abnormal mit Acidämie zu werden, und FM und FT waren die letzten Aktivitäten verschwinden. Das BPP korrelierte jedoch nur mit dem nabelvenösen pH-Wert und nicht mit der Sauerstoffspannung, Kohlendioxidspannung oder Sauerstoffsättigung.
7)., Wie Vintzileos, 9 Ribbert Gruppe festgestellt, dass FHR-R und FB die ersten biophysikalischen Aktivitäten waren abnormal mit Acidämie zu werden, und FM und FT waren die letzten Aktivitäten verschwinden. Das BPP korrelierte jedoch nur mit dem nabelvenösen pH-Wert und nicht mit der Sauerstoffspannung, Kohlendioxidspannung oder Sauerstoffsättigung.
Manning und Hohler überprüften den Nutzen von BPP-Tests in 960 Fällen von IUGR.91 Die perinatale Mortalitätsrate (ohne anomale Feten) betrug nur 12.,5 pro 1000, ziemlich verringert von der erwarteten Rate von 60-80 Todesfällen pro 1000 in der Bevölkerung, die keine biophysikalischen Tests erhielt.
Wenn man aus praktischer Sicht mit einem Fötus mit IUGR konfrontiert wird, ist eine ätiologische Aufarbeitung in Ordnung und eine enge fetale Überwachung mit Ultraschall ist notwendig. Da die fortgesetzte sonographische Überwachung auf fetale Missbildung, Oligohydramnion, fetales Intervallwachstum und mögliche Amniozentese wichtig ist, kann man die primäre Verwendung des BPP rechtfertigen., Die Verwendung der Nabelarterien-Doppler-Velocimetrie hat die fetale Sterblichkeitsrate und die gesamte perinatale Sterblichkeitsrate bei IUGR-Schwangerschaften und Schwangerschaften, die durch mütterliche Hypertonie kompliziert sind, verringert. Die perinatale Sterblichkeitsrate ist um 38% gesunken.92 Im Vergleich zu abnormalen Dopplerbefunden der Nabelarterie treten bei IUGR-Schwangerschaften später fetale Herzfrequenz-und BPP-Anomalien auf.93
Zwillingsschwangerschaften
Mit dem BPP von Vintzileos und Mitarbeitern überwachten Lodeiro und Associates 49 aufeinanderfolgende Zwillingsschwangerschaften mit BPPs.,94 Die meisten Patienten erhielten wöchentliche Tests, der Rest wurde zweimal wöchentlich getestet. Der letzte Test erfolgte innerhalb von 1 Woche nach Lieferung. Vierundsechzig der 98 NSTs (65%) waren reaktiv und 34,7% waren nicht reaktiv. Ein normaler letzter BPP-Score von 8 oder mehr trat bei allen Feten mit reaktiven NSTs auf. Zweiundsechzig dieser 64 Föten hatten ein gutes Ergebnis. Die verbleibenden zwei Föten (gleiche Schwangerschaft) entwickelten Chroioamnionitis und vorzeitige Wehen nach 26 Schwangerschaftswochen, 3 Tage nach einer reaktiven NST und normalem BPP. Beide starben in der frühen Neugeborenenperiode infolge extremer Frühgeburtlichkeit., In 28 der 34 Fälle mit NR-NSTs war das BPP 8 oder höher. All dies hatte ein gutes Ergebnis. Fetale Not entwickelte sich in den anderen sechs, aber keiner starb. In vier Zwillingsschwangerschaften hatten alle acht Föten NR-NSTs, aber nur einer von jedem Paar hatte eine abnormale BPP und nur dieser Fötus entwickelte fetale Not. Die Ermittler empfehlen die Verwendung des BPP als sekundäre Backup-Bewertung von NR-NSTs. Dennoch erfordern Zwillingsfeten mit reaktiven NSTs während der gesamten vorgeburtlichen Periode immer noch eine sonographische Bewertung für Intervallwachstum und AFV.,
Diabetes mellitus
Johnson und Kollegen verwendeten das modifizierte BPP-Protokoll von Manning (Echtzeit-sonographische Auswertung der vier sonographischen Komponenten mit einer NST nur, wenn einer der vier Parameter abnormal war), um 238 gut kontrollierte Diabetiker zu überwachen.95 Fünfzig insulinabhängige Diabetikerinnen und 188 Schwangerschaftsdiabetikerinnen wurden zweimal wöchentlich bzw. wöchentlich getestet. Andere Faktoren als das BPP (nicht im Artikel beschrieben) wurden auch zur Behandlung der Patienten verwendet., Alle insulinabhängigen Diabetiker wurden nach 40 Wochen und alle Schwangerschaftsdiabetiker nach 42 Wochen entbunden. Von den 230 Patienten mit normalem BPPs wurden 200 (87%) zu Hause mit geringer mütterlicher oder fetaler Morbidität abgegeben. Fünfundvierzig Prozent aller Studienpatienten hatten nach spontaner Wehen eine vaginale Entbindung. Die Induktionsrate für die 230 Patienten betrug 32% und die gesamte Kaiserschnittrate 23,9% (11,7% elektiv + 12,1% in Wehen). Das BPP hatte eine geringe Empfindlichkeit (22%) und PPV (37,5%), aber eine hohe NPV (96,5%) für die Neugeborenenmorbidität., Neonatale Morbidität wurde definiert als ein 5-Minuten-Apgar-Score von weniger als 7 oder NICU Aufnahme für einen niedrigen 5-Minuten-Apgar-Score, Atemnot, angeborene Anomalie oder Hypoglykämie. Sieben der 200 Neugeborenen hatten trotz normaler BPP-Werte eine Morbidität (falsch-negative Rate von 3, 5%). Bei strukturell normalen Säuglingen traten keine perinatalen Todesfälle auf. Die Forscher empfehlen die wöchentliche Anwendung des BPP, um die Entbindungsentscheidungen bei schwangeren Frauen mit „normalisiertem und unkompliziertem“ insulinabhängigem und Schwangerschaftsdiabetes zu unterstützen.,
Dicker und Mitarbeiter überwachten 98 insulinabhängige schwangere Diabetiker mit wöchentlichem BPPs nach 28 Schwangerschaftswochen.96 Ergebnisse von nur 28 (2.9%) der 978 Tests waren abnormal (Score weniger als 8). Als die letzte BPP innerhalb von 2 Tagen nach der Entbindung durchgeführt wurde, waren der NPV (94, 8%) und die Spezifität (90, 2%) relativ hoch, aber der PPV (<20%) war niedrig für die Vorhersage von intrapartaler fetaler Belastung. Ähnliche Ergebnisse zur Vorhersage eines niedrigen 5-Minuten-Apgar-Scores wurden mit einem NPV von 98,7%, einer Spezifität von 87,3% und einem PPV von 7,4% gefunden., Für BPPs, die innerhalb von 1 Woche nach der Entbindung durchgeführt wurden, waren die NPVs für intrapartale fetale Belastung und für einen niedrigen 5-Minuten-Apgar-Score ähnlich denen, die mit zweimal wöchentlichen Tests erhalten wurden. Die Spezifitäten betrugen ungefähr 80% für jedes Ergebnis, und für jedes Ergebnis traten sehr niedrige PPVs von 17% auf. Es traten keine perinatalen Todesfälle auf, und die Ermittler führten dieses Ergebnis teilweise auf eine sofortige Intervention bei abnormalen Werten zurück.
Zusammenfassend gibt es ausreichende Daten, um die Anwendung des BPP bei der Schwangerschaftskontrolle bei diabetischen Frauen zu unterstützen., Die Überlegenheit des BPP gegenüber der NST als primärem Mittel zur fetalen Überwachung wurde jedoch nicht gezeigt. Sonographische Überwachung des Fötus einer diabetischen Mutter ist notwendig, um Missbildungen, Intervallwachstum des Fötus, Makrosomie und AFV-Anomalien zu beurteilen. Bei gut kontrollierten, konformen schwangeren Frauen mit unkompliziertem Diabetes können fötale Wohlfühltests wöchentlich durchgeführt werden.
Föten von Müttern ohne Gefäßerkrankung sind einem Laktatazidose-Risiko ausgesetzt. NSTs und BPPs sind möglicherweise nicht prädiktiv für den fetalen Zustand., Mütterliche Hyperglykämie kann FB, FM und Fruchtwasservolumen erhöhen. In ihrer Cordozentese-Studie zu prägestationellen insulinabhängigen diabetischen Schwangerschaften stellten Salvesen et al. fest, dass 84% der Feten eine Milchsäureblutung aufwiesen.97 Nur 25% der Föten hatten abnormale BPPs und nur 50% hatten eine abnormale FHR-Variabilität Sechsundfünfzig Prozent der Mütter waren zu dieser Zeit hyperglykämisch. Sie fanden einen umgekehrten Zusammenhang zwischen mütterlichem Blutzuckerspiegel und fetalem pH-Wert.,
Föten von Müttern mit diabetischer Vaskulopathie haben ein erhöhtes Risiko für hypoxische Azidämie und antepartale Tests sind prädiktiv für den fetalen Zustand.98 Das BPP berücksichtigt Hydramnios nicht. Hydramnios kann mit einer schlechten mütterlichen Glukosekontrolle in Verbindung gebracht werden, die mit einer fetalen Azidose einhergehen kann. Der beste Weg, um das Wohlbefinden des Fötus bei diabetischen Schwangerschaften zu erreichen, kann darin bestehen, eine hervorragende Blutzuckerkontrolle bei Müttern zu erreichen und nicht die derzeit verfügbaren antepartalen Testtechniken anzuwenden.,98
Magnesiumsulfat-Tokolyse
In einer Studie an 16 Patienten (sechs Zwillings-und zehn Singleton-Schwangerschaften), die Magnesiumsulfat-Tokolyse erhielten, fanden Peaceman und Kollegen eine signifikante Abnahme von FB und FHR-R, was zu einer signifikanten Abnahme des BPP-Scores führte.39 Sie schlugen vor, dass diese Veränderungen auf die Magnesiumsulfattherapie zurückzuführen waren. Keine signifikanten Effekte auf FT -, FM -, oder AFV gefunden wurden., Es wurde nicht angenommen, dass die verringerte FB die mit der Wehen verbundenen Veränderungen widerspiegelt, da alle außer einem Fötus in vorzeitiger Wehen FB auf der anfänglichen Aufnahme BPP zeigten, bevor Magnesiumsulfat-Tokolyse begonnen wurde. Es wurden jedoch unzureichende Informationen über den Verlauf jedes Patienten (d. H. Die Rate und Menge der zervikalen Dilatation, die erforderliche Magnesiumsulfatdosis usw.) gegeben, um die Wirkung der Wehen auf die Inzidenz endgültig zu negieren.
Erkennung angeborener Anomalien
Die Erkennung von Anomalien ist ein potenzieller Vorteil der vorgeburtlichen Überwachung mit dem BPP., Die Fähigkeit, solche Anomalien zu erkennen, hängt jedoch von den Fähigkeiten des Sonographen ab. Die Anomalieerkennung war bei der Platt and Associates-Serie von 289 Feten nicht erfolgreich, da nur einer von fünf anomalen Feten vor der Entbindung mit BPP-Tests nachgewiesen wurde.99 Einige dieser Anomalien waren jedoch möglicherweise selbst mit spezialisierter Sonographie schwer zu erkennen.
Zerebralparese
Manning et al fanden eine inverse, exponentielle, hoch signifikante Korrelation zwischen dem letzten BPP-Score und der Inzidenz von Zerebralparese (CP).,100 Ein Score von 6 oder weniger hatte eine Empfindlichkeit von 49%, und je abnormaler der BPP-Score ist, desto höher ist das CP-Risiko. Ein normaler BPP-Score war bei 0,7 pro 1000 Lebendgeburten mit CP assoziiert. Ein Score von 6 war mit einer Inzidenz von 13,1 pro 1000 und ein Score von 0 mit 333 pro 1000 assoziiert. Sie fanden keinen Zusammenhang von Gestationsalter, Geburtsgewicht oder dem angenommenen Zeitpunkt der Verletzung mit der Inzidenz von CP.
Kortikosteroide
Kortikosteroide werden häufig bei Föten mit einem Risiko für eine vorzeitige Entbindung von weniger als 34 Wochen verwendet, um die Lungenreife des Fötus zu verbessern., Kelly et al.fanden verringerte BPP-Werte bei mehr als einem Drittel der Feten innerhalb von 48 Stunden nach Kortikosteroidbehandlung.101 Innerhalb von 24-48 Stunden nach diesen Ergebnissen normalisierten sich jedoch die BPP-Werte bei den Föten, deren Werte um 4 Punkte gesunken waren. Fetale Atmung und FHR-R waren die am häufigsten betroffenen Parameter. Deren et al102 und Rotmensch et al103 fanden ähnliche vorübergehende Wirkungen auf das BPP nach Steroidgebrauch mit Wiederherstellung der normalen Werte innerhalb von 48-96 Stunden nach Steroidverabreichung., Diese wichtigen Informationen müssen in Institutionen berücksichtigt werden, die tägliche NSTs oder BPPs verwenden, um Föten mit Frühgeburten oder PPROM zu bewerten.
Totgeburtengeschichte in der Vorschwangerschaft
Das Risiko einer wiederkehrenden Totgeburt wird auf das 3-fache geschätzt. Daher ist eine Vorgeschichte einer früheren Totgeburt ein Indiz für die Überwachung des Fötus vor der Geburt. Keine adäquate Studie hat den besten Zeitpunkt für den Beginn der fetalen Tests ermittelt. Eine retrospektive Kohortenstudie schlug vor, solche Tests nach 32 Schwangerschaftswochen zu beginnen., Sie fanden keine Korrelation mit dem Gestationsalter der vorherigen Totgeburt.104