Einführung
Trotz Veränderungen in der operativen Behandlung komplizierter akuter Divertikulitis (CAD) 1 bleibt das Hartmann-Verfahren die am weitesten verbreitete Behandlung.2,3 Abgesehen von der Kontroverse über die Wahl der Technik und ihre Auswirkungen auf die ersten Ergebnisse benötigen diese Patienten jedoch eine zweite Operation, um die Darmkontinuität wiederherzustellen, die selbst technische Schwierigkeiten und inhärente Risiken aufweist., Darüber hinaus werden bis zu 20% -50% der Patienten, die sich für eine Indikation einem Hartmann-Verfahren unterziehen, niemals rekonstruiert.4
Obwohl es Fallserien gibt,die sich mit der Rekonstruktion befassen, macht der offensichtliche Unterschied zwischen CAD und anderen Indikationen, wie Operationen bei kompliziertem Darmkrebs, Ischämie oder Trauma, um nur einige zu nennen, eine spezifische Analyse interessant.,
Ziel dieser Studie ist es, die Stoma-Rekonstruktionsrate, insbesondere für die Endkolostomie-Umkehrung (ECT), nach dringenden Operationen für CAD, ihre Verzögerung, Durchführbarkeit und Komplikationen sowie die Risikofaktoren für die Stomaerhaltung zu bewerten.
Methoden
Wir haben eine multizentrische retrospektive Studie innerhalb der Valencianischen Gesellschaft für Chirurgie durchgeführt., Zu den Einschlusskriterien gehörten Patienten, die sich einer Notfall-oder aufgeschobenen Notoperation im Zusammenhang mit dem Versagen einer konservativen Behandlung nach einem dringenden Krankenhausaufenthalt, einer Diagnose von CAD und der Entstehung eines Stoms während der Erstoperation oder nach einer Reoperation aufgrund postoperativer Komplikationen unterzogen hatten. Der Untersuchungszeitraum war von Januar 2004 bis Dezember 2009 und die Daten wurden Ende 2012 erhoben. Die Ergebnisse dieser ersten Operation für CAD, wurden kürzlich veröffentlicht.8 In jedem beteiligten Krankenhaus erhielt ein verantwortlicher Chirurg das Studienprotokoll und eine Computerdatei zur Datenerfassung., Die Studie wurde von der Ethikkommission für klinische Forschung am Allgemeinen Universitätsklinikum von Valencia genehmigt.
Die 81 analysierten Variablen umfassten 40 im Zusammenhang mit der ersten CAD-Operation, einschließlich Demografie, Komorbidität, chirurgische Indikation, Befunde und Art der Intervention, die zum Stoma führten., Die anderen 41 Variablen standen im Zusammenhang mit der Stomaumkehr, insbesondere wenn sie terminal war, der Verzögerung und den Ergebnissen in Bezug auf Krankenhausaufenthalte sowie Morbidität und Mortalität innerhalb von 30 Tagen nach der Operation unter Verwendung der modifizierten Clavien-Dindo-Klassifikation 9 sowie Faktoren,die sowohl mit dem Verschluss als auch mit seinen Komplikationen zusammenhängen.
Statistische Analyse
Die Daten analysiert wurden mit SPSS (version 20) statistische software für Windows (SPSS Inc, Chicago, IL, USA)., Der Mann–Whitney-U-oder der Kruskal–Wallis-tests wurden verwendet für unabhängige Daten, und die kategorialen Variablen wurden analysiert mit dem Chi-Quadrat-und Fisher“s tests. Wir haben die binäre logistische Regression verwendet, um den Einfluss von Variablen mit einer Signifikanz von PP
– Wertergebnissen vorherzusagen
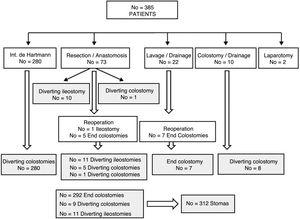
Patienten mit Stomata nach der Operation für komplizierte akute Divertikulitis.
min.
Die Gesamtmorbiditätsrate für ECT betrug 35.,5% und die operative Sterblichkeitsrate betrug 2%. Die häufigste Komplikation war die Infektion der Operationswunde in 28 Fällen (18,4%), mit Komplikationen von Grad III oder höher in 14,5% (Tabelle 2). Es gab 13 (8,4%) Reoperationen, die meisten von ihnen aufgrund von Suture dehiscence (Nr.= 7)-6 davon erforderten eine neue Endkolostomie-oder Ausweidung(Nr.=4). Andere Gründe waren Nekrose des Dickdarms und schwere rektale Blutungen. Die 3 Todesfälle waren auf ein multiples Organversagen nach einem akuten Myokardinfarkt, eine Nekrose des Dickdarms und eine medulläre Aplasie zurückzuführen., Die Art der Erstoperation und Immunsuppression standen in der univariaten Analyse im Zusammenhang mit der postoperativen Mortalität (Tabelle 3), und die anastomotische Dehiszenz korrelierte nicht mit einem Faktor. Insgesamt hatten 12 (7,9%) Patienten nach der Operation erneut ein Stoma (4 abgeleitete Ileostomien und 8 Endkolostomien).
Komplikationen bei der Schließung der terminalen Stomata.
| Clavien-Dindo Classification9 | Nein., (%) | ||
|---|---|---|---|
| Nein. komplikationen | 98 (64.5) | ||
| I. Abweichung des postoperativen Verlaufs ohne Handlungsbedarf; beinhaltet SSI | 22 (14.5) | ||
| II. Erfordert medizinische Behandlung, Transfusion von Blutprodukten oder parenterale Ernährung | 10 (6.6) | ||
| III. Erfordert einen chirurgischen, endoskopischen oder radiologischen Eingriff | 17 (11.2) | ||
| IIIa. Ohne Vollnarkose | 8 (5.,3) | ||
| IIIb. Under general anaesthesia | 9 (5.9) | ||
| IV. Life-threatening dysfunction of one or more organs | 2 (1.3) | ||
| IVa. One organ | 1 (0.6) | ||
| IVb. Multiple organs | 1 (0.6) | ||
| V. Death of the patient | 3 (2) | ||
The data are numbers, with percentages in parentheses.
SSI: surgical site infection.,
Wenn wir alle Patienten mit Stomata danach aufteilten, ob der Trakt rekonstruiert wurde oder nicht, und die Risikofaktoren dafür analysierten, waren Alter, Peritonitis-Schweregrad (PSS)10 und die Anzahl der Komplikationen in der ersten Operation in der Gruppe mit Traktrekonstruktion niedriger. Es gab eine große Variabilität zwischen den Krankenhäusern von 25% bis 69%, obwohl dies nicht beobachtet wurde, als wir die Tertiär – /Universitätskliniken insgesamt mit den Bezirkskrankenhäusern verglichen., Patienten unter 50 Jahren und Patienten ohne Immunsuppression hatten eine höhere Rekonstruktionsrate: Odds Ratio (95% CI) 2,3 (1,99–2,77) bzw. 2,3 (1,276–4,418). Das gleiche trat bei Männern gegenüber Frauen auf: ODER (95% CI) 1,97 (1,53–2,55); und bei denen, die bei der ersten Operation keine hämodynamische Instabilität hatten: ODER (95% CI) 3,47 (1,84–6,55). In der Zwischenzeit waren fäkale Peritonitis sowie die Morbidität der ersten Operation nachteilige Faktoren (Tabelle 4). In der multivariaten Studie war nur das Alter prädiktiv für den Stomaverschluss (P=.006).
Abb., 2 zeigt Diagramme der versicherungsmathematischen Wartung des Stoma in Bezug auf statistisch signifikante Variablen. Es gab Unterschiede aufgrund ASA op-Risiko, Immunsuppression oder intraoperative hämodynamische Instabilität.
Diskussion
Ein Jahrhundert nach seiner Beschreibung wird das Hartmann-Verfahren weiterhin häufig angewendet.11 Dies bedeutet, dass Patienten normalerweise eine komplexe Operation benötigen, um die Darmkontinuität mit dem Risiko von Komplikationen wiederherzustellen, und einige 20% -50% werden niemals rekonstruiert.,4-7
Unsere ECT-Rate war ähnlich der anderer Publikationen, die sich auf Divertikulitis konzentrierten, von 45% bis 68,5%.12-16 britische multizentrische überprüfung von 3950 Hartmann Interventionen für jede Grund (2853 Ihnen dringend) zeigte eine Rekonstruktion rate von nur 22.3% (4%-34%),5 und in zwei spanischen Serie, die Patienten mit gutartigen Pathologie hatte eine rate, die fast doppelt so viel wie diejenigen, die auf einen malignen Prozess.6,7
Die häufigsten Ursachen für die Nichtdurchführung der Intervention in unserer Serie waren Komorbidität und Tod des Patienten, jeweils etwa 33%., ECT trat signifikant häufiger bei Männern auf, was möglicherweise durch das höhere Alter der Frauen beeinflusst wurde. Tatsächlich war das jüngere Alter mit einer höheren ECT-Rate verbunden, ebenso wie ein geringeres chirurgisches Risiko vor der ersten Operation, Faktoren, die auch in anderen Serien signifikant sind.Die 6-Rekonstruktion war auch mit mehreren Variablen verbunden, obwohl die multivariate Analyse nur das jüngere Alter als prädiktiven Faktor zeigte., Dasselbe trat auf, wenn in der versicherungsmathematischen Analyse die zeitliche Beziehung der Stomaerhaltung mit verschiedenen Variablen verglichen wurde, wobei das Alter über 50 Jahre, weibliches Geschlecht, Krankenhaus, ASS, Immunsuppression, intraoperative Hypotonie, fäkale Peritonitis oder Hartmanns Intervention am ungünstigsten waren. In diesem Zusammenhang Riansuwan et al. definierte einen Risiko / Nutzen-Score für den Stomaverschluss bei Patienten, die chirurgisch für CAD behandelt wurden.,17
Ein weiterer Diskussionspunkt wäre die minimale Zeit, um das Stoma zu rekonstruieren, um auf die Reduktion der peritonealen Adhäsionen zu warten, während sich der Patient von der anfänglichen Operation erholt, die im Allgemeinen etwa 3 Monate dauert.18 Dieser Zeitraum nimmt jedoch in der Praxis tendenziell zu, und die Wartelisten in unserer Umgebung können eine zusätzliche wichtige Zeit bedeuten; In der Tat war dies die häufigste Ursache in unserer Serie.
Wir beobachteten eine sehr niedrige rate der laparoskopischen Chirurgie für Kolostomie Umkehrung., Es wurden jedoch gute Ergebnisse mit seiner Verwendung veröffentlicht, 19, 20 obwohl es keine prospektiven randomisierten Studien gibt, die Patienten aufgrund operativer Schwierigkeiten und Risiken stratifizieren. In einer schottischen multizentrischen Studie mit 252 Patienten war der Rekonstruktionsansatz bei nur 15% laparoskopisch mit einer Conversion-Rate von 64%.21
Die mechanische Vorbereitung des Dickdarms war die Norm in unserer Serie, obwohl seine Verwendung im Verlauf der Studie aufgrund von Hinweisen auf seine Probleme abnahm.,22 Die meisten Anastomosen wurden mit einem kreisförmigen Hefter im Allgemeinen auf der Ebene des sakralen Vorgebirges durchgeführt, obwohl dies in 7 Fällen im Sigma durchgeführt wurde, was die Rezidivrate der Divertikelerkrankung erhöht.8,23 Nur bei einem Patienten war ECT möglich.
Unsere Rate postoperativer Komplikationen ähnelt der anderer Studien5-7,12,21 und obwohl die Risikofaktoren denen anderer Verdauungsanastomosen ähneln, 7, 23, 24 Wir haben nur Immunsuppression und die Ursache des Stoms als eine Reoperation nach Peritonealspülung als verwandte Faktoren identifiziert., Es ist wichtig zu beachten, dass 7,9% der Patienten nach der Operation mit einem Stoma fortfuhren, um es umzukehren oder für seine Komplikationen. Die Bewertung von Aquina et al.15, darunter 10487 Patienten, fanden heraus, dass Chirurgen mit dem höchsten Resektionsvolumen nach der Rekonstruktion bessere Ergebnisse erzielten. In unserer Studie gab es signifikante Unterschiede zwischen den Krankenhäusern, aber nicht unbedingt in Bezug auf Ihre Ebene oder Volumen.,
Es wurde gezeigt, dass eine primäre Anastomose bei Darmverschluss oder sogar diffuser Peritonitis sicher sein kann, 25 obwohl auch Erfahrung erforderlich ist, um Anastomosen unter widrigen Bedingungen zu konstruieren. So entziehen sich Bereitschaftsärzte oft Anastomosen, was die möglichen Komplikationen, die mit der Entstehung eines Stoms verbunden sind, nicht vermeidet. Für die Stomaumkehr ist eine zweite Operation erforderlich, bei der der Patient weiteren Komplikationen ausgesetzt ist, ein weiterer Krankenhausaufenthalt, mehr Kosten und sozioökonomische Auswirkungen entstehen.,7,26
Angesichts des geringen Anteils an Rekonstruktionen, ihrer Verzögerung und Morbidität sollten die Indikationen eines Hartmann-CAD-Verfahrens in Frage gestellt werden, da dies zwei Operationen bedeutet, die zusammen mit einer Resektion und einer primären Anastomose verglichen werden müssen, zumindest bei lokalisierter oder diffuser eitriger Peritonitis bei Patienten mit akzeptablen Allgemeinzuständen.8,27-29 Wir sollten auch nicht vergessen, dass eine andere Möglichkeit darin besteht, eine durch ein Stoma geschützte Anastomose durchzuführen, die später häufiger rekonstruiert wird.,13
Viele Publikationen unterstützen die Idee, dass primäre Resektion und Anastomose nicht zu mehr Morbidität und Mortalität führen, sondern dass das Gegenteil der Fall ist.3,27,30–35 In einer randomisierten Studie von Oberkofler et al.36 bei Patienten mit diffuser Peritonitis aufgrund von CAD, zu denen auch die Rekonstruktion des Stomas gehörte, waren die Unterschiede zugunsten der primären Anastomose hinsichtlich Rekonstruktionsrate, Morbidität, Krankenhausaufenthalt und Kosten signifikant., Ähnliches zeigt sich in der jüngsten multivariaten randomisierten DIVERTI-Studie mit einer signifikant höheren Rate der Stomarekonstruktion nach geschützter primärer Anastomose.37 In der Praxis sollte dies gegen das chirurgische Risiko und die Risikofaktoren für anastomotisches Versagen, insbesondere Hypotonie und Hypoxie, abgewogen werden.
Die tägliche Praxis unserer Rettungsdienste ist nicht immer ideal., Oft werden Patienten von Chirurgen operiert, die sich anderen Bereichen der allgemeinen Chirurgie widmen, die nur gelegentlich Kolonresektionen durchführen und, wenn sie mit einem wirklich schwierigen Kontext konfrontiert sind, tendenziell mehr Endkolostomien durchführen. Dieser Trend könnte durch die Bereitstellung aktueller Informationen über das Management dieser weit verbreiteten Probleme in chirurgischen Abteilungen verbessert werden.
Unsere Studie hat die Grenzen der retrospektiven Datenerfassung aus einer multizentrischen Gruppe, an der viele Chirurgen beteiligt sind, die nicht unbedingt auf kolorektale Chirurgie spezialisiert sind., Weitere Schwachstellen sind die geringe Anzahl von Patienten mit divergierenden Stomata und die Definition von Komorbiditäten, die in den teilnehmenden Krankenhäusern unterschiedlich interpretiert wurden. Dies impliziert mögliche Fehler, obwohl die Koordinatoren in jedem medizinischen Zentrum detaillierte Anweisungen gegeben haben. Der Wert unserer Studie ist jedoch, dass sie zeigt, was bei einer großen Stichprobe von Patienten passiert, die wegen eines vorherrschenden und gutartigen Prozesses operativ behandelt werden, und wie sich sein Management auf einen langen Zeitraum ihres Lebens auswirken kann.,
Zusammenfassend ist die Möglichkeit, ein permanentes Stoma nach einer CAD-Operation aufrechtzuerhalten, in unserer Umgebung hoch, und die Absicht, das Stoma umzukehren, wird verzögert und beinhaltet eine signifikante Morbidität. Obwohl das Hartmann-Verfahren Leben rettet, müssen seine Indikationen sorgfältig abgewogen werden.
Interessenkonflikt
Die Autoren haben keinen Interessenkonflikt zu erklären.