Vad är Sårdehiscence?
När ett kirurgiskt sår läker ordentligt, förblir suturerna runt kanterna intakta medan ny vävnad, känd som ”granulationsvävnad”, börjar bildas. En av de vanligaste komplikationerna av kirurgiska sår är när det kirurgiska snittet bryts längs suturen. Med andra ord splittras såret öppet, ett tillstånd som kallas sårdehiscence.
varför uppstår sårdehiscence?,
Sårdehiscens orsakas av många saker som ålder, diabetes, infektion, fetma, rökning och otillräcklig näring. Aktiviteter som att spänna, lyfta, skratta, hosta och nysning kan skapa ökat tryck på sår, vilket får dem att dela upp. Kronisk användning av kortikosteroider (steroidhormoner som gjorts i binjurebarken eller syntetiskt), tidigare ärrbildning, förekomsten av strålning vid snittet plats, felaktig sömmeranvändning, olämpliga sutur typ, vätska-koaguleringsbalans, cancer, och kirurgiska fel kan också bidra till sårdehiscens.,
Dehiscence kan också uppstå på grund av dåligt sår som undergräver under hela operationen. Sår undergräver innebär att skadad vävnad sträcker sig under huden och inte kan ses på ytan.
sårets placering kan också orsaka dehiscence. Till exempel har sår som ligger på ben, axlar eller rygg, eller i mobila områden eller områden som är utsatta för hög spänning, ökad risk för bristning.
patienter som diagnostiserats med Ehlers-Danlos syndrom är mer benägna att uppleva dehiscence., Ehlers-Danlos syndrom är en ärftlig sjukdom som påverkar bindväv, särskilt hud, leder och blodkärl väggar.
symtom på sårdehiscens
några vanliga symptom på dehiscens är:
- brutna suturer som inte läker.
- blödning från sår och blödningar vid kirurgiska sårinmatningspunkter.
- feber.
- Inflammation.
- smärta vid sårstället med hög känslighet för beröring.
- plötslig öppning av såret.
- svullnad.
- sår dränering – pus-fylld och skummande.,
en frekvent effekt av sårdehiscensen är arteriell blödning. Blod från en arteriell blödning är ljusare i färg och kan spurt eller pulsera. Arteriella blödningar förekommer oftare hos patienter som är överviktiga eller lider av diabetes.
orsaker till sårdehiscens
en av de främsta orsakerna till sårdehiscens är infektion. Några karakteristiska tecken på infektion är:
- Abscess-svullet område som innehåller pus.
- erytem-onormal hudrodnad.
- hög kroppstemperatur.
- stora mängder exsudater – läckage från sårområdet.,
- lukt.
- svår smärta.
Hur behandlas sårdehiscence?
Dehisced sår kräver omedelbar uppmärksamhet. Efter att såret sutureras stängt, använder läkare främst en av två metoder för att behandla dehiscence.
- antibiotika – användning av en antibiotisk salva över ett nyförseglat sår kan förhindra eventuella framtida infektioner.
- debridering – avlägsnande av död eller skadad vävnad från det kirurgiska såret. Att göra det skapar en bättre tätning för en ny kirurgisk stängning. Det kan också förbättra utvecklingen av frisk hudvävnad.,
om ett sår tidigare har lidit en dehiscence, måste det övervakas noggrant. Noggrann observation minimerar eventuella problem som kan uppstå under denna andra läkningsprocess.
13 möjliga orsaker till sårdehiscens
även om det finns många orsaker som bidrar till sårdehiscens är det vanligaste.
-
utnyttjande av olämplig knut
vikten av korrekt suturknuttekniker
När det gäller suturering är knutar mycket mer än att binda av ändarna av material som passerar genom kroppsvävnader., Att upprätthålla lämplig spänning på suturen är avgörande för läkning, så knutar måste ställas in ordentligt för att säkerställa att stygn förblir intakta.
kirurger bestämmer vilken typ av Knut som ska användas vid stängning av sår., På bilden nedan, från vänster till höger, används tre ofta:
- enkel knut – ofullständig grundläggande enhet
- kvadratisk knut – avslutad gemensam knut
- kirurgens eller friktionsknut – kompletteringsspänning

hur suturmaterial och suturupplevelse påverkar knutar
den knottningsteknik som används beror huvudsakligen på typen av sutureringsmaterial. Till exempel är multifilamentmaterial de som tillverkas genom flätning eller vridning så att friktionskoefficienten är hög., Som ett resultat håller knutarna bra och förblir bundna när de skapas. Monofilamentmaterial består av endast en fibersträng, och deras friktionskoefficient är mycket lägre vilket innebär att de tenderar att komma obundet lättare. Dessutom har syntetiska polymera monofilament suturmaterial ”minne” vilket innebär att de tenderar att återgå till sin ursprungliga form istället för att ligga platt, vilket är en önskad kvalitet vid suturering.
kvaliteten på suturknutar är också en produkt av färdigheten hos den person som tillämpar dem., Placeringen av knutar bestäms av suturtekniken och sår som behandlas. Dessa beslut bestämmer hur säkra knuten kvarstår. Använda fel knutar eller binda dem alltför hastigt kompromisser knut kvalitet.
potentiella problem som orsakas av felaktiga suturknutar
korrekta suturknutar är avgörande för den övergripande sutureringsprocessen för att säkerställa att sår läker effektivt.
felaktig suturknotningsteknik kan orsaka att knutarna lossnar eller kommer helt och hållet att ångras. Detta lindrar i sin tur hållspänningen av suturen, vilket gör att såret kan öppnas., Ett öppet sår kommer inte att läka korrekt, vilket orsakar infektion eller överdriven ärrbildning. Felaktiga knotting tekniker kan också lämna för mycket material kvar som inte bara blir en hake fara men kan ge mer betydande irritation och obehag för patienten.
att veta vilken suturering knot teknik är lämplig är viktigt eftersom det primära fokuset på sår suturering är att skapa stängning för såret. När suturering görs korrekt minskar bakterieinmatningen, läker ordentligt och ger minst ärrbildning möjligt.,
-
knyta knutar för löst
om suturknutar appliceras för löst kan de låta suturen glida och förlora spänningen. Lösa knutar hakar lätt under dagliga aktiviteter som kan få sömmen att bryta, vilket ökar risken för såröppningen. Om en sutur inte hålls under sin ideala spänning av en korrekt knuten knut, kommer sårets helande egenskaper att äventyras. Detta kan leda till felaktig läkning, och bakterier kan komma in i såret som skapar infektion, överdriven ärrbildning och större obehag.,
suturer och knutar kan lossna även när de har applicerats korrekt. Målet är att reparera suturen innan någon bestående skada uppstår på såret. Suturspänningen måste återfås för att hålla såret stängt, möjliggöra full läkning, motstå infektion och minimera obehag och ärrbildning.
-
anställning av felaktigt suturmaterial
tyngre suturmaterial ger den bästa spänningsstyrkan för att hålla sår stängda och kräver färre och säkrare knutar., Lättare material orsakar mindre vävnadsirritation och skador och glider genom sår mer effektivt. Men de behöver flera knutar för tillräcklig stängning. Tunna suturmaterial väljs därför för kosmetiska områden, såsom ansiktet, för att producera mindre ärrbildning. Om ett tjockt suturmaterial används på ansiktet, är mer märkbara sår och sutur spår ärr resultaten.
även användning av absorberbara kontra icke-absorberbara eller flätade kontra icke-flätade sutureringsmaterial felaktigt kan leda till problem. Absorberbara material försvinner över tiden och kräver inte borttagning., Sådana material kan vara något oförutsägbara i deras uppdelning som, om de används på ytsår, kan uppstå tidigt lämnar dem benägna att öppna eller riva.
valet mellan att använda flätade eller icke-flätade suturer är lika viktigt. Flätade material vävs ihop och ger bättre knutar och sårspänning, men anses också vara orsaker till mer negativ hudreaktion. Dessutom kan de utgöra en högre risk för infektion på grund av närvaron av spår där bakterier kan komma in i såret.,
-
val av felaktig nål
en av flera typer av nålar kan väljas för sutureringsprocessen. Två primära är att skära nålar och runda kroppsnålar.
Skärnålar – skärnålar har två skärpade punktkanter som motsätter sig varandra. Denna design är för användning på dermal vävnad som är hård och svår att penetrera, såsom tät, tjock och oregelbunden bindväv. Variationer inkluderar konventionella skärnålar och omvända skärnålar., Traditionella skärnålar har en trebladig, triangelformad spets som skärps på den inre konvexa för bättre penetration och en planad kropp som lättare grips av en nålhållare. Omvänd skärnålar har skärpade kanter på den yttre konvexa och används för att suturera extremt hård men känslig hudvävnad som munslimhinnan och senskidan.
runda Kroppsnålar – dessa suturnålar har en avsmalnande, skärpad spets och en rund kropp som är utformad för att genomborra istället för att skära hudvävnad. Greppänden är rektangulär eller oval för bättre hållare kontroll., Runda kroppsnålar används i mjuk, lätt penetrerbar vävnad, såsom subkutana lager, buken inälvor, bukhinnan, myokardvävnad, etc.
skärnålar orsakar mindre skada på tuffa typer av vävnad eftersom det kommer att tränga in i vävnaden med minimal kraft i motsats till runda kroppsnålar där överdriven kraft behövs för att tränga in i vävnaden – men det kan faktiskt orsaka mer skada i mjukare vävnad som fascia – genom att riva genom vävnaden som orsakar skador och ärrbildning. När detta händer kan det indirekt öka risken för infektion.,
vissa kroppsstrukturer är ganska tunna och spröda, så kom alltid ihåg att en skärnål kan skära genom vävnaden som en skalpell. Överväg att använda en omvänd skärnål i vissa situationer.
-
överspänning av suturer
vikten av att inte suturera sår under spänning betonas i de flesta kirurgiska färdigheter och sutureringskurser. Överdriven tryck kan orsaka suturen att bryta och kan skära vävnad som leder till såröppningen. Övning för att undvika för mycket spänning leder till framgångsrik användning av finare mätmaterial.,
följande fallstudie visar vad som händer när suturer är övertäta.
fallstudie
en 56-årig kaukasisk man som presenteras med ett återkommande basalcellscancer i hårbotten. Lesionen avlägsnades ofullständigt av en allmänläkare sex år tidigare och skars därefter av en hudläkare två gånger – men återkom igen. Även om basalcellscancer kan betraktas som en mycket ”oskyldig typ av cancer” eftersom det sällan metastaserar, är det ökänt för återkommande lokalt.,
patienten hänvisades sedan till en plast-och rekonstruktiv kirurg som bokade patienten för en mer radikal excision av 10 x 12 mm-lesionen.
ett par dagar senare avlägsnades lesionen under sedering I O. T med ca 1 cm rena marginaler vilket gör defekten ca 2 x 3 cm. Den intilliggande vävnaden undergrävdes för ett rimligt avstånd och stängdes främst med 3-0 monofilament resorberbart suturmaterial.,
sårutseendet i olika skeden:
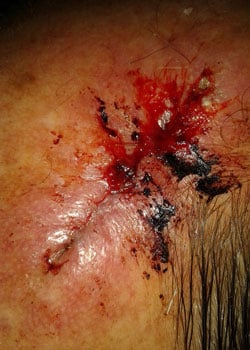
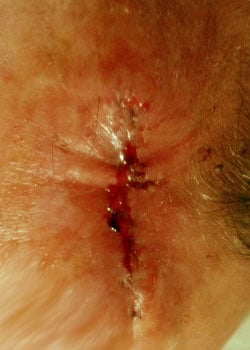
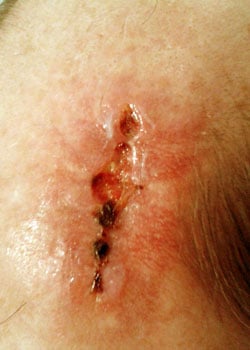
vid inspektion började såret att öppnas och dehisced ganska allvarligt. Det beslutades att låta såret granulera och därmed läka av sekundär avsikt.,
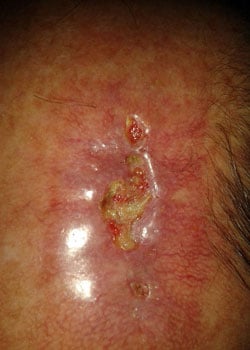
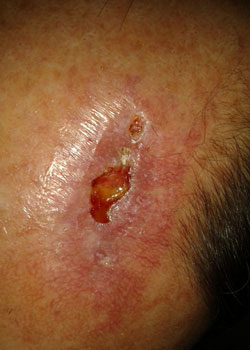
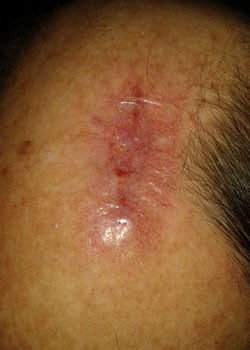
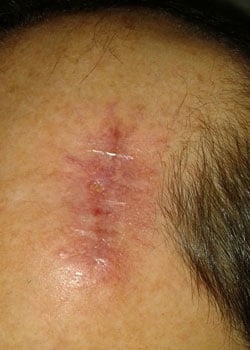
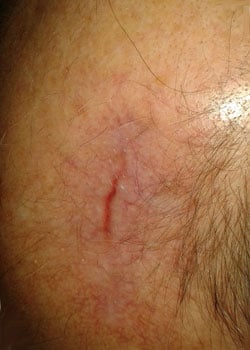
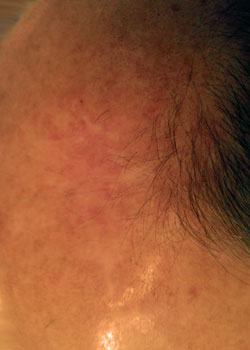
diskussion
kirurgen valde en primär stängning men kan ha övervägt att använda:
- ett fritt hudtransplantat – enligt min mening skulle detta ha gett ett mycket sämre estetiskt resultat. Men om felet var något mer väsentligt, kan kirurgen ha varit tvungen att använda det här alternativet. Om denna procedur väljs bör givarplatsen hållas i åtanke eftersom den blir en sekundär kirurgisk plats med alla möjligheter att utveckla komplikationer.
- en lokal pedicled scalp flap – detta kan ha varit ett bättre val eftersom defektmarginalerna kan ökas., Detta alternativ minimerar spänningen på sårmarginalen eftersom det” sprider ” sårdefekten jämnare över ett större område.
- alternativa suturmaterial och tekniker – kirurgen kunde ha undergrävt sårkanterna ännu mer och sedan använt ett djupt lager av resorberbara och icke-resorberbara suturer på ytan för den slutliga stängningen. Detta val ger kirurgen kontroll över tiden för att hålla suturen på plats. Vertikal och/eller horisontell madrass sutur kan ha varit en bättre suturering metod att använda eftersom det skulle ha lagt lite mer ”håll” till såret stängning.,
retrospektiv visdom är värdefull eftersom det möjliggör utvärdering av val som gjorts – vad fungerade, vad gjorde inte, och vad kunde ha gjorts annorlunda. Enligt min mening uppnådde kirurgen ett acceptabelt och rimligt funktionellt och kosmetiskt resultat.
-
placering av suturer i ett infekterat sår
tre mål innefattar korrekt sårhantering.
- ger en gynnsam miljö för hemostas.
- förhindra infektion.
- anländer till ett ärr som är estetiskt acceptabelt.,
infektion är en avgörande faktor vid behandling av sår, och alla sår anses vara förorenade eftersom underliggande vävnader har utsatts för yttre förhållanden som i allmänhet trivs med bakterier. Suturer ska inte appliceras på infekterade sår. Suturering sår handlar om att stänga det döda utrymmet mellan avskurna vävnadsväggar så att de kan genomgå den naturliga processen med hemostas. Om infekterade sår sutureras eller sår sutureras utan att rengöras noggrant och debrided, kommer en infektion att växa och spridas, vilket äventyrar läkningsprocessen., Därför måste någon infektion behandlas effektivt innan suturerna appliceras.
-
felplacering av suturer
den vanligaste orsaken till sårdehiscensen är att placera suturer mycket nära sårkanterna. Experimentella studier visar att ju mer avstånd det finns mellan läpparna av ett sår och suturen, desto mindre är risken för sårdehiscens. Detta beror på att läppen eller kanten av såret visar inflammatoriska förändringar, svullnad, ökad blodtillförsel och minskad kollagenstruktur., Införandet av kollagenfibrer under läkningsfasen sätter också tryck på det omgivande området, vilket ökar sårspänningen. Slutligen kan nekrotisk vävnad och aponeurotiska vävnadszoner inom området också påverka suturhållningen.
-
antagande av felaktig suturteknik
om fel suturteknik används kan det skapa sårkomplikationer som infektion, felaktig läkning, cirkulationsproblem eller puffy, bred eller mörk ärr. Suturbrott är ett av de vanligaste problemen när felaktiga suturtekniker används., Avbrott i suturer kan uppstå på grund av olämpliga material, oregelbundna applikationsvinklar, felaktigt suturmaterial eller suturstorlek och överdriven suturspänning.
det finns åtta grundläggande sutureringstekniker.
- linje med avbrutna suturer.
- kör suturlinje.
- kör låst sutur.
- vertikal madrass sutur.
- trissastygn, typ 1.
- långt nära nära långt modifiering av vertikal madrass sutur, skapa remskiva effekt.
- horisontell madrass sutur.
- Halvgrävd horisontell sutur (spetsstygn, trepunktshörnsöm).,
felaktig suturteknik kan också leda till infektion genom att bakterier kan komma in i såret. Infektion kan äventyra läkningsprocessen och till och med kräva att såret öppnas igen för rengöring.
-
avlägsnande av suturer för tidigt eller för sent
för att ett sår ska läka ordentligt måste det bedömas och behandlas korrekt. Detta innebär korrekt rengöring, debridering och suturering av såret. En del av läkningsprocessen innefattar applicerade suturer avlägsnas vid rätt tidpunkt som kan variera beroende på den stress som placeras på såret och där den är belägen., Även om den specifika situationen bestämmer när suturer tas bort, tas de vanligtvis ut mellan 5 till 14 dagar. Om suturer avlägsnas för tidigt eller får förbli för långa kan komplikationer uppstå.
ta bort suturer för tidigt
suturer appliceras för att stänga ett sår för att hålla bakterier ute och för att tillåta vävnadskolligering. Om suturer avlägsnas för tidigt innan underliggande vävnader har bundit sig tillräckligt, kan såret öppna igen (dehisce), skada nykolligerad vävnad och tillåta bakterier att komma in., Djupa sår är särskilt utsatta för dehiscens om de inte har tillräckliga absorberbara suturer begravda i de underliggande vävnaderna som ger mer draghållfasthet för att hålla såret ihop.
ta bort suturer för sent
det finns flera problem som kan uppstå på grund av att suturer lämnas på för länge. Först och främst, eftersom suturer slingras runt sårkanter, kan ärrvävnad börja bildas runt dem om de lämnas för länge., Dessutom kan ärrbildning av sårförslutningen samt ”järnvägsspår” från suturerna själva vara överdriven om suturerna förblir förbi den främsta borttagningstiden. Detta kan vara ganska problematiskt om lacerationen ligger i ett känsligt område som ansiktet – därför avlägsnas ansikts suturer i de flesta fall inte längre än fem dagar postoperativt.
risken för keloidärrbildning ökar också när suturer får förbli under för lång tid., Keloid ärr består av fast vävnad som är mycket större än den som bildar normal ärrvävnad och är vanliga förekomster i sår i bröstet, midja, axlar, armbågar, armar och öron.
afroamerikaner och de som har en historia av keloid ärrbildning måste ha sina sår övervakas noga så att suturer kan tas bort snabbt för att minska keloidbildning. Risken för keloidbildning är också högre om såret dehisces på grund av för tidigt avlägsnande av suturer., Det är svårt att vara exakt på timing, varför flitigt titta på läkningsprocessen är avgörande om keloidbildning ska undvikas.
-
förekomsten av främmande föremål i såret
varje sår ska rengöras noggrant och vid behov debrided för att ta bort allt främmande material från det. Främmande föremål kan innefatta trä-eller metallsplinter, glasskärvor, benfragment, taggar, grus, hår, tygfibrer etc., Om externa föremål inte upptäcks under den första bedömningen, och såret är stängt, kan de presentera problem som blödning, inflammation, infektion och överdriven smärta.
det är mycket bättre att ta bort alla främmande material under den första bedömningen och innan du stänger såret eftersom objekt är mer synliga. När ett sår är stängt med främmande material suturerat inuti, kan problem som inflammation, granulering, infektion och ärrbildning uppstå.,
tecken på inbäddade främmande föremål
ganska ofta kan patienter känna om ett främmande föremål är närvarande under den första behandlingen av sår. Om detta är klagomålet kan det vara fördelaktigt för patienten att ge en mer grundlig bedömning vid den tiden. Men om främmande kroppar saknas och förblir i såret, kommer följande tecken/symtom att uppstå:
- lokal inflammation.
- försämring av läkning.
- smärta.
- blödning
- blåmärken
- ihållande dränering av ett inflammatoriskt exsudat eller pus.,
om tecken på kvarvarande främmande föremål uppträder efter att ett sår har suturerats stängt, kan läkaren välja att använda speciella undersökningar som röntgen, MRI och CT-skanningar för att bedöma förekomsten av främmande material kvar i såret.
ju längre objektet förblir i kroppen, desto mer innehåller det inväxt av vävnad. En abscess kan bildas, och fistlar kan utvecklas mellan organ. Den främmande kroppsreaktionen kan vara omedelbar eller kan försenas i flera år. Diagnos är ibland svårt och kostsamt, och borttagning av objektet kräver vanligtvis större operation.,
behållna svampar kan avlägsnas genom laparoskopisk kirurgi om de upptäcks innan vidhäftningar utvecklas.
bestämma om främmande kroppar ska tas bort
När en främmande kropp upptäcks, görs en bestämning om den ska tas bort alls. Om mer skada kommer att uppstå genom att ta bort det, kan beslutet vara att lämna det i. Andra gånger främmande föremål kan tas bort ganska lätt. I andra fall kan kroppen lösa upp, absorbera eller utvisa dem naturligt över tiden.,
fallstudie
en 45-årig man presenterad med vegetativt material som extruderar från en laceration vid den överlägsna orbitalfälgen. Han hade lidit ett mekaniskt fall i en buske tre månader före presentationen. Han anlände till en utanför ED, där lacerationen reparerades. Hans undersökning avslöjade en väl läkt periorbital laceration och 20/20-syn på Snellen-diagrammet. En CT-skanning visade en linjär främmande kropp med sin proximala ände i medialbanan.
detta objekt korsade den mediala orbitalväggen, ethmoid sinus och sphenoid sinus., En dehiscence av den bakre sphenoid sinusväggen noterades intill den bakre kanten av den främmande kroppen. En CT-a bekräftade att det inte fanns någon uppenbar skada på halspulsådern. På grund av risken för vaskulär skada utfördes proceduren i IR-sviten. Med tanke på närheten av den främmande kroppen till halspulsådern, ett angiogram och ballong ocklusionstest slutfördes innan försök till borttagning och en mantel hölls på plats.
ett kombinerat endoskopiskt och öppet tillvägagångssätt utfördes av Oftalmologi och otolaryngology services-avdelningen., En septoplastik med bakre septektomi, lämnade total etmoidektomi och bilateral sphenoidotomi var nödvändig för att exponera objektet. Efter detta kunde laget se en pinne som kom in i ethmoid sinus vid lamina paprycea och sträckte sig till höger lateral sphenoid sinus. Därefter gjordes ett periorbitalt snitt och dissektion utfördes längs den mediala orbitalväggen tills pinnen påträffades.
objektet kunde sedan avlägsnas genom att ta tag i dess proximala ände i omloppsbana och dra ut den., Patienten hade inga neurologiska underskott postoperativt och släpptes följande dag.
-
bildning av en stor blodpropp (hematom)
mindre vanliga ärftliga koagulationsstörningar kan leda till sårdehiscens. Under den första månaden efter transplantation orsakas de flesta infektioner av samma sjukhusförvärvade bakterier och svampar som infekterar andra kirurgiska patienter (t.ex. Pseudomonas sp som orsakar lunginflammation, grampositiva bakterier som orsakar sårinfektioner).,
det viktigaste problemet med tidig infektion är att organismer kan infektera ett transplantat eller dess kärltillförsel på suturställen, vilket orsakar mykotiska aneurysmer eller dehiscence.
-
närvaro av arteriella blödningar
När arteriella blödningar utövar enormt tryck inuti såret öppnas det. Blödare styrs antingen genom ligering (skriver blödande kärl av) eller diatermi (bränner dem stängda med en elektrisk ström).
-
införande av suturer i en malign tumör
en av attributen för en cancertillväxt är förlusten av cellulär vidhäftning., Suturer placerade i en malign tumör förhindrar läkning.
förebyggande
Sårdehiscens kan förebyggas genom att vidta följande åtgärder:
- undvik onödig stress eller påfrestning på sårområdet, såsom tunga lyft, motion, kräkningar, hosta eller förstoppning.
- spänna kroppen med en hand eller en kudde på sårplatsen för att lindra stress på såret när du gör en aktivitet.
- följ läkarens postoperativa instruktioner och ordinerad medicinering.
- anställa sårvård, dressing, rengöring och hygien som ordinerats av läkaren.,
- upprätthålla god hydratisering och en hälsosam kost som kan leda till snabbare läkning och förebyggande av förstoppning.
vet hur sår normalt läker
en normal läkningsprocess efter operationen kan delas in i tre steg.
steg ett:
- varar en till sex dagar.
- Det kan finnas rodnad och svullnad.
- såret kan känna sig varmt och lite smärtsamt vid beröring.
steg två:
- varar fyra dagar till en månad.
- ett ärr börjar bildas.
- kanterna kommer att dra ihop och det kan finnas viss förtjockning., Det kan också finnas några röda stötar inuti sårplatsen.
steg tre:
- varar sex månader till två år, beroende på vilken typ av operation.
- såret fylls i och en ny yta är närvarande.
- ärrbildning blir tunnare, smickrare och vitare.
eventuella avvikelser från denna läkningsprocess, särskilt mellan fem till tio dagar postoperativt, kan indikera möjlig dehiscence. De flesta dehiscenser förekommer fyra till fjorton dagar efter operationen. Kontakta din sjukvårdspersonal om det finns några problem med den helande utvecklingen.,
vara proaktiv och beredd
vänster obehandlad, sårdehiscens kan leda till allvarligare eller livshotande tillstånd. Genom att förstå läkningsprocessen och vara uppmärksam på det, kommer du att känna igen om det faller utanför typiska parametrar. Då kan du komma i kontakt med din vårdgivare för tidigt ingripande. Genom denna enkla, proaktiva åtgärd kan du undvika dehiscens och bidra till ett optimalt läkningsresultat.
Dehisced sår,https://www.woundcarecenters.org/article/wound-types/dehisced-wounds
hur vet du att ditt kirurgiska snitt läker rätt, 2016,